Ενδοτραχειακή διασωλήνωση σε παιδιατρικούς ασθενείς: συσκευές για τους υπεργλοτικούς αεραγωγούς
Η ενδοτραχειακή διασωλήνωση (ETI) στα παιδιά είναι ευτυχώς σπάνια και το ποσοστό επιτυχίας στο πρώτο μας πέρασμα θα μπορούσε σίγουρα να κάνει με κάποια βελτίωση
Είναι δύσκολο να συγκρίνουμε την αποτελεσματικότητα διαφόρων προηγμένων τεχνικών αεραγωγών στα παιδιά.
Υπάρχουν ηθικές επιπτώσεις, φυσικά, αλλά και σημαντικές διαφορές στις ηλικίες και στην πιθανή αιτιολογία της σύλληψης.
Υπάρχει συχνά χρόνος για να μιλήσετε με την ομάδα εντατικής θεραπείας και να κάνετε ένα σχέδιο βασισμένο στον καλύτερο αεραγωγό για αυτήν τη δεδομένη κατάσταση.
Παρομοίως, το χειρουργείο, το σπίτι πολλών δοκιμών των αεραγωγών, είναι ένα πολύ διαφορετικό περιβάλλον.
Θα εξετάσουμε προηγμένους αεραγωγούς σε περιπτώσεις καρδιακής / αναπνευστικής ανακοπής.
Να είστε προσεκτικοί ότι θα υπάρχει πάντα μια διαφορά στο χρονοδιάγραμμα και στο σύνολο δεξιοτήτων μεταξύ καρδιακής ανακοπής εκτός νοσοκομείου (OHCA) έως καρδιακής ανακοπής στο νοσοκομείο (IHCA).
Υπάρχουν λίγες πραγματικές μελέτες που συγκρίνουν τις προηγμένες θεραπείες αεραγωγών που χρησιμοποιούνται κατά τη διαχείριση καρδιακής ανακοπής σε παιδιά.
Υπάρχουν ακόμη λιγότερες μελέτες σχετικά με τη χρήση υπεργλοτικών αεραγωγών (SGAs) σε παιδιά. Τα περισσότερα από αυτά είναι μελέτες παρατήρησης.
Η ILCOR συνιστά επί του παρόντος την ενδοτραχειακή διασωλήνωση (ETI) ως τον ιδανικό τρόπο διαχείρισης ενός αεραγωγού κατά τη διάρκεια της ανάνηψης
Επίσης, δηλώνουν ότι οι υπεργλωστικοί αεραγωγοί είναι μια αποδεκτή εναλλακτική λύση για τον τυπικό αερισμό σάκου-βαλβίδας-μάσκας (BVM).
Υπάρχουν πολύ λίγες κλινικές δοκιμές σε παιδιά στις οποίες βασίζονται αυτές οι συστάσεις (και σίγουρα καμία από τις αυστηρές μελέτες τα τελευταία 20 χρόνια).
Λόγω αυτής της έλλειψης αποδεικτικών στοιχείων, ανέθεσαν μια μελέτη στο πλαίσιο της Ειδικής Ομάδας Υποστήριξης Παιδιατρικής Ζωής.
Οι Lavonas et al. (2018) πραγματοποίησε συστηματική ανασκόπηση και μετα-ανάλυση σχετικά με τη χρήση προηγμένων παρεμβάσεων αεραγωγών (ETI έναντι SGA), σε σύγκριση με το BVM μόνο, για την ανάνηψη παιδιών σε καρδιακή ανακοπή. Εντοπίστηκαν μόνο 14 μελέτες.
12 από αυτά ήταν κατάλληλα για συμπερίληψη στη μετα-ανάλυση.
Επικεντρώθηκαν κυρίως στην OHCA. Υπήρχε υψηλός κίνδυνος μεροληψίας και έτσι η συνολική ποιότητα των αποδεικτικών στοιχείων ήταν στο χαμηλό έως πολύ χαμηλό εύρος.
Το βασικό μέτρο έκβασης ήταν η επιβίωση στην έξοδο από το νοσοκομείο με ένα καλό νευρολογικό αποτέλεσμα.
Η ανάλυση έδειξε ότι τόσο το ETI όσο και το SGA δεν ήταν ανώτερο από το BVM.
Τώρα λοιπόν, ας καλύψουμε μέρος της βιβλιογραφίας σχετικά με τη χρήση υπεργλοτικών συσκευών αεραγωγών. Αυτά βασίζονται κυρίως σε μελέτες σε ενήλικες.
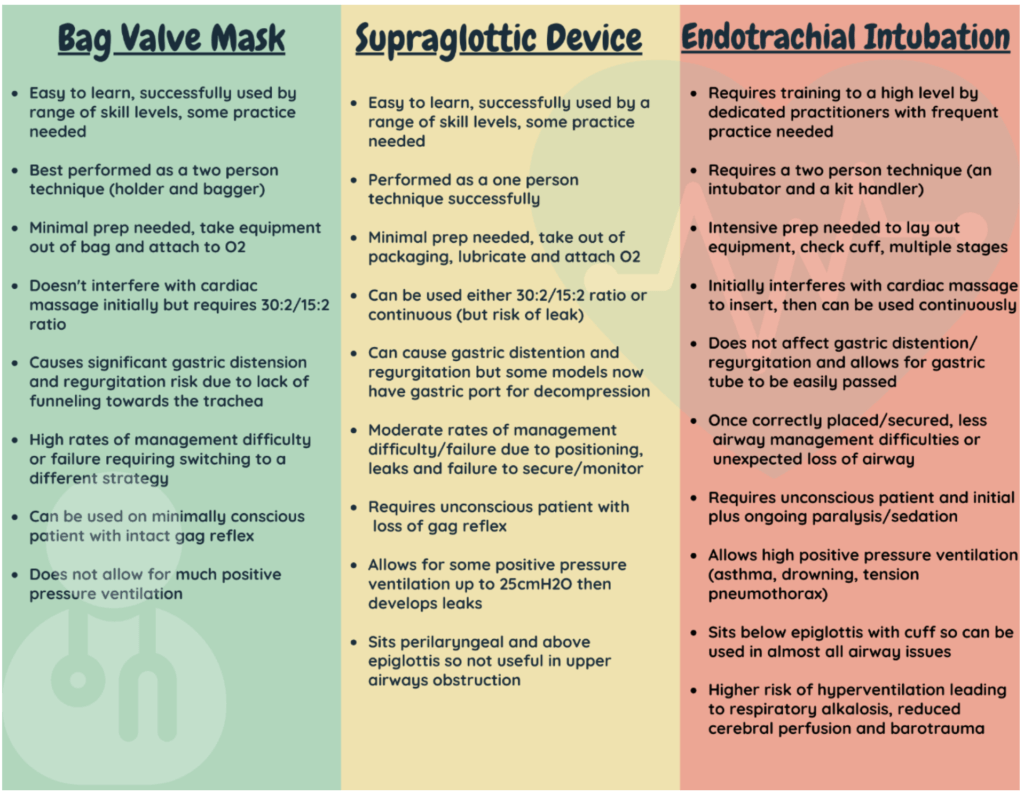
Η ιδανική συσκευή αερισμού
- … Είναι εύκολο να δημιουργηθεί και να εισαχθεί από οποιονδήποτε, οπότε δεν έχει σημασία ποια είναι η σύνθεση της ομάδας
- … Είναι γρήγορη ρύθμιση και γρήγορη εισαγωγή. Αυτό μειώνει το χρόνο που αφαιρείται από άλλες σημαντικές εργασίες και επιτρέπει αυτό το πολύ σημαντικό «εύρος ζώνης»
- … Επιτρέπει ελάχιστο κίνδυνο αναρρόφησης
- … Παρέχει σφιχτή στεγανοποίηση που επιτρέπει υψηλές πιέσεις αεραγωγών, εάν χρειάζεται
- … Είναι αρκετά ανθεκτικό ώστε ο ασθενής να μην μπορεί να το δαγκώσει και να διακόψει τη δική του παροχή οξυγόνου
- … Παρέχει μια επιλογή αποσυμπίεσης του στομάχου μέσω της ίδιας συσκευής
- … Έχει ελάχιστο κίνδυνο τυχαίας αντικατάστασης ή απώλειας αεραγωγού μόλις εισαχθεί
Αν αυτό ακούγεται πολύ καλό για να είναι αληθινό, είναι. Καμία συσκευή δεν συνδυάζει όλα αυτά τα βασικά χαρακτηριστικά.
Αυτό μας αφήνει να αποφασίσουμε ποιος είναι ο πιο κατάλληλος για τον ασθενή μπροστά μας.
Είναι πολύ δύσκολο να συγκριθούν SGA με ενδοτραχειακούς σωλήνες (ETT).
Το ETT είναι ένας «οριστικός αεραγωγός» που παρέχει προστασία από την αναρρόφηση.
Αυτό δεν σημαίνει ότι τα SGA είναι μια «μικρότερη» επιλογή.
Ένα SGA εξακολουθεί να είναι ένας «προηγμένος αεραγωγός» και πιο αποτελεσματικός από τη χρήση μιας τεχνικής μάσκας σάκου-βαλβίδας.
Είναι σημαντικό να θυμόμαστε ότι οι προηγμένοι αεραγωγοί έχουν τα πλεονεκτήματα και τα μειονεκτήματά τους.
Ενώ μπορούν να βελτιώσουν την πιθανότητα επιβίωσης των ασθενών με καλή νευρολογική ανάρρωση, μπορεί να υπάρχουν σχετικές επιπλοκές.
Η επιστήμη πίσω από τους υπερτραγικούς αεραγωγούς
Τι λέει λοιπόν η επιστήμη; Υπάρχουν λίγες δοκιμές σε παιδιά, αλλά έχουν δημοσιευτεί αρκετές σπερματικές εργασίες σχετικά με προηγμένες τεχνικές αεραγωγών σε ενήλικες. Αν και δεν σχετίζονται άμεσα με παιδιά, εγείρουν κάποια ενδιαφέροντα σημεία σύγκρισης μεταξύ συσκευών.
Αυτή η πολυκεντρική, τυχαιοποιημένη δοκιμή συμπλέγματος, πραγματοποιήθηκε από παραϊατρικούς σε τέσσερα ασθενοφόρο υπηρεσίες στην Αγγλία. Συγκρίνει τις υπεργλωστικές συσκευές με την τραχειακή διασωλήνωση σε ενήλικες ασθενείς με OHCA εξετάζοντας την επίδρασή τους στη λειτουργική νευρολογική έκβαση.
Αυτή η μελέτη περιελάμβανε μόνο ασθενείς άνω των 18 ετών.
Δεν βρήκαν στατιστικά σημαντική διαφορά στο αποτέλεσμα των 30 ημερών (το μέτρο πρωτογενούς αποτελέσματος) ή στην κατάσταση επιβίωσης, το ρυθμό παλινδρόμησης, την αναρρόφηση ή το ROSC (δευτερογενή αποτελέσματα).
Υπήρχε μια στατιστικά σημαντική διαφορά όσον αφορά την αρχική επιτυχία εξαερισμού.
Οι supraglottic αεραγωγοί απαιτούν λιγότερες προσπάθειες, αλλά η χρήση τους οδηγεί επίσης σε αυξημένη πιθανότητα απώλειας ενός καθιερωμένου αεραγωγού
Λοιπόν, τι σημαίνει αυτό; Η κύρια ανησυχία που γίνεται εντυπωσιακή όταν συζητάμε για SGA είναι ο υψηλότερος κίνδυνος φιλοδοξίας. Εάν δεν υπήρχε διαφορά στον κίνδυνο, αυτό θα άλλαζε γνώμη;
Αυτή ήταν μια πολυκεντρική, τυχαιοποιημένη κλινική δοκιμή στη Γαλλία και το Βέλγιο που εξέτασε το OHCA για μια περίοδο 2 ετών. Και πάλι σε αυτή τη μελέτη συμμετείχαν ενήλικες άνω των 18 ετών.
Εξέτασαν τη μη κατωτερότητα του BVM έναντι του ETI σε σχέση με την επιβίωση με ευνοϊκό νευρολογικό αποτέλεσμα στις 28 ημέρες.
Οι ανταποκρινόμενες ομάδες αποτελούνταν από έναν οδηγό ασθενοφόρων, μια νοσοκόμα και έναν γιατρό έκτακτης ανάγκης.
Ο ρυθμός ROSC ήταν σημαντικά μεγαλύτερος στην ομάδα ETI, αλλά δεν υπήρχε διαφορά στην επιβίωση στην εκκένωση.
Συνολικά, τα αποτελέσματα της μελέτης ήταν ασαφή.
Εάν η επιβίωση στην απαλλαγή δεν επηρεάζεται, θα πρέπει όλοι να αφιερώνουμε χρόνο στην εκπαίδευση και να διατηρούμε την ικανότητα ή θα πρέπει να διατηρείται η ενδοτραχειακή διασωλήνωση μόνο για όσους την ασκούν τακτικά στην καθημερινή τους εργασία;
Αυτή η τυχαιοποιημένη συστάδα, πολλαπλή σχεδίαση crossover πραγματοποιήθηκε από παραϊατρικό / EMS σε 27 πρακτορεία.
Εξέτασε ενήλικες ασθενείς που λάμβαναν είτε λαρυγγικό σωλήνα είτε ενδοτραχειακή διασωλήνωση και επιβίωση στις 72 ώρες.
Και πάλι, περιελάμβαναν μόνο ενήλικες άνω των 18 ετών με μη τραυματική καρδιακή ανακοπή.
Βρήκαν ένα «μέτριο αλλά σημαντικό» βελτιωμένο ποσοστό επιβίωσης στην ομάδα LMA και αυτό συσχετίστηκε με υψηλότερο ποσοστό ROSC.
Δυστυχώς, αυτή η δοκιμή περιλάμβανε πολλές πιθανές προκαταλήψεις και ο σχεδιασμός της μελέτης μπορεί να μην είναι αρκετά ισχυρός για να υποστηρίξει το επίπεδο διαφοράς.
Θα μπορούσε το ποσοστό επιβίωσης να εξηγηθεί από την επιτυχία του πρώτου περάσματος και λιγότερο χρόνο που ξοδεύτηκε «από το στήθος» κατά την αρχική ανάνηψη; Καμία μελέτη δεν είναι τέλεια. Πάντα να αξιολογείτε κριτικά τον εαυτό σας και να ελέγχετε αν τα αποτελέσματα της μελέτης ισχύουν για τον τοπικό πληθυσμό και τη δική σας πρακτική πριν αλλάξετε κάτι.
Περισσότερες ερωτήσεις παρά απαντήσεις
Αφού διαβάσετε την επιστήμη (και παρακαλώ πηγαίνετε μια βαθύτερη βουτιά σε αυτά τα έγγραφα και αξιολογήστε τα για εσάς), ας εξετάσουμε μερικά κοινά ερωτήματα.
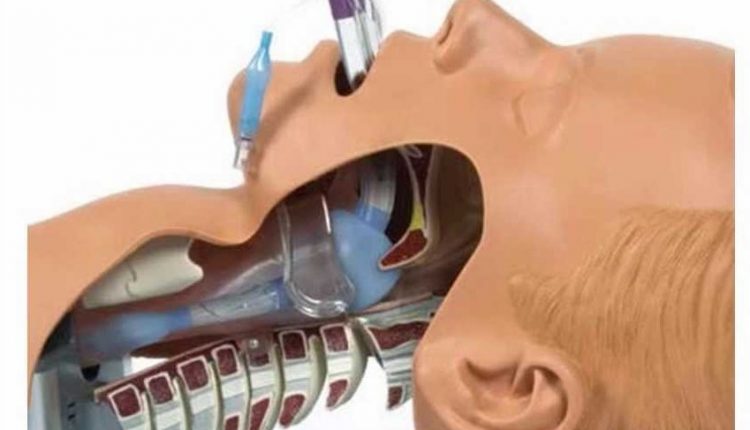
Τα SGA είναι τόσο εύκολο που μπορείτε απλά να το χτυπήσετε και να το κάνετε!
Όχι. Η είσοδος του SGA είναι μόνο το πρώτο βήμα. Ακόμα και τότε, πρέπει να είστε σίγουροι ότι έχετε επιλέξει το κατάλληλο μέγεθος και αξιολογήσατε για διαρροές. Τα SGA είναι πολύ πιο πιθανό να αποκολληθούν και να οδηγήσουν σε απροσδόκητη απώλεια αεραγωγών. Γενικά, δεν είμαστε τόσο σχολαστικοί για την εξασφάλιση τους όσο θα έπρεπε. Στην ιδανική περίπτωση, χρησιμοποιήστε ένα σωλήνα για να το στερεώσετε στη θέση του και παρακολουθήστε τη θέση (σε σχέση με τα δόντια). Ορισμένα SGA έχουν μια μαύρη γραμμή στον άξονα που πρέπει να ευθυγραμμιστεί με τους κοπτήρες (προσέξτε ότι αυτό μπορεί να υπάρχει μόνο στα μεγαλύτερα μεγέθη). Ακριβώς όπως τα ETT, απαιτούν από εσάς να ελέγξετε για επαρκή εξαερισμό μέσω Auscultation, ETCO2 και να ακούτε μια προφανή διαρροή.
Είναι εντάξει αν υπάρχει διαρροή στην αρχή καθώς το πήκτωμα θα σχηματιστεί καθώς θερμαίνεται
Όχι. Δεν υπάρχουν στοιχεία που να υποδηλώνουν ότι το σχήμα των πηκτωμάτων (αυτό συνήθως αναφέρεται στο μοντέλο στο οποίο αναφέρονται οι κλινικοί γιατροί) στο εσωτερικό του λάρυγγα. Οι ερευνητές έχουν δοκιμάσει τη θέρμανση του υλικού και δεν υπάρχει στατιστική αλλαγή στη διαρροή. Εάν έχετε σημαντική διαρροή, σκεφτείτε το ενδεχόμενο να επανατοποθετήσετε, να αλλάξετε διαφορετικό μέγεθος ή να χρησιμοποιήσετε διαφορετικό μοντέλο. Μπορεί να βρείτε μια μικρή διαρροή που εξαφανίζεται με την πάροδο του χρόνου. Με την πάροδο του χρόνου, ο αεραγωγός κουνιέται και κάθεται καλύτερα.
Θα πρέπει πάντα να αποσυμπιέζετε το στομάχι όταν τοποθετείτε LMA
Πιθανώς. Αυτό δεν απαντάται συνήθως στις οδηγίες, καθώς θεωρείται περισσότερο διαδικασία βελτιστοποίησης. Μπορεί να πάρει χρόνο και πόρους μακριά από άλλα κρίσιμα καθήκοντα (όπως συμπίεση στο στήθος, IV πρόσβαση, βέλτιστος αερισμός), αλλά εάν έχετε τους πόρους για να το κάνετε, χωρίς να επηρεάσετε τα βασικά της καλής φροντίδας ανάνηψης, τότε είναι μια καλή επιλογή εάν ο αερισμός δεν είναι τόσο βέλτιστο όσο θα μπορούσε. Αυτό είναι ιδιαίτερα σημαντικό στα παιδιά. Γνωρίζουμε ότι διατρέχουν υψηλότερο κίνδυνο διαφραματικού νάρθηκα από υπερβολικό ενθουσιασμό εξαερισμού, έτσι ώστε η έγκαιρη εισαγωγή ενός ρινογαστρικού σωλήνα μπορεί πραγματικά να βελτιώσει τα πράγματα.
Η λαρυγγοσκόπηση πρέπει να χρησιμοποιείται πριν από κάθε εισαγωγή SGA
Πιθανώς. Ορισμένα μέρη έχουν αρχίσει να υποχρεώνουν τη λαρυγγοσκόπηση επειδή έχουν χάσει απόφραξη από ξένο σώμα ή να επιτρέψουν καλύτερη αναρρόφηση και να βελτιώσουν το πέρασμα για εισαγωγή. Υπάρχει ένα επιχείρημα ότι το SGA μπορεί να καθίσει καλύτερα εάν εισαχθεί με τη βοήθεια ενός λαρυγγοσκοπίου καθώς, σε ορισμένες περιπτώσεις, δεν έχει εισαχθεί αρκετά βαθιά. Η λαρυγγοσκόπηση είναι μια πολύπλοκη ικανότητα, η οποία κάνει τακτική εξάσκηση και έρχεται με τις δικές της προκλήσεις (βλάβη στο στόμα / τα δόντια, πρόσθετος χρόνος που απαιτείται, υψηλότερο σετ δεξιοτήτων)
Μόλις εισαχθούν, τα SGA μπορούν να χρησιμοποιηθούν παράλληλα με συνεχείς συμπίεση στο στήθος
Πιθανώς. Αυτό πρέπει πραγματικά να εξεταστεί κατά περίπτωση. Τα SGA είναι ένας προηγμένος αεραγωγός και μπορούν να χρησιμοποιηθούν με συνεχείς συμπίεση στο στήθος για να αυξήσουν τις εγκεφαλικές πιέσεις διάχυσης. Εναπόκειται στον μεμονωμένο γιατρό να παρακολουθεί και να αποφασίζει εάν η υποστήριξη αερισμού που παρέχει είναι επαρκής κατά τη διάρκεια ενεργών συμπίεσης. Σε περιπτώσεις όπου η διακοπή είναι δευτερογενής της υποξίας (όπως σε πολλές παιδιατρικές ανακοπές) μπορεί να είναι ευκολότερο και πιο χρήσιμο να συνεχίσετε με αναλογία 30: 2 ή 15: 2 για να διασφαλίσετε ότι οι καλές παλιρροιακές ποσότητες φτάνουν στον πνεύμονα. Ορισμένες μελέτες έχουν δείξει μικρή διαφορά συγκρίνοντας την προσέγγιση 30: 2 στον συνεχή αερισμό.
Διαβάστε επίσης:
Επιτυχημένη πρακτική επώασης με Succinylcholine Versus Rocuronium
Τραχειακή διασωλήνωση: Πότε, πώς και γιατί να δημιουργήσετε έναν τεχνητό αεραγωγό για τον ασθενή