Melanoma de piel: tipos, síntomas, diagnóstico y últimos tratamientos
Riesgos de melanoma: se acerca el verano y con él la hora de tomar el sol, que siempre se debe tomar con las precauciones necesarias
Según múltiples estudios, en la última década se ha producido un aumento a nivel mundial, particularmente en el grupo de edad de 30 a 50 años, de casos de melanoma, un cáncer de piel maligno cada vez más común.
que es el melanoma
El melanoma es una neoplasia maligna que se origina a partir de los melanocitos, las células encargadas de producir melanina, el pigmento natural que nos protege como un escudo de los rayos UV que pueden, con el tiempo, desencadenar una serie de procesos cancerígenos y de envejecimiento.
Esta forma de cáncer se desarrolla
- principalmente en la piel;
- más raramente en las membranas mucosas (boca, nariz, ano, vulva/vagina, etc.) y en áreas extracutáneas (ojo y oído interno).
Los 4 tipos de melanoma
Se pueden distinguir cuatro tipos de melanoma:
- extensión superficial, la forma más común que se origina en la parte superficial de la piel;
- el lentigo maligno, más raro y propio de la edad avanzada, suele desarrollarse a partir de una mancha solar y de una piel sobreexpuesta al sol;
- el lentigo acral acralis, también menos común, se presenta con la apariencia de un hematoma/lesión y suele originarse en sitios periféricos (palma de la mano, planta del pie, uñas, genitales, etc.);
- el melanoma nodular, la forma más agresiva, que supone alrededor del 10/15% de todos los casos diagnosticados de melanoma y una de las principales causas de muerte por esta enfermedad.
Mientras que las tres primeras formas se caracterizan inicialmente por una extensión superficial, el melanoma nodular se extiende profundamente desde el principio, con un pronóstico, por tanto, más difícil.
Los síntomas del melanoma y los 5 parámetros de autoobservación
Los parámetros generales a observar también y sobre todo de forma independiente en las manchas de la piel se han indicado con el A B C D E esquema de pautas, que recuerda las primeras letras del alfabeto.
Estos son precisamente
- asimetría: un melanoma tiene una forma irregular, mientras que un lunar benigno tiene una apariencia redondeada;
- bordes: son dentados o indefinidos, mientras que los de los lunares benignos aparecen afilados;
- color: las lesiones melanocíticas tienen una coloración desigual con tonalidades diferentes e irregulares. En un pequeño porcentaje el melanoma también es incoloro (melanoma amelanótico acrómico);
- diámetro: hoy en día este es un parámetro obsoleto. Aunque en el pasado sólo se consideraban de riesgo los nevos de más de 6 mm de diámetro, el diagnóstico precoz actual permite detectar los melanomas incluso en un estadio muy precoz, es decir, de pequeño tamaño;
- evolución: hay que prestar atención si los cambios propios de las 4 categorías anteriores se producen en una mancha cutánea en un breve espacio de tiempo.
Es necesario acostumbrarse a escrutar periódicamente la piel incluso en zonas periféricas, utilizando un espejo y otra persona, y también prestar mucha atención a los lunares que provocan
- malestar local, como picazón
- ardor por más de 1 semana;
- sangría.
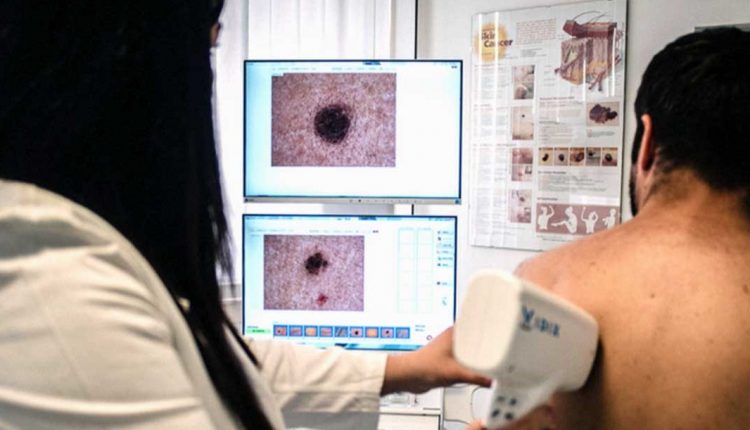
Exploración dermatológica: Mapeo de lunares
Una buena práctica es realizar revisiones periódicas con especialistas, al menos una vez al año o con mayor frecuencia para aquellos en riesgo, incluso antes de la pubertad, para identificar a los pacientes que pueden tener una mayor predisposición.
Durante el examen dermatológico, durante el examen objetivo, el médico utilizará el
- dermatoscopio de mano, una lente especial que permite ampliar y visualizar las estructuras profundas de las manchas que se examinan;
- videodermatoscopio, una pieza de última generación equipo, disponible también en el Centro de Tratamiento La Madonnina, que permite
- agrandar las manchas de la piel hasta 100 veces;
- visualizarlos en una o más pantallas;
- archivarlos para monitorearlos a lo largo del tiempo: el llamado 'mapeo de lunares'.
En cualquier caso, la experiencia del especialista es fundamental: es ésta, unida a la calidad de los instrumentos e imágenes obtenidas, la que conduce al diagnóstico.
Cómo tratar el melanoma
La terapia más adecuada la determina el especialista en oncología según el estadio de la patología y su diseminación.
De hecho, cuando el melanoma todavía se está extendiendo superficialmente, tras un diagnóstico precoz, la terapia permite una supervivencia media del 97% a los 5 años.
Por el contrario, el pronóstico empeora con la diseminación a los ganglios linfáticos y en presencia de metástasis.
Los primeros casos de melanoma, que afortunadamente son la mayoría, hoy por lo general pasan a una curación definitiva.
Sin embargo, incluso para los casos más graves, las terapias innovadoras conducen cada vez más a la curación oa la cronificación, con una buena calidad de vida para el paciente.
Cirugía de melanoma
El principal tratamiento del melanoma es la extirpación quirúrgica incluso de las lesiones sospechosas, en la que también se incluye una porción no lesionada de la piel circundante, para estar seguros de la extirpación completa del área en cuestión, junto con un examen histológico.
Extirpación del ganglio linfático centinela
En el caso de formaciones ulceradas o melanomas de más de 0.8 mm de espesor, indicados por el método de Breslow, también se suele extirpar y biopsiar el ganglio de la estación linfática más cercana, conocido como 'ganglio centinela'.
De hecho, al drenar la linfa del cuerpo y, por tanto, también de la zona afectada por el melanoma, los ganglios linfáticos son los primeros en entrar en contacto con las células cancerosas.
Si los exámenes histológicos detectan rastros de neoplasia en el ganglio centinela, el paciente es derivado al oncólogo para una posible terapia adyuvante.
Terapias adyuvantes para el melanoma
Además de la cirugía, que sigue siendo la ruta principal, se pueden realizar terapias adyuvantes, incluida la electroquimioterapia, contra el melanoma de acuerdo con las pautas de la AIOM.
En casos seleccionados de extensión cutánea del melanoma, los pacientes pueden ser sometidos a la administración de un fármaco (bleomicina) a bajas concentraciones por vía intravenosa, concomitante con una diferencia de potencial eléctrico procedente de unas placas, que hace más permeable la membrana de las células tumorales.
Este procedimiento es repetible y debe realizarse bajo anestesia general.
Inmunoterapia y fármacos dirigidos molecularmente
Para el paciente crítico en estadio IV o como terapia precautoria en el estadio III, estadios en los que fracasan la radio y la quimioterapia, una revolución y una importante mejoría pronóstica han representado las categorías de
- agentes inmunoterapéuticos (ipilimumab, pembrolizumab, nivolumab);
- medicamentos dirigidos molecularmente (vemurafenib, dabrafenib, trametinib, cobimetinib, encorafenib binimetinib, etc.).
Son terapias que se dirigen al mecanismo que impide que el sistema inmunitario ataque al tumor.
Las causas del melanoma
Frente a otras enfermedades de la piel como el carcinoma basocelular, la forma más común de cáncer de piel, y el carcinoma espinocelular, del que se conoce una correlación con la exposición solar, para el melanoma el debate dentro de la comunidad científica sigue abierto.
Entre los diferentes factores de riesgo que favorecen su aparición se encuentran, en todo caso, identificados
- predisposición genética y antecedentes familiares, ya que el 4/5% de los familiares de primer grado de pacientes con melanoma presentan la misma enfermedad;
- fototipo de piel, es decir, las 7 categorías en las que se clasifica la piel según su coloración (I más clara, VII más oscura) y su respuesta a la radiación ultravioleta. Los fototipos más bajos, característicos de las personas de piel, ojos y cabello claros, no se broncean y tienen una menor tolerancia al sol con enrojecimiento, eritema y consecuentemente mayor riesgo de melanoma;
- presencia de numerosos lunares (más de 50), ya que el melanoma a menudo surge en o cerca de una mola melanocítica adquirida o congénita.
Lo que se puede decir es que la radiación UV ciertamente puede facilitar, especialmente en aquellos con predisposición, el desarrollo de melanoma, pero más que la suma de la radiación UV absorbida en el tiempo, el peligro serían las quemaduras solares sufridas a una edad temprana y la exposición intensa intermitente. .
Varios estudios también muestran un mayor riesgo de melanoma en quienes usan lámparas solares y/o camas de bronceado, especialmente a una edad temprana.
Melanoma, la importancia de la prevención
Aunque, lamentablemente, el riesgo de desarrollar cáncer de piel durante la exposición al sol no se puede eliminar por completo, la doctora nos recuerda la importancia de seguir unas sencillas precauciones
- utiliza una crema solar con un filtro adecuado a tu fototipo de piel;
- renovar la aplicación de crema solar cada 2 horas y siempre después del baño;
- evite la exposición al sol durante las horas más calurosas, lo que podría provocar quemaduras solares;
- preferiblemente también use sombreros y anteojos de sol.
Cuidado con los niños
Los consejos dados deben aplicarse especialmente a los niños.
No solo son particularmente susceptibles a las quemaduras solares, sino que muchas veces el proceso del cáncer puede resultar de una alteración que ocurrió precisamente en la infancia.
En cualquier caso, no existe una contraindicación absoluta para la exposición solar, que también es importante para la síntesis de la vitamina D, pero es recomendable exponerse desde la infancia con moderación y las debidas precauciones, evitando excesos y quemaduras.
Lea también:
Epidermólisis ampollosa y cánceres de piel: diagnóstico y tratamiento
Piel: ¿Qué hacer en caso de foliculitis?
Psoriasis infantil: qué es, cuáles son los síntomas y cómo tratarla
Examen Dermatológico Para Controlar Lunares: Cuándo Realizarlo
Qué es un tumor y cómo se forma
Enfermedades raras: una nueva esperanza para la enfermedad de Erdheim-Chester
Cómo reconocer y tratar el melanoma
Lunares: conocerlos para reconocer el melanoma



