बाल रोगियों में एंडोट्रैचियल इंटुबैषेण: सुप्राग्लॉटिक वायुमार्ग के लिए उपकरण
बच्चों में एंडोट्रैचियल इंटुबैषेण (ETI) शुक्र है कि दुर्लभ है और हमारी पहली पास सफलता दर निश्चित रूप से कुछ सुधार के साथ कर सकती है
बच्चों में विभिन्न उन्नत वायुमार्ग तकनीकों की प्रभावकारिता की तुलना करना मुश्किल है।
बेशक, नैतिक निहितार्थ हैं, लेकिन उम्र और गिरफ्तारी के संभावित एटिओलॉजी में भी अंतर हैं।
अक्सर गहन देखभाल टीम के साथ बात करने और उस स्थिति के लिए सर्वोत्तम वायुमार्ग के आधार पर योजना बनाने का समय होता है।
इसी तरह, ऑपरेटिंग थिएटर, कई एयरवे ट्रायल का घर, एक बहुत ही अलग वातावरण है।
हम कार्डियक/श्वसन गिरफ्तारी के मामलों में उन्नत वायुमार्गों को देखेंगे।
ध्यान रखें कि अस्पताल से बाहर कार्डियक अरेस्ट (OHCA) से अस्पताल में कार्डियक अरेस्ट (IHCA) के बीच समय और कौशल में हमेशा अंतर होगा।
बच्चों में कार्डियक अरेस्ट मैनेजमेंट के दौरान उपयोग किए जाने वाले उन्नत वायुमार्ग उपचार की तुलना में कुछ वास्तविक अध्ययन हैं।
बच्चों में सुप्राग्लॉटिक वायुमार्ग (एसजीए) के उपयोग के आसपास और भी कम अध्ययन हैं। इनमें से अधिकांश अवलोकन संबंधी अध्ययन हैं।
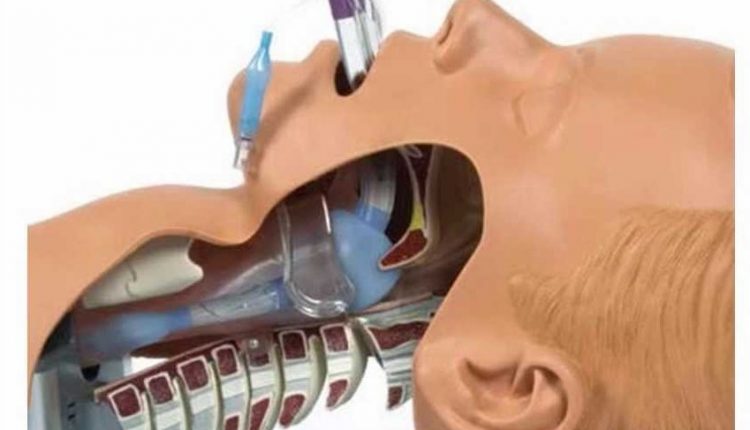
ILCOR वर्तमान में पुनर्जीवन के दौरान वायुमार्ग को प्रबंधित करने के आदर्श तरीके के रूप में एंडोट्रैचियल इंटुबैषेण (ETI) की सिफारिश करता है
वे यह भी कहते हैं कि सुप्राग्लॉटिक वायुमार्ग मानक बैग-वाल्व-मास्क वेंटिलेशन (बीवीएम) के लिए एक स्वीकार्य विकल्प हैं।
बच्चों में बहुत कम नैदानिक परीक्षण हैं जिन पर ये सिफारिशें आधारित हैं (और निश्चित रूप से पिछले 20 वर्षों में कठोर डिजाइन में से कोई भी नहीं)।
इस सबूत की कमी के कारण, उन्होंने बाल चिकित्सा जीवन समर्थन कार्य बल के हिस्से के रूप में एक अध्ययन शुरू किया।
लवोनस एट अल। (२०१८) ने कार्डियक अरेस्ट में बच्चों के पुनर्जीवन के लिए अकेले बीवीएम की तुलना में उन्नत वायुमार्ग हस्तक्षेप (ईटीआई बनाम एसजीए) के उपयोग पर एक व्यवस्थित समीक्षा और मेटा-विश्लेषण किया। केवल 2018 अध्ययनों की पहचान की गई थी।
इनमें से 12 मेटा-विश्लेषण में शामिल करने के लिए उपयुक्त थे।
वे ज्यादातर ओएचसीए पर केंद्रित थे। पूर्वाग्रह का एक उच्च जोखिम था और इसलिए साक्ष्य की समग्र गुणवत्ता निम्न से बहुत निम्न श्रेणी में थी।
प्रमुख परिणाम उपाय एक अच्छे न्यूरोलॉजिकल परिणाम के साथ अस्पताल में छुट्टी के लिए जीवित रहना था।
विश्लेषण ने सुझाव दिया कि ETI और SGA दोनों BVM से बेहतर नहीं थे।
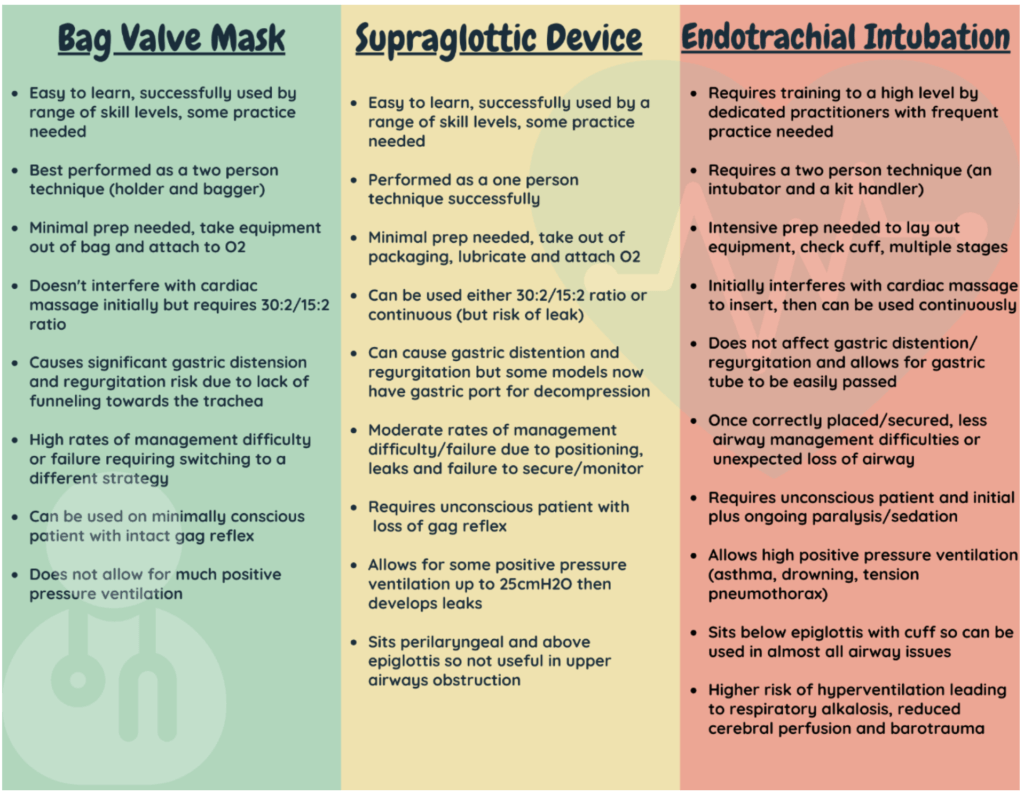
तो अब, आइए सुप्राग्लॉटिक वायुमार्ग उपकरणों के उपयोग पर कुछ साहित्य को कवर करें। ये ज्यादातर वयस्कों में अध्ययन पर आधारित हैं।
आदर्श वेंटिलेटरी डिवाइस
- ...किसी के द्वारा भी सेट अप और इंसर्ट करना आसान है, इसलिए इससे कोई फर्क नहीं पड़ता कि टीम का मेकअप कैसा है
- ... सेट अप करने के लिए त्वरित और सम्मिलित करने के लिए त्वरित है। यह अन्य महत्वपूर्ण कार्यों से लिए गए समय को कम करता है और सभी महत्वपूर्ण 'बैंडविड्थ' की अनुमति देता है
- ...आकांक्षा के न्यूनतम जोखिम की अनुमति देता है
- ...यदि आवश्यक हो तो उच्च वायुमार्ग दबाव की अनुमति देने के लिए एक तंग सील प्रदान करता है
- …इतना मजबूत है कि रोगी इसे काट नहीं सकता है और अपनी ऑक्सीजन की आपूर्ति काट सकता है
- …उसी उपकरण के माध्यम से पेट को डीकंप्रेस करने का विकल्प प्रदान करता है
- ...एक बार डालने के बाद आकस्मिक गलत स्थान या वायुमार्ग के नुकसान का न्यूनतम जोखिम होता है
अगर यह सच होने के लिए बहुत अच्छा लगता है, तो यह है। कोई भी उपकरण इन सभी आवश्यक विशेषताओं को नहीं जोड़ता है।
यह हमें तय करता है कि हमारे सामने रोगी के लिए सबसे उपयुक्त कौन सा है।
SGAs की एंडोट्रैचियल ट्यूब (ETT) से तुलना करना बहुत मुश्किल है।
एक ईटीटी एक 'निश्चित वायुमार्ग' है जो आकांक्षा के खिलाफ सुरक्षा प्रदान करता है।
इसका मतलब यह नहीं है कि एसजीए 'कम' विकल्प हैं।
एक एसजीए अभी भी एक 'उन्नत वायुमार्ग' है और बैग-वाल्व-मास्क तकनीक का उपयोग करने से अधिक प्रभावी है।
यह याद रखना महत्वपूर्ण है कि उन्नत वायुमार्ग के अपने फायदे और नुकसान हैं।
जबकि वे अच्छे न्यूरोलॉजिकल रिकवरी के साथ रोगियों के जीवित रहने की संभावना में सुधार कर सकते हैं, इससे जुड़ी जटिलताएं हो सकती हैं।
सुप्राग्लॉटिक वायुमार्ग के पीछे का विज्ञान
तो विज्ञान क्या कहता है? बच्चों में कुछ परीक्षण हैं लेकिन वयस्कों में उन्नत वायुमार्ग तकनीकों पर कई मौलिक पत्र जारी किए गए हैं। जबकि सीधे तौर पर बच्चों से संबंधित नहीं हैं, वे उपकरणों के बीच तुलना के कुछ दिलचस्प बिंदु उठाते हैं।
यह बहुकेंद्र, क्लस्टर यादृच्छिक परीक्षण, चार में से पैरामेडिक्स द्वारा आयोजित किया गया था एम्बुलेंस इंग्लैंड में सेवाएं। इसने सुप्राग्लॉटिक उपकरणों की तुलना ओएचसीए के साथ वयस्क रोगियों में कार्यात्मक तंत्रिका संबंधी परिणामों पर उनके प्रभाव को देखते हुए श्वासनली इंटुबैषेण से की।
इस अध्ययन में केवल 18 वर्ष से अधिक आयु के रोगियों को शामिल किया गया था।
उन्हें 30-दिन के परिणाम (प्राथमिक परिणाम माप) या उत्तरजीविता की स्थिति, पुनरुत्थान की दर, आकांक्षा या आरओएससी (द्वितीयक परिणाम) में कोई सांख्यिकीय महत्वपूर्ण अंतर नहीं मिला।
प्रारंभिक वेंटिलेशन सफलता की बात करें तो सांख्यिकीय रूप से महत्वपूर्ण अंतर था।
सुप्राग्लॉटिक वायुमार्ग को कम प्रयासों की आवश्यकता होती है, लेकिन उनके उपयोग से एक स्थापित वायुमार्ग के नुकसान की संभावना भी बढ़ जाती है
अच्छा तो इसका क्या मतलब है? एसजीए पर चर्चा करते समय मुख्य चिंता जो चारों ओर बंधी हो जाती है वह आकांक्षा का उच्च जोखिम है। यदि जोखिम में कोई अंतर नहीं होता, तो क्या इससे आपका विचार बदल जाता?
यह 2 साल की अवधि में ओएचसीए को देखते हुए फ्रांस और बेल्जियम में एक बहुकेंद्र, यादृच्छिक नैदानिक परीक्षण था। फिर से इस अध्ययन ने 18 वर्ष से अधिक उम्र के वयस्कों को नामांकित किया।
उन्होंने 28 दिनों में अनुकूल न्यूरोलॉजिकल परिणाम के साथ जीवित रहने के संबंध में बीवीएम बनाम ईटीआई की गैर-हीनता को देखा।
प्रतिक्रिया देने वाली टीमों में एक एम्बुलेंस चालक, एक नर्स और एक आपातकालीन चिकित्सक शामिल थे।
ईटीआई समूह में आरओएससी की दर काफी अधिक थी लेकिन उत्तरजीविता से निर्वहन में कोई अंतर नहीं था।
कुल मिलाकर, अध्ययन के परिणाम किसी भी तरह से अनिर्णायक थे।
यदि डिस्चार्ज से उत्तरजीविता अप्रभावित है, तो क्या हम सभी को समय प्रशिक्षण और योग्यता बनाए रखना चाहिए या एंडोट्रैचियल इंटुबैषेण केवल उन लोगों के लिए रखा जाना चाहिए जो अपने दैनिक कार्य में नियमित रूप से इसका अभ्यास करते हैं?
यह क्लस्टर-यादृच्छिक, एकाधिक क्रॉसओवर डिज़ाइन 27 एजेंसियों में पैरामेडिक्स/ईएमएस द्वारा किया गया था।
इसने वयस्क रोगियों को या तो स्वरयंत्र ट्यूब या एंडोट्रैचियल इंटुबैषेण प्राप्त करने और 72 घंटों में जीवित रहने के लिए देखा।
फिर, उन्होंने केवल 18 से अधिक वयस्कों को गैर-दर्दनाक कार्डियक गिरफ्तारी के साथ शामिल किया।
उन्हें एलएमए समूह में 'मामूली लेकिन महत्वपूर्ण' बेहतर जीवित रहने की दर मिली और यह आरओएससी की उच्च दर से संबंधित है।
दुर्भाग्य से, इस परीक्षण में बहुत अधिक संभावित पूर्वाग्रह शामिल थे और अध्ययन का डिज़ाइन अंतर के स्तर का समर्थन करने के लिए पर्याप्त मजबूत नहीं हो सकता है।
क्या जीवित रहने की दर को प्रथम-पास सफलता और प्रारंभिक पुनर्जीवन के दौरान 'छाती से बाहर' कम समय व्यतीत करके समझाया जा सकता है? कोई भी अध्ययन पूर्ण नहीं होता है। हमेशा अपने लिए आलोचनात्मक मूल्यांकन करें और कुछ भी बदलने से पहले जांच लें कि अध्ययन के परिणाम आपकी स्थानीय आबादी और स्वयं के अभ्यास पर लागू होते हैं या नहीं।
जवाब से ज्यादा सवाल
विज्ञान पढ़ने के बाद (और कृपया उन पेपरों में गहराई से जाएं और उन्हें अपने लिए मूल्यांकन करें), आइए कुछ सामान्य प्रश्नों से निपटें।
SGAs इतने आसान हैं कि आप बस इसे आज़मा सकते हैं और कर सकते हैं!
नहीं, SGA प्राप्त करना केवल पहला कदम है। फिर भी, आपको यह सुनिश्चित करने की आवश्यकता है कि आपने उचित आकार चुना है और लीक के लिए मूल्यांकन किया है। SGAs के विस्थापित होने और वायुमार्ग के अप्रत्याशित नुकसान की ओर ले जाने की बहुत अधिक संभावना है। आम तौर पर, हम उन्हें सुरक्षित करने के बारे में उतने सावधानी नहीं बरतते जितना हमें होना चाहिए। आदर्श रूप से, इसे सुरक्षित करने के लिए एक ट्यूब टाई का उपयोग करें और स्थिति की निगरानी करें (दांतों के संबंध में)। कुछ SGAs में शाफ्ट पर एक काली रेखा होती है जो कि कृन्तकों के साथ पंक्तिबद्ध होनी चाहिए (सावधान रहें यह केवल बड़े आकार में मौजूद हो सकती है)। ईटीटी की तरह, उन्हें भी आपको ऑस्केल्टेशन, ईटीसीओ2 के माध्यम से पर्याप्त वेंटिलेशन की जांच करने और एक स्पष्ट रिसाव को सुनने की आवश्यकता होती है।
यह ठीक है अगर शुरुआत में कोई रिसाव होता है क्योंकि जेल गर्म होने पर मोल्ड हो जाएगा
नहीं। आई-जैल के आकार का सुझाव देने के लिए कोई सबूत नहीं है (यह आमतौर पर मॉडल चिकित्सक इस उदाहरण में संदर्भित कर रहे हैं) स्वरयंत्र के अंदर ढल जाएगा। शोधकर्ताओं ने सामग्री को गर्म करने की कोशिश की है और रिसाव में कोई सांख्यिकीय परिवर्तन नहीं हुआ है। यदि आपके पास एक महत्वपूर्ण रिसाव है, तो पुन: स्थिति पर विचार करें, एक अलग आकार के लिए स्वैप करें या एक अलग मॉडल का उपयोग करें। आपको एक छोटा रिसाव मिल सकता है जो समय के साथ गायब हो जाता है। समय के साथ, वायुमार्ग चारों ओर घूमता है और बेहतर बैठता है।
जब आप एलएमए डालते हैं तो आपको हमेशा पेट को डीकंप्रेस करना चाहिए
संभवतः। यह नियमित रूप से दिशानिर्देशों में नहीं पाया जाता है क्योंकि इसे एक ठीक-ट्यूनिंग प्रक्रिया के रूप में देखा जाता है। यह अन्य महत्वपूर्ण कार्यों (जैसे छाती संपीड़न, IV पहुंच, इष्टतम वेंटिलेशन) से दूर समय और संसाधन ले सकता है, लेकिन यदि आपके पास ऐसा करने के लिए संसाधन हैं, तो अच्छी पुनर्जीवन देखभाल की मूल बातें प्रभावित किए बिना, यह एक अच्छा विकल्प है यदि वेंटिलेशन यह उतना इष्टतम नहीं है जितना हो सकता है। यह बच्चों में विशेष रूप से महत्वपूर्ण है। हम जानते हैं कि वे अति उत्साही वेंटिलेशन से डायाफ्रामिक स्प्लिंटिंग के उच्च जोखिम में हैं, इसलिए नासोगैस्ट्रिक ट्यूब के शुरुआती सम्मिलन से वास्तव में चीजों में सुधार हो सकता है।
प्रत्येक SGA सम्मिलन से पहले लैरींगोस्कोपी का उपयोग किया जाना चाहिए
संभवतः। कुछ स्थानों ने लैरींगोस्कोपी को अनिवार्य करना शुरू कर दिया है क्योंकि वे एक विदेशी निकाय द्वारा बाधा से चूक गए हैं, या बेहतर सक्शन की अनुमति देने और सम्मिलन के लिए मार्ग में सुधार करने के लिए। एक तर्क है कि यदि लैरींगोस्कोप की सहायता से एसजीए डाला जाए तो यह बेहतर तरीके से बैठ सकता है, क्योंकि कई मामलों में, इसे पर्याप्त गहराई से नहीं डाला गया है। लैरींगोस्कोपी एक जटिल कौशल है, जो नियमित अभ्यास लेता है और अपनी चुनौतियों (मुंह/दांतों को नुकसान, अतिरिक्त समय, उच्च कौशल सेट की आवश्यकता) के साथ आता है।
एक बार डालने के बाद, एसजीए का उपयोग लगातार छाती संपीड़न के साथ किया जा सकता है
संभवतः। यह वास्तव में मामला-दर-मामला आधार पर विचार करने की आवश्यकता है। SGAs एक उन्नत वायुमार्ग है और मस्तिष्क के छिड़काव दबाव को बढ़ाने के लिए लगातार छाती संपीड़न के साथ इसका उपयोग किया जा सकता है। यह व्यक्तिगत चिकित्सक पर निर्भर करता है कि वह निगरानी करे और तय करे कि सक्रिय संकुचन के दौरान वे जो वेंटिलेटरी सपोर्ट दे रहे हैं वह पर्याप्त है या नहीं। ऐसे मामलों में जहां गिरफ्तारी हाइपोक्सिया के लिए माध्यमिक है (जैसा कि कई बाल चिकित्सा गिरफ्तारी में) यह आसान और अधिक उपयोगी हो सकता है, यह सुनिश्चित करने के लिए 30: 2 या 15: 2 अनुपात के साथ जारी रखना सुनिश्चित करें कि अच्छी ज्वार की मात्रा फेफड़ों तक पहुंच रही है। कुछ अध्ययनों ने निरंतर वेंटिलेशन के लिए 30:2 दृष्टिकोण की तुलना में थोड़ा अंतर दिखाया है।
इसके अलावा पढ़ें:
Succinylcholine बनाम Rocuronium के साथ सफल इंटुबैषेण अभ्यास
श्वासनली इंटुबैषेण: रोगी के लिए कृत्रिम वायुमार्ग कब, कैसे और क्यों बनाया जाए