बाल चिकित्सा आघात रोगी में लगातार पैर जल निकासी: 7 वर्षीय बच्चे पर केस रिपोर्ट
एक बाल चिकित्सा आघात रोगी में लगातार पैर जल निकासी: अस्थमा के पिछले चिकित्सा इतिहास के साथ एक 7 वर्षीय पुरुष को एक मोटर वाहन दुर्घटना में कई चोटें लगीं, जिसमें बाएं कूल्हे की अव्यवस्था, बाएं फीमर का फ्रैक्चर, बाएं रेडियल फ्रैक्चर, का एक कम्यूटेड फ्रैक्चर शामिल है। दाहिनी कक्षा की पार्श्व दीवार, एक दायां रेट्रोबुलबार रक्तस्राव और दाहिनी मैक्सिलरी साइनस की पिछली दीवार का एक गैर-विस्थापित फ्रैक्चर
बाल चिकित्सा आघात रोगी में जल निकासी, केस रिपोर्ट की प्रस्तुति
उन्होंने 7 दिनों के बाद बाएं कूल्हे की अव्यवस्था, बाएं फीमर फ्रैक्चर के बाहरी निर्धारण और बाएं रेडियल फ्रैक्चर की बंद कमी और बाहरी फिक्सेटर को हटाने और बाईं फीमर की सबमस्क्युलर प्लेटिंग को बंद कर दिया।
वह शुरू में फॉलो-अप के लिए खो गया था, जब तक कि उसकी माँ की देखभाल करने वाली एक नर्स ने नोट किया कि उसकी बाईं फीमर का घाव सूख रहा था।
उनकी दुर्घटना के 4 महीने बाद उनके आर्थोपेडिक दौरे पर, उनकी शारीरिक परीक्षा बाईं पार्श्व जांघ पर उनके एक चीरे पर एक शुद्ध संग्रह के लिए महत्वपूर्ण थी।
उनकी बाकी की शारीरिक जांच सामान्य थी, और उन्हें आगे की कसरत के लिए अस्पताल में भर्ती कराया गया था।
पुरुलेंट संग्रह महाप्राण था और अंततः संस्कृति नकारात्मक थी।
बाईं फीमर के रेडियोग्राफ ने फ्रैक्चर साइटों पर अत्यधिक कैलस दिखाया।
उनके महत्वपूर्ण संकेतों में 36.9 डिग्री सेल्सियस का तापमान, 118 बीट्स/मिनट की नाड़ी, 105/47 मिमी एचजी का रक्तचाप, 20 सांस/मिनट की श्वसन दर और परिवेशी वायु में 100% ऑक्सीजन संतृप्ति शामिल थी।
प्रवेश पर उनके प्रयोगशाला अध्ययन थे: 14.9% न्यूट्रोफिल (संदर्भ सीमा 1000% -4.0%), 15.0% लिम्फोसाइटों के साथ 1000 × 69.9 / μL (संदर्भ सीमा 26.0–77.0 × 17.3 / μL) की सफेद रक्त कोशिका गिनती (संदर्भ सीमा 12.0% -६०.०%), ८.९% मोनोसाइट्स (संदर्भ रेंज ३.०% -60.0%), ३% ईोसिनोफिल्स (संदर्भ सीमा ०.०% –१०.०%), ०.२% बेसोफिल (संदर्भ सीमा ०.०% –४.०%) और ०.७% अपरिपक्व ग्रैन्यूलोसाइट्स (संदर्भ रेंज ०.०%–३.०%), उच्च संवेदनशीलता सी-रिएक्टिव प्रोटीन (सीआरपी) ३९ मिलीग्राम/ली (संदर्भ रेंज <१.० मिलीग्राम/ली) और एरिथ्रोसाइट अवसादन दर (ईएसआर) ७८ मिमी/एच (संदर्भ रेंज ०-२०) मिमी / घंटा)।
उन्हें अगले दिन ऑपरेटिंग रूम (OR) में ले जाया गया, जहां सबसे दूर के चीरे के भीतर मवाद के 2 क्षेत्र और फीमर के पीछे और पहले से रखी गई धातु की प्लेट पर एक साइनस ट्रैक्ट ट्रैकिंग की पहचान की गई।
क्षेत्र को धोया गया था, हार्डवेयर हटा दिया गया था, और उसे ऑक्सैसिलिन पर अनुभवजन्य रूप से शुरू किया गया था।
एरोबिक और एनारोबिक बैक्टीरियल कल्चर नकारात्मक थे, सिवाय कोगुलेज़-नेगेटिव स्टैफिलोकोकस के 2 अलग-अलग आइसोलेट्स को छोड़कर जो प्लेटों से बरामद नहीं हुए थे, लेकिन बैक्टीरिया के निम्न स्तर का सुझाव देते हुए 4 दिनों के बाद केवल थियोग्लाइकोलेट शोरबा से बढ़े थे।
उन्हें हर 15 घंटे में ऑक्सासिलिन से वैनकोमाइसिन 8 मिलीग्राम / किग्रा / खुराक में बदल दिया गया था, जिसके परिणामस्वरूप 6.8 माइक्रोग्राम / एमएल का प्रारंभिक गर्त स्तर था।
जब ऑपरेशन के 5 दिन बाद उनकी स्पाइका कास्ट हटा दी गई, तो मध्य बाएं पार्श्व फीमर में एक नया सतही प्युलुलेंट संग्रह नोट किया गया था कि एक और वाशआउट की आवश्यकता थी।
उन्हें वैनकोमाइसिन पर जारी रखा गया था, जिसे हर 15 घंटे में 6 मिलीग्राम / किग्रा / खुराक में समायोजित किया गया था, ताकि 15 और 20 माइक्रोग्राम / एमएल के बीच गर्त बनाए रखा जा सके, जिसमें अधिकतम स्तर 19.6 माइक्रोग्राम / एमएल हो।
बाईस दिनों के बाद, टांके हटा दिए गए, और बाईं पार्श्व जांघ के निचले और मध्य चीरा स्थलों पर फिर से शुद्ध जल निकासी पाई गई।
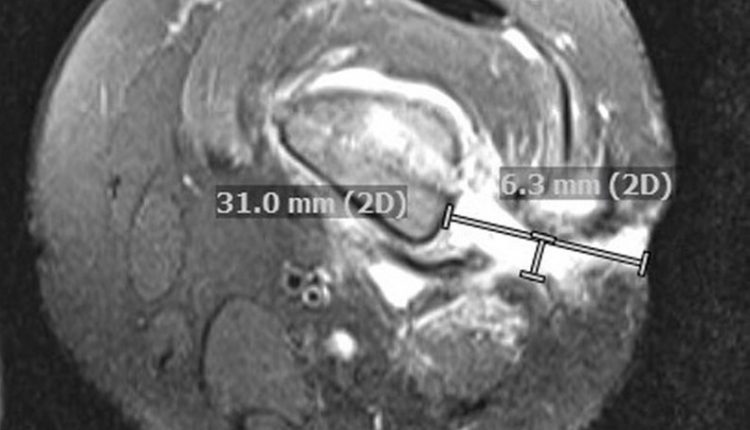
चुंबकीय अनुनाद इमेजिंग (एमआरआई) ने अस्थि मज्जा, आसन्न नरम ऊतक, और पेशी शोफ के साथ-साथ पुरानी पेरीओस्टियल प्रतिक्रिया (छवि 1 बी) के फैलाने वाले क्षेत्रों के अलावा फीमर से त्वचा तक फैले कई पतले पथ दिखाए।
दिलचस्प बात यह है कि उनके भड़काऊ मार्कर सभी कम हो गए थे (सीआरपी 5.3 मिलीग्राम / एल, ईएसआर 25 मिमी / घंटा, और डब्ल्यूबीसी 8.4 × 1000 / μL)।
ओआर में तीसरे चीरे और जल निकासी के दौरान ली गई संस्कृतियों से निदान का पता चला।
प्रारंभिक दर्दनाक एमवीए के एक सौ बावन दिनों के बाद, रोगी को तीसरे चीरे और जल निकासी के लिए ले जाया गया, जहां मूल चीरा स्थलों पर और इलियोटिबियल बैंड और विशाल पार्श्व के कुछ हिस्सों में मवाद पाया गया था, जिसमें मलबे की आवश्यकता थी।
धुंधला और संस्कृति के लिए हड्डी से कई अस्थि बायोप्सी और शुद्ध तरल पदार्थ की संस्कृतियों को एकत्र किया गया था।
बैक्टीरिया, कवक और एसिड-फास्ट बेसिली जीवों के लिए दाग नकारात्मक थे।
मवाद की 3 संस्कृतियों में से एक 3 दिनों के लिए अवायवीय ऊष्मायन के बाद क्लोस्ट्रीडायोइड्स डिफिसाइल की 3 कॉलोनी बनाने वाली इकाइयाँ बढ़ीं।
इसकी पहचान इन विट्रो डायग्नोस्टिक डेटाबेस में विटेक मास स्पेक्ट्रोमेट्री (बायोमेरीक्स) का उपयोग करते हुए मैट्रिक्स-असिस्टेड लेजर डिसोर्शन/आयनाइजेशन-टाइम ऑफ फ्लाइट मास स्पेक्ट्रोमेट्री द्वारा की गई।
हड्डी के जीवाणु, कवक और एसिड-फास्ट बेसिली कल्चर बाँझ रहे, और गैर-तपेदिक माइकोबैक्टीरिया के लिए एक आणविक परीक्षण नकारात्मक था।
डिस्टल और मिड-लेफ्ट फीमर की बोन बायोप्सी में क्रॉनिक ऑस्टियोमाइलाइटिस दिखाई दिया।
7 दिनों के बाद एमआरआई दोहराएं, नेक्रोटिक बनाम प्यूरुलेंट सामग्री से संबंधित डिस्टल फेमोरल मैरो के भीतर एक बढ़े हुए गैर-बढ़ाने वाले क्षेत्र का खुलासा किया, जो त्वचा की ओर एक द्रव-बढ़ाने वाले पथ और मध्य में डिस्टल फीमर के बीच में एक अनुक्रमित कॉर्टिकल हड्डी के टुकड़े के साथ संचार करता है।
IV वैनकोमाइसिन के साथ निरंतर उपचार के बावजूद, उनके भड़काऊ मार्करों में वृद्धि हुई: WBC 10.9 × 1000/μL, CRP 42.8 mg/L और ESR 59 mm/h।
ओआर में वापस, बेहतर चीरा के बाहर के पहलू में एक साइनस पथ को नष्ट कर दिया गया था, और मवाद को एक सबपरियोस्टियल फोड़ा तक ट्रैक करने के लिए नोट किया गया था।
सी। डिफिसाइल के लिए पिछली सकारात्मक संस्कृति के कारण एम्पिरिक मेट्रोनिडाजोल शुरू किया गया था, और वैनकोमाइसिन जारी रखा गया था।
अवायवीय ऊष्मायन के बाद, 4 में से तीन ऊतक संस्कृतियों में सी। डिफिसाइल बढ़ गया। 6 सप्ताह की चिकित्सा के बाद सुधार की कमी के बाद वैनकोमाइसिन को बंद कर दिया गया था।
पिछले या हस्तक्षेप के 21 दिनों के बाद बाईं फीमर की एक अनुवर्ती एमआरआई ने लगातार जल निकासी वाले फिस्टुलस पथ के साथ पुरानी ऑस्टियोमाइलाइटिस को फिर से प्रदर्शित किया लेकिन प्रगति या नए निष्कर्षों के बिना
उनके भड़काऊ मार्कर थे: WBC 6.2 × 1000/μL, CRP 0.3 mg/L और ESR 8 mm/h।
उन्होंने IV मेट्रोनिडाजोल थेरेपी के 3 सप्ताह पूरे किए और शुरुआती चोट के 188 दिनों के बाद उन्हें ओरल थेरेपी में बदल दिया गया।
वह पुराने ऑस्टियोमाइलाइटिस के लिए मौखिक मेट्रोनिडाजोल पर रहता है।
उनकी अंतिम अनुवर्ती यात्रा में, पार्श्व जांघ के चीरों से आगे कोई शुद्ध जल निकासी नहीं होने के लिए उनकी शारीरिक परीक्षा महत्वपूर्ण थी।
उन्होंने 25 मिमी/घंटा की एक मामूली ऊंचा ईएसआर जारी रखा, लेकिन 0.3 मिलीग्राम/ली की सामान्य सीआरपी।
उसे पैर को लंबा करने के साथ सीक्वेस्ट्रम हटाने की योजना है।
Persistent_Leg_Drainage_in_a_Pediatric_Trauma.27इसके अलावा पढ़ें:
Tourniquet या No Tourniquet? कुल घुटने रिप्लेसमेंट पर दो विशेषज्ञ ऑर्थोपेडिक्स बोलते हैं
इटली में MEDEVAC, गंभीर मरीजों के परिवहन में मुख्य जटिलताओं और उपचार?
बंद घाव ड्रेनेज के लिए प्री-वैक, पोर्टेबल स्टेरिल बोतल
स्रोत:
हावर्ड, एशले डीओ*; रिचल्स्की, मिशेल आर। फार्मडी†; मरे, थॉमस एस. एमडी, पीएचडी*



