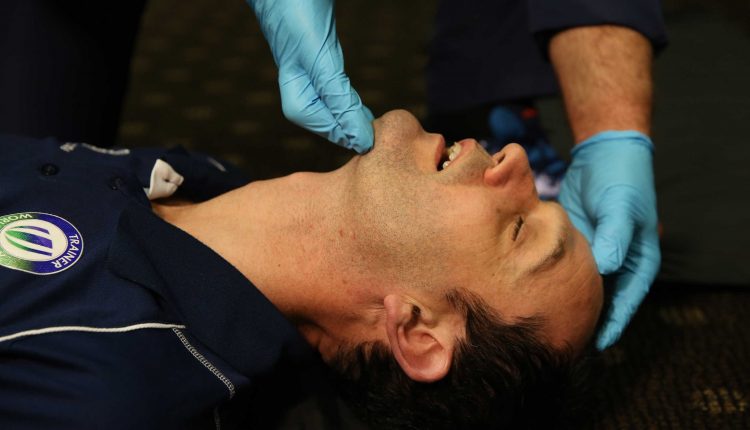
Penilaian jalan napas dasar: gambaran umum
Penilaian dasar setiap pasien, "ABC" dimulai dengan jalan napas, jalan napas yang terganggu adalah salah satu pembunuh tercepat di semua kedokteran, menjadikan penilaian yang akurat sebagai prioritas.
Bagian ini akan meninjau penilaian pasien yang tidak responsif, pasien yang responsif, dan beberapa situasi khusus yang mengubah manajemen tipikal.
Penilaian jalan napas: pasien tidak responsif
Pasien yang tidak responsif harus dibuka dan dirawat secara manual.
Mekanisme cedera non-traumatik harus mengarah pada penggunaan teknik head-tilt dan chin-lift.
Sementara pasien dengan cedera traumatis yang dapat membahayakan C-spine terbatas pada teknik jaw-thrust.
Ini mencegah potensi memburuknya ketidakstabilan Tulang belakang cedera.
Jika jalan napas tidak dapat dipertahankan dengan jaw thrust pada pasien trauma tulang belakang, adalah tepat untuk melakukan manuver chin-lift secara hati-hati dan menahan posisi C-spine secara manual dengan kepala dimiringkan.
Hal ini diperbolehkan karena patensi jalan napas menjadi salah satu aspek kunci dari kelangsungan hidup.
STATUS AIR WAY:
Satu-satunya indikator mutlak status jalan napas pada pasien yang tidak responsif adalah pergerakan udara.
Melihat pengembunan pada masker oksigen, merasakan pergerakan udara, dan menggunakan monitor CO2 pasang surut adalah cara yang baik untuk memastikan terjadinya ventilasi.
AIRWAY, TANDA BAHAYA:
Mendengkur, berdeguk, tersedak, dan batuk adalah semua indikator potensial dari gangguan saluran udara pada pasien yang tidak sadar.
Jika ini terjadi, akan lebih bijaksana untuk memposisikan kembali pasien atau mempertimbangkan intervensi terkait jalan napas.
Penilaian jalan napas: Pasien Responsif
Tanda terbaik patensi jalan napas pada pasien responsif adalah kemampuan untuk mengadakan percakapan tanpa perubahan suara atau perasaan sesak napas.
Namun, jalan napas pasien mungkin masih berisiko bahkan ketika mereka sedang berbicara.
Benda asing atau zat di dalam mulut dapat mengganggu jalan napas di lain waktu dan harus dikeluarkan.
PENGHILANGAN BADAN ASING:
Teknik mengeluarkan benda atau zat asing adalah sapuan jari dan suction.
Sapuan jari hanya digunakan ketika benda padat divisualisasikan secara langsung dan hisap digunakan ketika cairan terlihat atau dicurigai.
Stridor adalah tanda umum penyempitan saluran napas, umumnya karena obstruksi parsial oleh benda asing, pembengkakan, atau trauma.
Ini didefinisikan sebagai suara siulan bernada tinggi saat inspirasi.
Tingkat pernapasan
Tingkat pernapasan adalah bagian penting dari survei primer.
Meskipun umumnya dianggap sebagai bagian dari "B" dalam "ABC", laju pernapasan biasanya dinilai pada saat yang sama dengan jalan napas.
Tingkat pernapasan istirahat orang dewasa yang normal adalah 12 hingga 20 napas per menit (BPM).
Pernapasan terlalu lambat (bradypnea), terlalu cepat (tachypnea), atau tidak pada (apnea) semua adalah kondisi yang biasa ditemui di lapangan.
BRADIPNEA:
RR yang lambat umumnya merupakan hasil dari gangguan neurologis, karena RR dikontrol secara ketat oleh hipotalamus, ini umumnya merupakan tanda dari kondisi yang parah.
Tersangka overdosis obat, cedera tulang belakang, cedera otak, atau kondisi medis parah saat menghadapi RR lambat.
takipnea:
RR cepat paling sering merupakan hasil dari aktivitas fisik. Penyakit medis dan obstruksi jalan napas adalah penyebab umum lainnya.
Takipnea dapat menyebabkan ketidakseimbangan dalam status asam-basa tubuh atau kelelahan otot-otot pernapasan.
APNEA:
Tidak adanya pernapasan harus ditangani dengan penilaian ulang jalan napas diikuti dengan inisiasi ventilasi mekanis yang cepat, umumnya melalui bag valve mask.
Pasien yang kadang-kadang terengah-engah harus diperlakukan sebagai apnea sampai terbukti sebaliknya.
Manajemen Jalan nafas
Pernapasan yang tidak normal harus diobati.
Definisi abnormal itu luas, carilah yang berikut ini:
- Dada dangkal naik dan turun
- Napas bising (gurgling, mengi, mendengkur)
- Kesulitan bernapas (penggunaan otot-otot di leher/tulang rusuk/perut, hidung melebar, atau posisi tripod.)
Penatalaksanaan pernapasan abnormal terjadi dalam langkah-langkah berikut:
(Pada sebagian besar kasus, manajemen akan terdiri dari penilaian ulang jalan napas secara teratur dan pemberian oksigen sampai dipindahkan ke tingkat perawatan yang lebih tinggi.)
- membuka jalan napas
- menilai patensi (aliran udara dan adanya obstruksi)
- pemberian oksigen melalui kanula hidung atau masker
Bantu pernapasan dengan BVM jika pasien tidak responsif atau jika kulitnya biru (sianosis)
Populasi Khusus
Pasien anak dan pasien geriatri memiliki kebutuhan oksigen yang berbeda jika dibandingkan dengan rata-rata orang dewasa paruh baya.
Hal ini menyebabkan perbedaan nilai normal untuk laju, kedalaman, dan kualitas respirasi.
pediatri:
Pasien anak-anak bernapas lebih cepat daripada orang dewasa paruh baya tetapi memiliki volume yang lebih sedikit untuk setiap napas.
Tingkat pernapasan yang diharapkan secara pasti bervariasi secara signifikan dengan usia.
Ketahuilah bahwa bayi baru lahir harus berada pada 30 hingga 50 bpm, dan anak-anak berusia satu bulan hingga 12 tahun harus berusia antara 30 dan 20.
Pasien anak dengan pernapasan abnormal dapat dengan cepat mengalami dekompensasi dan menjadi tidak stabil yang mengancam jiwa dengan sedikit peringatan.
GERIATRIK:
Pasien geriatri umumnya memiliki kebutuhan oksigen yang meningkat karena fungsi paru-paru yang menurun secara alami dan adanya masalah medis yang mendasarinya.
Hal ini menyebabkan rentang normal yang lebar.
Pasien lanjut usia yang sehat harus berada pada tingkat 12 hingga 18, sedangkan pasien yang tidak sehat dapat setinggi 25 dan masih dianggap normal jika sebaliknya tanpa gejala.
Seperti pasien anak-anak, pasien lanjut usia dengan pernapasan abnormal dapat dengan cepat mengalami dekompensasi bahkan jika tampaknya stabil.
MANAJEMEN AIRWAY SELAMA KEHAMILAN:
Kehamilan membuat pernapasan menjadi lebih sulit.
Peningkatan tekanan ke atas dari janin yang sedang tumbuh membatasi gerakan diafragma ke bawah, secara alami, kesulitan bernapas semakin meningkat selama wanita hamil.
Pada trimester ketiga, banyak wanita meningkatkan penggunaan otot-otot aksesori yang dapat menyebabkan costochondritis.
Posisi telentang (berbaring atau berbaring) memperburuk kesulitan bernapas terkait kehamilan.
Dispnea karena kehamilan juga dapat dikurangi dengan mendudukkan pasien atau meninggikan kepala tempat tidur hingga sudut 45 ° atau lebih besar.
Pasien dengan kembar atau kembar tiga mungkin memerlukan oksigen tambahan karena pertumbuhan rahim yang signifikan.
Hal ini dapat terjadi pada awal trimester kedua.
Baca Juga:
Manajemen Saluran Udara Setelah Kecelakaan Jalan: Gambaran Umum
Intubasi Trakea: Kapan, Bagaimana, dan Mengapa Membuat Saluran Udara Buatan Untuk Pasien
Apa Takipnea Transien Pada Bayi Baru Lahir, Atau Sindrom Paru Basah Neonatal?
Pneumotoraks Traumatis: Gejala, Diagnosis, dan Perawatan
Diagnosis Tension Pneumotoraks Di Lapangan: Suction Atau Blowing?
Pneumothorax Dan Pneumomediastinum: Menyelamatkan Pasien Dengan Barotrauma Paru
Aturan ABC, ABCD, dan ABCDE Dalam Pengobatan Darurat: Apa yang Harus Dilakukan Penyelamat?
Fraktur Rusuk Ganda, Flail Chest (Rib Volet) dan Pneumotoraks: Tinjauan
Perdarahan Dalam: Pengertian, Penyebab, Gejala, Diagnosis, Tingkat Keparahan, Cara Mengobati
Kerah Serviks Pada Pasien Trauma Dalam Pengobatan Darurat: Kapan Menggunakannya, Mengapa Penting
Alat Ekstraksi KED Untuk Ekstraksi Trauma: Apa Itu Dan Bagaimana Cara Menggunakannya
Bagaimana Triase Dilakukan Di Unit Gawat Darurat? Metode MULAI dan CESIRA
Trauma Dada: Aspek Klinis, Terapi, Airway Dan Bantuan Ventilasi



