Intubasi endotrakeal pada pasien anak: perangkat untuk saluran udara supraglotis
Intubasi endotrakeal (ETI) pada anak-anak untungnya jarang terjadi dan tingkat keberhasilan lulus pertama kami pasti bisa dilakukan dengan beberapa perbaikan
Sulit untuk membandingkan kemanjuran berbagai teknik saluran napas lanjutan pada anak.
Ada implikasi etis, tentu saja, tetapi juga ditandai perbedaan usia dan potensi etiologi penangkapan.
Sering ada waktu untuk berbicara dengan tim perawatan intensif dan membuat rencana berdasarkan jalan napas terbaik untuk situasi tertentu.
Demikian pula, ruang operasi, rumah dari banyak percobaan jalan napas, adalah lingkungan yang sangat berbeda.
Kita akan melihat saluran udara lanjutan dalam kasus henti jantung/pernapasan.
Perhatikan bahwa akan selalu ada perbedaan waktu dan keahlian antara henti jantung di luar rumah sakit (OHCA) dengan henti jantung di rumah sakit (IHCA).
Ada beberapa penelitian aktual yang membandingkan perawatan jalan napas lanjutan yang digunakan selama manajemen serangan jantung pada anak-anak.
Ada lebih sedikit penelitian seputar penggunaan saluran udara supraglottic (SGA) pada anak-anak. Sebagian besar adalah studi observasional.
ILCOR saat ini merekomendasikan intubasi endotrakeal (ETI) sebagai cara ideal untuk mengelola jalan napas selama resusitasi
Mereka juga menyatakan bahwa saluran udara supraglotis adalah alternatif yang dapat diterima untuk ventilasi bag-valve-mask standar (BVM).
Ada sangat sedikit uji klinis pada anak-anak yang menjadi dasar rekomendasi ini (dan tentu saja tidak ada desain yang ketat dalam 20 tahun terakhir).
Karena kurangnya bukti ini, mereka menugaskan penelitian sebagai bagian dari Gugus Tugas Dukungan Kehidupan Anak.
Lavonas dkk. (2018) melakukan tinjauan sistematis dan meta-analisis tentang penggunaan intervensi jalan napas lanjutan (ETI vs SGA), dibandingkan dengan BVM saja, untuk resusitasi anak-anak dengan serangan jantung. Hanya 14 studi yang diidentifikasi.
12 di antaranya cocok untuk dimasukkan dalam meta-analisis.
Mereka sebagian besar fokus pada OHCA. Ada risiko bias yang tinggi sehingga kualitas bukti secara keseluruhan berada dalam kisaran rendah hingga sangat rendah.
Ukuran hasil utama adalah kelangsungan hidup sampai keluar dari rumah sakit dengan hasil neurologis yang baik.
Analisis menunjukkan bahwa ETI dan SGA tidak lebih unggul dari BVM.
Jadi sekarang, mari kita bahas beberapa literatur tentang penggunaan perangkat saluran napas supraglotis. Ini sebagian besar didasarkan pada penelitian pada orang dewasa.
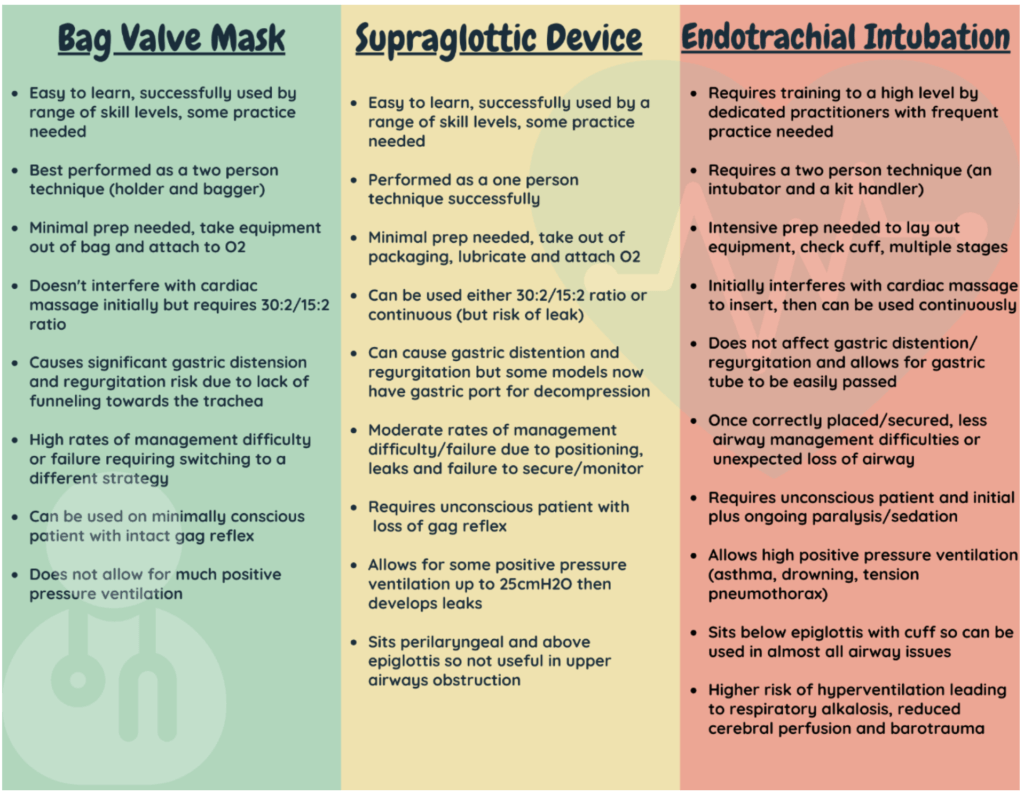
Perangkat ventilasi yang ideal
- …mudah diatur dan disisipkan oleh siapa saja sehingga tidak peduli apa susunan tim
- …cepat diatur dan cepat dimasukkan. Ini mengurangi waktu yang diambil dari tugas-tugas penting lainnya dan memungkinkan 'bandwidth' yang sangat penting
- …memungkinkan risiko aspirasi minimal
- …menyediakan segel ketat untuk memungkinkan tekanan udara tinggi jika diperlukan
- …cukup kuat sehingga pasien tidak dapat menggigitnya dan memotong suplai oksigen mereka sendiri
- …menyediakan opsi untuk mendekompresi perut melalui perangkat yang sama
- …memiliki risiko kesalahan penempatan yang tidak disengaja atau kehilangan jalan napas setelah dimasukkan
Jika ini terdengar terlalu bagus untuk menjadi kenyataan, memang begitu. Tidak ada satu perangkat pun yang menggabungkan semua fitur penting ini.
Ini membuat kami memutuskan mana yang paling cocok untuk pasien di depan kami.
Sangat sulit untuk membandingkan SGA dengan pipa endotrakeal (ETT).
ETT adalah 'jalan napas definitif' yang memberikan perlindungan terhadap aspirasi.
Ini tidak berarti bahwa SGA adalah pilihan yang 'lebih rendah'.
SGA masih merupakan 'jalan napas lanjutan' dan lebih efektif daripada menggunakan teknik bag-valve-mask.
Penting untuk diingat bahwa saluran udara canggih memiliki pro dan kontra.
Sementara mereka dapat meningkatkan kemungkinan pasien untuk bertahan hidup dengan pemulihan neurologis yang baik, mungkin ada komplikasi terkait.
Ilmu di balik saluran udara supraglotis
Jadi apa yang dikatakan sains? Ada beberapa percobaan pada anak-anak tetapi ada beberapa makalah mani dirilis pada teknik saluran napas canggih pada orang dewasa. Meskipun tidak terkait langsung dengan anak-anak, mereka mengangkat beberapa poin perbandingan yang menarik antar perangkat.
Uji coba multisenter, cluster acak ini, dilakukan oleh paramedis di empat ambulans jasa di Inggris. Ini membandingkan perangkat supraglottic dengan intubasi trakea pada pasien dewasa dengan OHCA melihat efeknya pada hasil neurologis fungsional.
Penelitian ini hanya melibatkan pasien di atas usia 18 tahun.
Mereka tidak menemukan perbedaan yang signifikan secara statistik dalam hasil 30 hari (ukuran hasil utama) atau dalam status kelangsungan hidup, tingkat regurgitasi, aspirasi atau ROSC (hasil sekunder).
Ada perbedaan yang signifikan secara statistik dalam hal keberhasilan ventilasi awal.
Saluran udara supraglotis membutuhkan lebih sedikit upaya, tetapi penggunaannya juga menyebabkan peningkatan kemungkinan hilangnya saluran udara yang sudah ada
Jadi apa artinya ini? Perhatian utama yang dipermasalahkan saat membahas SGA adalah risiko aspirasi yang lebih tinggi. Jika tidak ada perbedaan dalam risiko, apakah itu akan mengubah pikiran Anda?
Ini adalah uji klinis acak multisenter di Prancis dan Belgia yang mengamati OHCA selama periode 2 tahun. Sekali lagi penelitian ini mendaftarkan orang dewasa berusia di atas 18 tahun.
Mereka melihat non-inferioritas BVM vs ETI sehubungan dengan kelangsungan hidup dengan hasil neurologis yang menguntungkan pada 28 hari.
Tim penanggap terdiri dari sopir ambulans, perawat, dan dokter gawat darurat.
Tingkat ROSC secara signifikan lebih besar pada kelompok ETI tetapi tidak ada perbedaan dalam kelangsungan hidup sampai keluar.
Secara keseluruhan, hasil penelitian tidak meyakinkan.
Jika kelangsungan hidup hingga pemulangan tidak terpengaruh, haruskah kita semua menghabiskan waktu untuk melatih dan mempertahankan kompetensi atau haruskah intubasi endotrakeal hanya dilakukan bagi mereka yang berlatih secara teratur dalam pekerjaan sehari-hari mereka?
Cluster-randomized, multiple crossover design ini dilakukan oleh paramedis/EMS di 27 instansi.
Itu melihat pasien dewasa yang menerima tabung laring atau intubasi endotrakeal dan bertahan hidup pada 72 jam.
Sekali lagi, mereka hanya memasukkan orang dewasa di atas 18 tahun dengan serangan jantung non-trauma.
Mereka menemukan peningkatan tingkat kelangsungan hidup 'sederhana tapi signifikan' pada kelompok LMA dan ini berkorelasi dengan tingkat ROSC yang lebih tinggi.
Sayangnya, percobaan ini memasukkan banyak potensi bias dan desain penelitian mungkin tidak cukup kuat untuk mendukung tingkat perbedaan.
Bisakah tingkat kelangsungan hidup dijelaskan oleh keberhasilan lintas pertama dan lebih sedikit waktu yang dihabiskan 'di luar dada' selama resusitasi awal? Tidak ada studi yang sempurna. Selalu menilai secara kritis untuk diri sendiri dan memeriksa apakah hasil studi berlaku untuk populasi lokal Anda dan praktik sendiri sebelum mengubah apa pun.
Lebih banyak pertanyaan daripada jawaban
Setelah membaca sains (dan tolong pelajari lebih dalam makalah-makalah itu dan nilailah sendiri), mari kita atasi beberapa pertanyaan umum.
SGA sangat mudah, Anda cukup memasukkannya dan selesai!
Tidak. Mendapatkan SGA hanyalah langkah pertama. Meski begitu, Anda perlu memastikan bahwa Anda telah memilih ukuran yang sesuai dan menilai kebocorannya. SGA jauh lebih mungkin untuk copot dan menyebabkan hilangnya jalan napas yang tidak terduga. Secara umum, kami tidak begitu teliti dalam mengamankannya seperti yang seharusnya. Idealnya, gunakan pengikat tabung untuk mengamankannya di tempatnya dan memantau posisinya (terkait dengan gigi). Beberapa SGA memiliki garis hitam pada poros yang harus sejajar dengan gigi seri (hati-hati ini mungkin hanya ada dalam ukuran yang lebih besar). Sama seperti ETT, mereka mengharuskan Anda untuk memeriksa ventilasi yang memadai melalui auskultasi, ETCO2, dan mendengarkan kebocoran yang jelas.
Tidak apa-apa jika ada kebocoran di awal karena gel akan berjamur saat memanas
Tidak. Tidak ada bukti yang menunjukkan bahwa bentuk i-gels (biasanya model yang dirujuk oleh dokter dalam contoh ini) akan membentuk bagian dalam laring. Para peneliti telah mencoba memanaskan bahan dan tidak ada perubahan statistik dalam kebocoran. Jika Anda memiliki kebocoran yang signifikan, pertimbangkan untuk memposisikan ulang, menukar dengan ukuran yang berbeda atau menggunakan model yang berbeda. Anda mungkin menemukan kebocoran kecil yang hilang seiring waktu. Seiring waktu, saluran udara bergoyang dan duduk lebih baik.
Anda harus selalu mendekompresi perut saat memasang LMA
Mungkin. Ini tidak secara rutin ditemukan dalam pedoman karena dipandang lebih sebagai prosedur penyetelan yang lebih baik. Ini dapat mengambil waktu dan sumber daya jauh dari tugas-tugas penting lainnya (seperti kompresi dada, akses IV, ventilasi optimal) tetapi jika Anda memiliki sumber daya untuk melakukannya, tanpa mempengaruhi dasar-dasar perawatan resusitasi yang baik, maka itu adalah pilihan yang baik jika ventilasi tidak seoptimal mungkin. Ini sangat penting pada anak-anak. Kita tahu bahwa mereka berisiko lebih tinggi terkena splinting diafragma karena ventilasi yang berlebihan sehingga pemasangan slang nasogastrik lebih awal benar-benar dapat memperbaiki keadaan.
Laringoskopi harus digunakan sebelum setiap penyisipan SGA
Mungkin. Beberapa tempat telah mulai mewajibkan laringoskopi karena mereka telah melewatkan obstruksi oleh benda asing, atau untuk memungkinkan pengisapan yang lebih baik dan meningkatkan jalan untuk penyisipan. Ada argumen bahwa SGA mungkin duduk lebih baik jika dimasukkan dengan bantuan laringoskop karena, dalam beberapa kasus, tidak dimasukkan cukup dalam. Laringoskopi adalah keterampilan yang kompleks, yang membutuhkan latihan teratur dan memiliki tantangannya sendiri (kerusakan pada mulut/gigi, waktu tambahan yang dibutuhkan, keahlian yang lebih tinggi diperlukan).
Setelah dimasukkan, SGA dapat digunakan bersamaan dengan kompresi dada terus menerus
Mungkin. Ini benar-benar perlu dipertimbangkan berdasarkan kasus per kasus. SGA adalah jalan napas lanjutan dan dapat digunakan dengan kompresi dada terus menerus untuk meningkatkan tekanan perfusi serebral. Terserah dokter individu untuk memantau dan memutuskan apakah dukungan ventilasi yang mereka berikan cukup selama kompresi aktif. Dalam kasus di mana henti jantung sekunder akibat hipoksia (seperti pada banyak henti jantung pediatrik), mungkin lebih mudah, dan lebih bermanfaat, untuk melanjutkan dengan rasio 30:2 atau 15:2 untuk memastikan volume tidal yang baik mencapai paru-paru. Beberapa penelitian telah menunjukkan sedikit perbedaan membandingkan pendekatan 30:2 untuk ventilasi terus menerus.
Baca Juga:
Praktek Intubasi yang Berhasil Dengan Succinylcholine Versus Rocuronium
Trakeostomi Selama Intubasi Pada Pasien COVID-19: Survei Praktik Klinis Saat Ini
Intubasi Trakea: Kapan, Bagaimana, dan Mengapa Membuat Saluran Udara Buatan Untuk Pasien