Aneurisma: che cos’è, sintomi, diagnosi e trattamento
L’aneurisma è una delle patologie più antiche mai registrate dall’uomo. Secondo lo storico della medicina Henry Sigerist, gli antichi egizi già lo trattavano con pratiche magiche o religiose, pur non avendo mai coniato un termine specifico per identificarlo
Possiamo associare i trattamenti egizi alla patologia grazie all’accurata descrizione che ne viene fatta all’interno del Papiro Ebers (risalente al 1550 a.C. circa), dove si parla di una lesione vascolare da curarsi per mezzo di uno strumento in ferro, precedentemente passato sul fuoco.
Per quanto riguarda i primi trattamenti, bisogna attendere però il chirurgo greco Antillo (nato e vissuto nel II secolo d.C.).
LA RADIO DEI SOCCORRITORI DI TUTTO IL MONDO? E’ RADIOEMS: VISITA IL SUO STAND IN EMERGENCY EXPO
Dilatazione patologica permanente, l’aneurisma si presenta come un rigonfiamento delle pareti che – nella maggior parte dei casi – interessa le arterie
La parete vasale colpita da aneurisma risulta essere indebolita, al punto che il rigonfiamento può facilitarne lo scoppio ed un sanguinamento copioso.
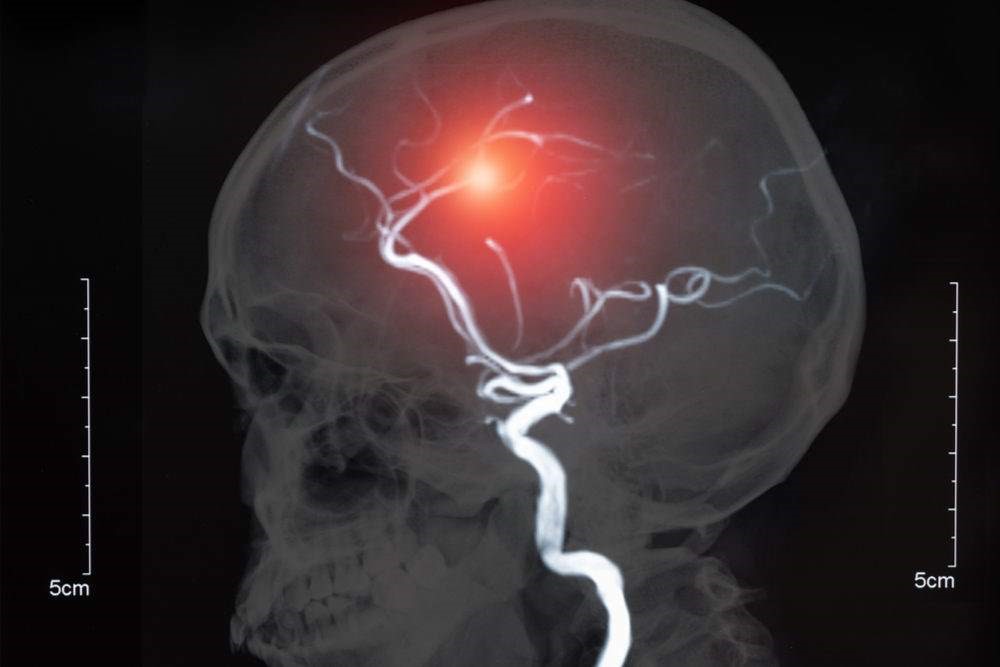
Tra gli aneurismi più pericolosi vi sono quelli che interessano le arterie dell’encefalo, causa principale di ictus, oppure l’aorta, che può causare un’emorragia fatale in pochi minuti.
È importante inoltre sapere che, anche se non si va incontro a rottura, un aneurisma può comunque impedire la corretta circolazione sanguigna e favorire la formazione di coaguli di sangue o di trombi.
Cos’è l’aneurisma e come riconoscerlo?
L’aneurisma è una estroflessione (o dilatazione) che interessa la parete di un vaso sanguigno, generalmente un’arteria; che viene a formarsi a causa di un indebolimento dovuto ad un trauma o ad un’alterazione patologica.
Gli aneurismi sono spesso causati da un aumento cronico della pressione arteriosa, ma anche tutte le altre patologie o gli eventi traumatici capaci di indurre un indebolimento della parete arteriosa possono essere responsabili della loro insorgenza.
Alcuni aneurismi aortici possono essere attribuiti a patologie ereditarie come la sindrome di Marfan, un’alterazione dei tessuti connettivi che risultano così indeboliti, ma anche l’età è una delle cause poiché – col passare del tempo – le pareti dei vasi risultano meno elastiche e più soggette a dilatazione.
Per quanto riguarda gli aneurismi di natura arteriosa (i più comuni), essi si presentano come una dilatazione pulsante continua del vaso, associata spesso ad eziologie degenerative quali arteriosclerosi o a processi infiammatori dovuti a malattie infettive e/o vascolari.
Le forme che riguardano principalmente le arterie cerebrali sono determinate spesso da una debolezza congenita o ereditaria della parete arteriosa (causata da uno sviluppo minore della parete del vaso).
Purtroppo, i sintomi associati a questa patologia sono particolarmente scarsi e aspecifici e non consentono una pronta diagnosi, che spesso avviene in modo accidentale mentre il paziente effettua accertamenti per altri disturbi.
Nei soggetti più sfortunati, la diagnosi viene fatta in concomitanza della più grave complicanza di aneurisma, ossia la sua rottura.
I pazienti maggiormente soggetti a tale rischio, per cause ereditarie o per via di una maggiore suscettibilità ad aneurisma, dovrebbero sottoporsi ad un controllo periodico adottando così le necessarie misure preventive.
Aneurisma: le cause
Le cause più frequenti che favoriscono la formazione di aneurisma sono l’aterosclerosi e l’ipertensione, ma vi sono moltissimi altri fattori responsabili dell’indebolimento della parete dei vasi sanguigni che, potenzialmente, possono contribuire all’insorgere della patologia.
Tra i fattori di rischio più importanti troviamo:
- displasia fibromuscolare
- obesità
- diabete
- età superiore a 60 anni (più frequente negli individui di sesso maschile)
- alcolismo
- ipercolesterolemia
- fumo
- broncopneumopatie croniche ostruttive
Le principali cause della formazione di un aneurisma sono invece:
Una debolezza congenita della tonaca muscolare della parete arteriosa tra cui:
- distruzione della componente elastica o muscolare della tonaca media
- predisposizione genetica:
- produzione di collagene modificato, incapace di tollerare insulti pressori o degenerativi (sindrome di Marfan)
- alterato equilibrio tra le metalloproteasi – cioè delle molecole in grado di degradare le componenti della matrice extracellulare (collagene, elastina, proteoglicani, laminina ecc.) – e i loro inibitori.
- Un trauma subito dal vaso sanguigno (inserimento di protesi, traumi toracici, lacerazioni post-infartuali ecc.).
- Malattie vascolari, quali aterosclerosi, vasculiti, sifilide o altre infezioni.
- Malattie infettive, quali sifilide in uno stadio avanzato (tipicamente il terzo), tubercolosi che può portare all’aneurisma di Rasmussen e le infezioni a livello cerebrale che causano aneurismi intracranici infettivi.
Le tipologie di aneurisma
Le varie tipologie di aneurisma possono essere classificate in base al sito nel quale viene localizzata la patologia, e al vaso sanguigno interessato dal rigonfiamento e indebolimento.
L’aneurisma può quindi verificarsi:
- Nel cuore: colpisce l’aorta, l’arteria principale (aneurisma aortico toracico o addominale), e coinvolge dunque il grande vaso sanguigno che trasporta il sangue arterioso, ricco di ossigeno, dal cuore ai vasi periferici.
- Nel cervello: colpisce le arterie cerebrali (aneurisma cerebrale) e consiste nella dilatazione circoscritta di un’arteria (o vena) intracranica
- Nelle arterie degli arti, colpendo la gamba a livello del ginocchio (aneurisma dell’arteria poplitea)
- Nelle arterie viscerali, colpendo l’intestino (aneurisma dell’arteria mesenterica) o la milza (aneurisma dell’arteria splenica).
Per quanto invece riguarda la classificazione anatomo-patologica, si distinguono:
- Aneurisma vero: caratterizzato dall’assottigliamento della lamina elastica della tonaca media, che costituisce la parete del vaso e che può risultare alterata qualitativamente o quantitativamente.
- Aneurisma composto: consiste in un aneurisma vero, che con il tempo va incontro alla rottura dell’avventizia, ossia della parte più esterna della parete del vaso
- Aneurisma falso: tutte le tonache del vaso sanguigno sono rotte e la parete dell’aneurisma è formata dal tessuto circostante.
In base alla forma, si distinguono:
- Aneurismi sacciformi: interessano brevi tratti (5-20 cm), per una parte della circonferenza, spesso occupati da trombi.
- Aneurismi navicolari: interessano brevi tratti, per tutta la circonferenza.
- Aneurismi fusiformi: interessano lunghi tratti (anche 20 cm), e si originano in seguito ad una progressiva ma graduale dilatazione dell’intera circonferenza del vaso.
- Aneurismi cilindrici: interessano lunghi tratti, per tutta la circonferenza del vaso sanguigno.
I sintomi variano in base al sito in cui viene localizzata la patologia:
A) Aneurisma cerebrale: i sintomi possono manifestarsi nel caso in cui il rigonfiamento spinga su di una struttura encefalica
B) Integro: nel caso di un aneurisma integro possono verificarsi sintomi quali:
- fatica
- difficoltà di percezione
- perdita dell’equilibrio
- afasia
- visione doppia
C) Rottura: nel caso di rottura del vaso sanguigno possono verificarsi i sintomi tipici dell’emorragia subaracnoidea:
- forte mal di testa
- cecità
- diplopia
- dolore al collo o rigidità
- dolore sopra o dietro gli occhi
D) Aneurisma all’aorta addominale (solitamente asintomatico):
Integro può causare in rari casi:
- mal di schiena
- ischemia degli arti inferiori
Rottura:
- la rottura si manifesta con gravi shock ipovolemici che possono portare velocemente alla morte.
Aneurisma dell’arteria renale:
Integro (facilita la formazione di coaguli che ostruiscono parzialmente o totalmente l’arteria stessa):
- ipertensione arteriosa
- dolore al fianco
- ematuria
- nausea
- vomito
- insufficienza renale acuta (casi gravi)
Rottura:
- la rottura si manifesta con gravi shock ipovolemici che possono determinare infarto del rene
Come viene diagnosticato l’aneurisma?
L’aneurisma non può essere diagnosticato preventivamente a meno che non ci si sottoponga a controlli periodici (soprattutto in casi più esposti alla possibilità di insorgenza della patologia), o a meno che non vi sia la scoperta fortuita di un rigonfiamento visibile riconducibile alla patologia.
Oltre all’esame obiettivo e all’anamnesi volta alla ricerca di fattori di rischio, gli esami diagnostici utili durante le fasi del decorso clinico sono:
- ecografia transesofagea o addominale: consente di visualizzare l’aneurisma e di identificare l’eventuale presenza di una trombosi. Permette anche di verificare l’evoluzione dell’aneurisma e di verificare se questo può determinare complicanze.
- radiografia all’addome e al torace (aneurisma aortico): evidenzia un’ampia ombra a livello della lesione e l’eventuale compressione delle strutture adiacenti.
- elettrocardiogramma (in caso di interessamento aortico)
- angio risonanza magnetica (angio-RM): evidenzia il distretto vascolare in determinati punti dell’organismo.
- angio tomografia assiale computerizzata (angio-TAC, con mezzo di contrasto): fornisce informazioni relative all’estensione dell’aneurisma, alla possibilità che subentri una rottura e all’eventuale presenza di trombi che ostacolano o impediscono la normale circolazione del sangue.
Il rischio di rottura può essere valutato in base alla dimensione, calcolata tramite tecniche di imaging con ultrasuoni (ecografia).
Aneurisma: i trattamenti più efficaci
Il trattamento dipende principalmente dal tipo, dalla dimensione e dalla posizione dell’aneurisma.
La terapia farmacologica prevede inizialmente la riduzione dei valori della pressione arteriosa, attraverso la somministrazione di vasodilatatori o di beta-bloccanti.
Se l’aneurisma è piccolo e non ci sono sintomi, il medico può raccomandare di sottoporsi a regolari check-up, per verificare l’evoluzione e per valutare un eventuale approccio chirurgico tempestivo.
In caso l’intervento chirurgico fosse necessario, diverse sono le tecniche che possono essere impiegate:
- riparazione tradizionale (open): un aneurisma in un’area accessibile, come nell’addome, può essere rimosso chirurgicamente e il vaso può essere riparato o sostituito con un innesto di materiale artificiale. La prognosi è di solito eccellente;
- approccio chirurgico extravascolare (clipping): consente di intervenire chirurgicamente sulla sacca aneurismatica per escluderla dalla circolazione;
- tecnica endovascolare (embolizzazione endovascolare): tramite un micro-catetere (tubo molto sottile che passa attraverso i vasi sanguigni) si raggiunge la sede dell’aneurisma per posizionare uno stent. La procedura permette di avviare una reazione di coagulazione (auto trombizzazione) che rinforzerà la parete alterata del vaso sanguigno. Quest’approccio è considerato il più sicuro, soprattutto in caso di aneurisma cerebrale.
Aneurisma: come prevenirlo ed effetti sulla vita quotidiana
L’aneurisma è una patologia davvero molto difficile da identificare nei soggetti interessati, e spesso questo momento coincide con lo scoppio del vaso sanguigno interessato e con il ricovero presso la struttura ospedaliera.
Per prevenire la comparsa di un aneurisma è bene effettuare controlli periodici mirati, soprattutto per quei soggetti che sono più inclini all’insorgenza di tale patologia per motivi congeniti o dovuti a traumi.
Ricordiamo inoltre che i soggetti obesi o fumatori sono anch’essi tra i soggetti a rischio e pertanto è fortemente consigliato un controllo periodico.
Per approfondire
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Aneurisma dell’aorta addominale: epidemiologia e diagnosi
Aneurisma cerebrale: cos’è e come si cura
Aneurisma dell’aorta addominale: riconoscerlo significa salvare una vita
La sindrome da post terapia intensiva (PICS): che cos’è?
Aneurismi cerebrali non rotti: come diagnosticarli, come trattarli
Aneurisma dell’aorta addominale: come si manifesta e come si interviene
Aneurisma cerebrale rotto, violenta cefalea tra i sintomi più frequenti
Aneurisma ventricolare: come riconoscerlo?
Gestione dell’ictus in emergenza: l’intervento sul paziente
Come si manifesta l’ictus? I segnali cui prestare attenzione
Ictus, un piccolo scanner CT su ambulanze ed elisoccorso per agevolare la diagnosi rapida
Ischemia: che cos’è e perché causa un ictus
Trattamento di ictus acuto: cambiano le linee guida? Interessante studio su The Lancet
Paziente con ictus acuto: la valutazione cerebrovascolare
Stroke, i tre punti fondamentali per riconoscere un ictus
Ictus cerebrale: l’importanza di riconoscere i segnali di rischio
La sindrome da post terapia intensiva (PICS): che cos’è?
Emergenze legate agli ictus: la guida rapida
Scala del coma di Glasgow (GCS): Come si valuta uno score?
Ictus cerebrale: i consigli per prevenirlo, i segni per riconoscerlo
Primo soccorso: quanto tempo si dovrebbe rimanere svegli dopo un trauma cranico?
Sindrome di Benedikt: cause, sintomi, diagnosi e trattamento di questo ictus
Sindrome dell’accento straniero: le conseguenze di un ictus o di un forte trauma cranico
Benefici e rischi della gestione preospedaliera delle vie aeree assistita da farmaci (DAAM)
Dolore toracico, gestione del paziente in emergenza
Nozioni di Primo Soccorso: i 3 sintomi di un’embolia polmonare
Segni di sofferenza respiratoria nei bambini: nozioni di base per genitori, tate e maestre
Guida rapida e dettagliata al trauma toracico
Trauma toracico: rottura traumatica del diaframma e asfissia traumatica (da schiacciamento)
Il dolore toracico aspecifico e la sindrome di Brugada [CASE REPORT]
Sindrome dello stretto toracico: cos’è e come si cura
Dolore toracico nel bambino: come valutarlo, da cosa è causato
Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
Intubazione endotracheale: che cos’è la VAP, Polmonite associata alla Ventilazione
Respiro di Kussmaul: caratteristiche e cause
Benefici e rischi della gestione preospedaliera delle vie aeree assistita da farmaci (DAAM)



