Epilessia: sintomi, diagnosi, trattamento e prognosi
L’epilessia è una patologia neurologica che può colpire persone di ogni età. La caratteristica peculiare di questa malattia è la ricorrenza di crisi convulsive di cui è preda il paziente
Le informazioni passano dal cervello ai nervi attraverso i neuroni (le cellule nervose) e costituiscono l’attività cerebrale; si tratta di un processo elettrochimico che può essere seguito tramite un elettroencefalografo, strumento in grado di registrare l’attività elettrica dei neuroni e di “trascriverla”.
Le crisi epilettiche sono dovute ad anomalie di questo passaggio elettrico di informazioni.
Tipi di epilessia
Si può parlare di due tipi di crisi, le crisi generalizzate, che colpiscono tutto o gran parte del cervello, e le crisi parziali, che colpiscono invece soltanto una parte del cervello.
L’epilessia si presenta solitamente con crisi generalizzate, tranne in quei casi che insorgono durante l’infanzia e che hanno un punto locale ben determinato.
Le crisi generalizzate dell’epilessia si dividono in due specie, il grande male ed il piccolo male.
Le crisi parziali sono invece caratterizzate da crisi localizzate, durante le quali la persona colpita resta vigile ma presenta movimenti e sensazioni alterate, e crisi parziali complesse, durante le quali i movimenti e le sensazioni anomale si accompagnano a cambiamenti della coscienza dell’individuo.
Sintomi dell’epilessia
L’epilessia è una malattia caratterizzata da crisi croniche e ricorrenti che non hanno una causa conosciuta.
Oltre alle crisi, comunque, possono essere presenti altri segni o sintomi peculiari, quali il mal di testa, un cambiamento d’umore o di energia, vertigini, svenimenti, confusione, perdita di memoria.
In alcuni pazienti, la crisi vera e propria è preceduta da un’aura, che indica la crisi imminente.
Le crisi generalizzate: il piccolo male
Sono sintomi specifici di una crisi di piccolo male i movimenti minimi o assenti che solitamente si presentano come uno sguardo nel vuoto, la perdita breve ed improvvisa di coscienza per alcuni secondi, la ricorrenza delle crisi stesse, l’apprendimento ridotto.
Spesso le crisi di piccolo male (dette anche crisi d’assenza proprio per l’apparente assenza del paziente) si presentano durante l’infanzia e poi tendono a rarefarsi e talvolta a scomparire.
Le crisi generalizzate: il grande male
Sono sintomi peculiari di una crisi di grande male le contrazioni muscolari violente che scuotono il corpo del paziente, la sua rigidità, la perdita di coscienza, la mancanza di respirazione durante alcuni secondi, l’incontinenza urinaria, eventuali morsi alla lingua e alle guance, una certa confusione e debolezza alla fine della crisi stessa.
Le crisi parziali: crisi parziali semplici
Sono sintomi specifici delle crisi parziali semplici le contrazioni muscolari di una parte ben determinata del corpo del paziente, la presenza di sensazioni anomale, eventuale nausea, sudore, vampate di calore e pupille dilatate.
Le crisi parziali: crisi parziali complesse
Sono sintomi caratteristici delle crisi parziali complesse un certo automatismo, la presenza di sensazioni anomale, la nausea, il sudore, le vampate di calore, le pupille dilatate, i cambiamenti nella personalità o nella vigilanza, una possibile perdita di coscienza, alterazioni o allucinazioni nei sensi del gusto o dell’olfatto.
Epilessia, le cause di una crisi epilettica
Per scoprire la causa primaria delle crisi epilettiche va innanzitutto indagata l’età in cui la malattia si è presentata per la prima volta.
In alcuni le crisi possono essere causate da sbalzi ormonali dovuti alla gravidanza o alle mestruazioni, da patologie preesistenti o da stimoli sensoriali, quali luce, suoni, tatto.
In molti casi, non esiste una vera e propria causa scatenante.
Presupposto che le circostanze in cui si verifica una crisi sono comunque circostanze particolari, si può affermare che chiunque può avere una crisi epilettica.
La quantità di stimolazioni necessarie a scatenare una tale crisi viene comunemente chiamata “soglia della crisi”; molti pazienti affetti da epilessia hanno una soglia bassa.
Possono essere considerate cause comuni scatenanti la crisi epilettica:
- Cause idiomatiche
Quando non c’è nessuna causa ben identificata. In questo caso la malattia ha spesso inizio tra i 5 ed i 20 anni, non presenta una storia clinica di altre malattie neurologiche, ma una storia familiare di altri casi di crisi.
- Condizioni genetiche, di sviluppo o lesioni durante la nascita
In questo caso le crisi possono avere inizio già dalla prima infanzia.
- Patologie metaboliche
Come diabete mellito, squilibri elettrolitici, insufficienza renale, deficienze nutrizionali, fenilchetonuria, uso, intossicazione o astinenza da farmaci o alcol; in questo caso la malattia può presentarsi a qualsiasi età.
- Lesioni alla testa
In questo caso le crisi epilettiche si presentano solitamente entro 2 anni dalla comparsa della lesione, ma non necessariamente indicano uno sviluppo cronico della malattia; possono presentarsi a qualsiasi età (dipende da quanto il paziente ha subito la lesione), con una maggiore incidenza per l’età adulta e sono più probabili in caso di danno alle membrane cerebrali.
- Malattie cardiocircolatorie
Rappresentano la causa più comune in persone con più di 60 anni.
- Malattie degenerative
Demenza senile dovuta ad Alzheimer e patologie simili.
- Infezioni
Meningiti, encefaliti, ascessi cerebrali, infezioni croniche, complicanze dell’AIDS e di altre patologie che colpiscono il sistema immunitario; in questo caso le crisi possono insorgere a qualsiasi età, ma possono anche essere reversibili (cioè una volta sconfitta la malattia di base, anche le crisi scompaiono).
- Prevenire le crisi epilettiche
In genere, non è possibile parlare di prevenzione della patologia.
Quello che è possibile attuare, invece, è una prevenzione dell’acutizzazione delle crisi.
Una dieta adeguata, un buon sonno e l’astinenza da farmaci ed alcol può diminuire di molto la possibilità di aggravare o accelerare una crisi.
La diagnosi di Epilessia
Per porre la diagnosi di epilessia bisogna prima di tutto indagare la storia clinica del paziente, che tipicamente documenta la presenza di crisi ricorrenti; l’esame fisico può documentare degli specifici deficit neurologici.
L’esame più rilevante per la diagnosi di epilessia è certamente l’elettroencefalogramma, che, in alcuni casi, potrebbe riuscire perfino a localizzare il punto esatto della lesione che provoca le crisi.
Potrebbero essere prescritti anche altri esami, di laboratorio e strumentali, quali la conta delle cellule ematiche, i test di funzionalità epatica e renale, i test per i markers virali, l’analisi del liquido cerebrospinale, la TAC, la risonanza magnetica, la puntura lombare.
Questi esami sono utili anche per scoprire altre cause temporanee e reversibili delle crisi epilettiche, come febbre, eventuali squilibri chimici, tossiemia della gravidanza, astinenza da alcol e farmaci (soprattutto barbiturici e benzodiazepine), uso di droghe.
Ci sono dei disturbi che possono avere sintomi simili a quelli provocati dalle crisi epilettiche; questi disturbi sono gli attacchi ischemici transitori, gli attacchi di rabbia e panico o qualsiasi altra patologia che provoca in generale tremori e perdita di coscienza.
Trattamento dell’epilessia
Primo soccorso nelle crisi di grande male
In caso di crisi di grande male bisogna:
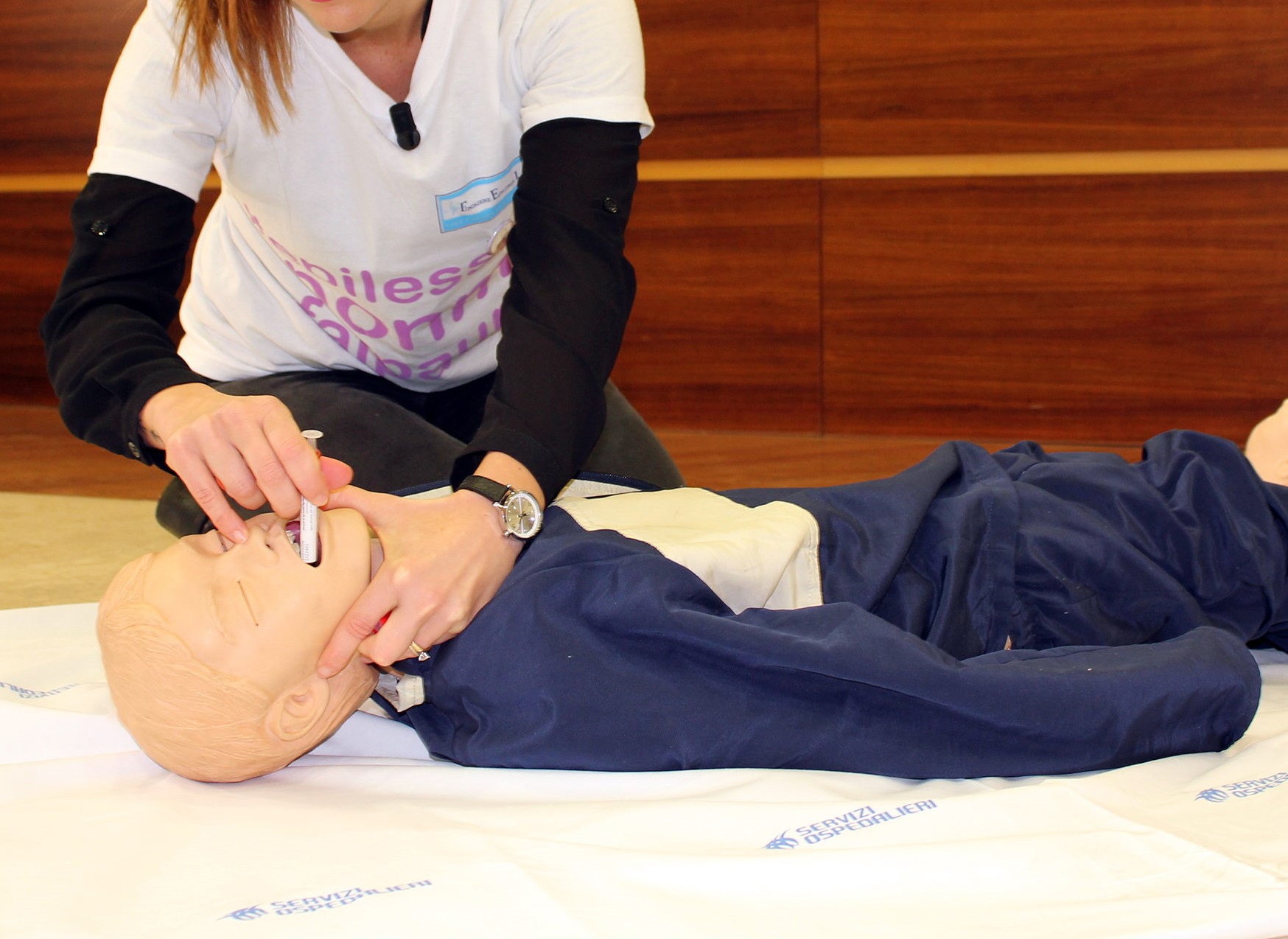
- fare attenzione a proteggere la persona da eventuali lesioni;
- non bisogna tentare di introdurre a forza un oggetto duro, per esempio un cucchiaio, tra i denti, perché così facendo si potrebbe provocare un danno ancora più grave di quello che si cerca di prevenire;
- è necessario togliere dall’ambiente circostante gli oggetti che, cadendo durante la crisi, potrebbe ferire il paziente (per esempio i mobili di una stanza, come le sedie, dei cassetti, qualcosa di spigoloso, ecc.);
- assolutamente vietato cercare di mantenere fermo il paziente durante la crisi;
- cercare di impedire l’aspirazione, dal parte del paziente, di vomito o muco; a questo scopo, è preferibile voltare il paziente su un lato se vomita o se si addormenta;
- se il paziente diventa cianotico o smette di respirare, bisogna voltarlo su un lato e cercare di mantenere aperte le vie respiratorie, eventualmente spostando la lingua che le ostruisce. La respirazione ricomincia automaticamente subito dopo la crisi. Soltanto raramente c’è bisogno di una respirazione bocca a bocca, che, in ogni caso, non va mai effettuata durante la crisi.
Intervento medico d’urgenza
La presenza di crisi prolungate o ripetute può portare ad una grave mancanza d’ossigeno nel soggetto colpito da crisi epilettiche.
In questo caso è necessario l’intervento urgente di personale medico specializzato.
Nell’assistere quindi un paziente con questo tipo di crisi, è perciò di vitale importanza cercare subito un medico; potrebbe essere necessario, inoltre, attuare misure di mantenimento della respirazione.
Potrebbe anche essere necessaria la somministrazione di glucosio e tiamina intravena nel caso che le crisi siano provocate da un basso tasso nel sangue di questi elementi, oppure la somministrazione via endovena di diazepam o lorazepam o farmaci anticonvulsivi (fenitoina e fenobarbital) per tenere sotto controllo le crisi prolungate.
Anche l’anestesia generale può essere utilizzata a questo scopo.
Solo quando la crisi è ormai sotto controllo, possono essere somministrati anticonvulsivi orali.
Cosa fare dopo la crisi epilettica
È buona prassi registrare ogni dettaglio della crisi epilettica per poi presentarli al medico curante.
I dati necessari sono sicuramente la data e l’ora della crisi, la sua durata, la parte del corpo coinvolta, il tipo di movimenti o gli altri sintomi presenti, le possibili cause o altri fattori noti.
Le crisi isolate vengono spesso trattate basandosi sul tipo di crisi e sull’eventuale causa scatenante; generalmente, vengono utilizzati farmaci anticonvulsivi.
In ogni caso, non bisogna mai trascurare le lesioni conseguenti a cadute o urti.
Cosa fare dopo la diagnosi di epilessia
Se la causa scatenante è nota, solitamente il trattamento della causa mette fine alle crisi epilettiche.
È il caso, per esempio, di lesioni cerebrali, tumori, ecc.
Ci sono però altri fattori che possono scatenare una crisi epilettica o aggravare un disturbo in precedenza ben controllato; queste condizioni sono la gravidanza, la mancanza di sonno, la mancata assunzione di dosi di un farmaco, l’uso di droghe, farmaci e alcol, la presenza di altre malattie.
Le complicanze più comuni dell’epilessia sono strettamente legate alle crisi e dipendono da esse
Sono complicanze frequenti:
- le lesioni provocate dalle cadute, dagli urti e quelle causate dall’utilizzo di macchinari pericolosi o dalla guida di autoveicoli durante la crisi;
- l’aspirazione di liquido nei polmoni;
- un eventuale danno cerebrale permanente,
- gli effetti collaterali dovuti ai farmaci;
- difficoltà nell’apprendimento;
- malformazioni nel feto in donne che utilizzano alcuni farmaci antiepilettici (in caso di gravidanza, rivolgersi al proprio medico che penserà a ridurre le dosi o a cambiare farmaco).
Prognosi: si guarisce dall’epilessia?
L’epilessia è a tutti gli effetti una patologia cronica che dura tutta la vita; in alcuni casi, però, può verificarsi un miglioramento che può portare alla riduzione delle dosi o addirittura alla sospensione della terapia in atto.
Un periodo di almeno 4 anni, caratterizzato da assenza di crisi epilettiche, può confermare la riduzione o la sospensione del farmaco.
La morte o il danno cerebrale permanente dovuto alla crisi epilettica sono eventi rari, ma possono accadere se la crisi è prolungata o se il paziente soffre di crisi epilettiche ravvicinate, a poca distanza l’una dall’altra.
In questo caso, la morte o il danno cerebrale sono provocati dall’assenza di ossigeno (ischemia) nel tessuto cerebrale e dalla sua morte (infarto).
Si possono riscontrare lesioni gravi se la crisi epilettica colpisce il paziente mentre guida oppure mentre utilizza materiale o macchinari particolarmente pericolosi; è chiaro, quindi, che tali attività vanno, in generale, proibite a pazienti con crisi epilettiche scarsamente controllate.
È anche vero, però, che crisi non frequenti non condizionano e non inficiano gravemente la qualità della vita del paziente stesso.
Infatti, non è necessario che il lavoro, la scuola e il divertimento vengano interdette ai pazienti affetti da epilessia, purché si adottino le dovute precauzioni.
Per approfondire:
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Crisi epilettiche nel neonato: un’emergenza da saper affrontare
Epilessia tipo assenza infantile o picnolessia: cause, sintomi, diagnosi, cure
Liquido amniotico: cos’è il meconio e cosa lo causa?
Interventi in emergenza-urgenza: gestione delle complicazioni del travaglio
Evento parto ed emergenza: le complicazioni post-partum
Epilessia tipo assenza infantile o picnolessia: cause, sintomi, diagnosi, cure
Comprendere le crisi epilettiche e l’epilessia
Cosa fare in caso di perdita di coscienza?
Distress respiratorio: quali sono i segni di sofferenza respiratoria nei neonati?
Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
Pediatria, chetoacidosi diabetica: un recente studio PECARN getta una nuova luce sulla patologia
SCCM pubblica le linee guida PANDEM per bambini e neonati in condizioni critiche



