Guida passo-passo all'intubazione
L’intubazione può fare la differenza tra la vita e la morte. Medici e infermieri eseguono questa procedura sui pazienti che non sono in grado di respirare da soli
Il paziente può avere bisogno di essere intubato quando viene anestetizzato durante un intervento chirurgico o a causa di una grave malattia che colpisce il sistema respiratorio.
Gli operatori sanitari che padroneggiano questa abilità possono aiutare a salvare più vite e contribuire ad aumentare il tasso di soddisfazione dei pazienti.
L’intubazione è un passaggio essenziale per gli interventi chirurgici e altre misure salvavita
Questa importante competenza può essere entusiasmante e allo stesso tempo scoraggiante per i nuovi operatori sanitari.
È particolarmente importante per gli infermieri registrati con esperienza (APRN), come gli anestesisti infermieri, imparare il metodo corretto per l’intubazione in un ambiente sanitario.
Che cos’è l’intubazione?
Quando si entra nel settore medico, la maggior parte degli aspiranti infermieri e professionisti della sanità impara rapidamente l’importanza di una corretta gestione delle vie aeree e, più specificamente, il ruolo dell’intubazione in questo processo.
L’intubazione endotracheale è il processo di inserimento di un tubo attraverso la bocca del paziente e nelle sue vie aeree.
Viene eseguita per i pazienti che devono essere sottoposti a ventilazione durante l’anestesia, la sedazione o una malattia grave.
L’intubazione nasogastrica è l’inserimento di un tubo di plastica (sondino nasogastrico o NG) attraverso il naso, la gola e lo stomaco.
L’intubazione nasotracheale è il passaggio di un tubo endotracheale attraverso la narice nel rinofaringe e nella trachea.
L’intubazione orogastrica è l’inserimento di un tubo di plastica (tubo orogastrico) attraverso la bocca.
L’intubazione orotracheale è un tipo specifico di tubo tracheale che viene solitamente inserito attraverso la bocca (orotracheale) o il naso (nasotracheale).
L’intubazione a fibre ottiche è una tecnica in cui un endoscopio flessibile con un tubo tracheale caricato lungo la sua lunghezza viene fatto passare attraverso la glottide.
Intubazione vs. tracheostomia
Alcuni confondono i termini “intubazione” e “tracheostomia”. Tuttavia, questi due concetti sono diversi.
L’intubazione è il processo di inserimento di un tubo attraverso la bocca e poi nelle vie aeree.
Questa procedura viene eseguita per favorire la respirazione del paziente quando è attaccato a un ventilatore.
La tracheostomia è una procedura medica in cui gli operatori sanitari creano un’apertura nel collo del paziente per inserire un tubo nella trachea del paziente.
Questo permette all’aria di entrare nei polmoni.
Quando viene posizionata una trachea, il paziente può essere in grado di respirare senza l’ausilio di un ventilatore.
In genere, un paziente viene intubato al solo scopo di fornire ossigeno attraverso una macchina (ad esempio, per un intervento chirurgico, una sedazione o una malattia).
Qual è lo scopo dell’intubazione?
L’intubazione è una procedura relativamente comune che viene eseguita su pazienti che non riescono a mantenere le vie aeree, su pazienti che non riescono a respirare senza assistenza o su una combinazione di entrambi.
Motivi comuni per l’intubazione:
- Il paziente viene sottoposto ad anestesia generale.
- Il paziente soffre di insufficienza respiratoria. Ci sono vari motivi per cui un paziente può essere troppo malato per respirare da solo:
- Può aver subito una lesione ai polmoni.
- Potrebbe avere una polmonite grave.
- Può avere un problema respiratorio, come la broncopneumopatia cronica ostruttiva (BPCO).
Quanto tempo occorre per eseguire l’intubazione?
Nella maggior parte dei casi, l’intubazione può essere eseguita in soli 30 secondi.
Se non ci sono complicazioni, l’intero processo (dalla preparazione al completamento) non dovrebbe richiedere più di cinque minuti.
Una volta completata, un medico di controllo verificherà il posizionamento del tubo, ascolterà la respirazione del paziente, monitorerà i livelli di CO2 o effettuerà una radiografia del torace.
Chi esegue l’intubazione?
L’intubazione può essere eseguita da diversi operatori sanitari, come medici, anestesisti, infermieri anestesisti e altri infermieri professionisti (APRN).
Anche soccorritori e paramedici possono eseguire l’intubazione.
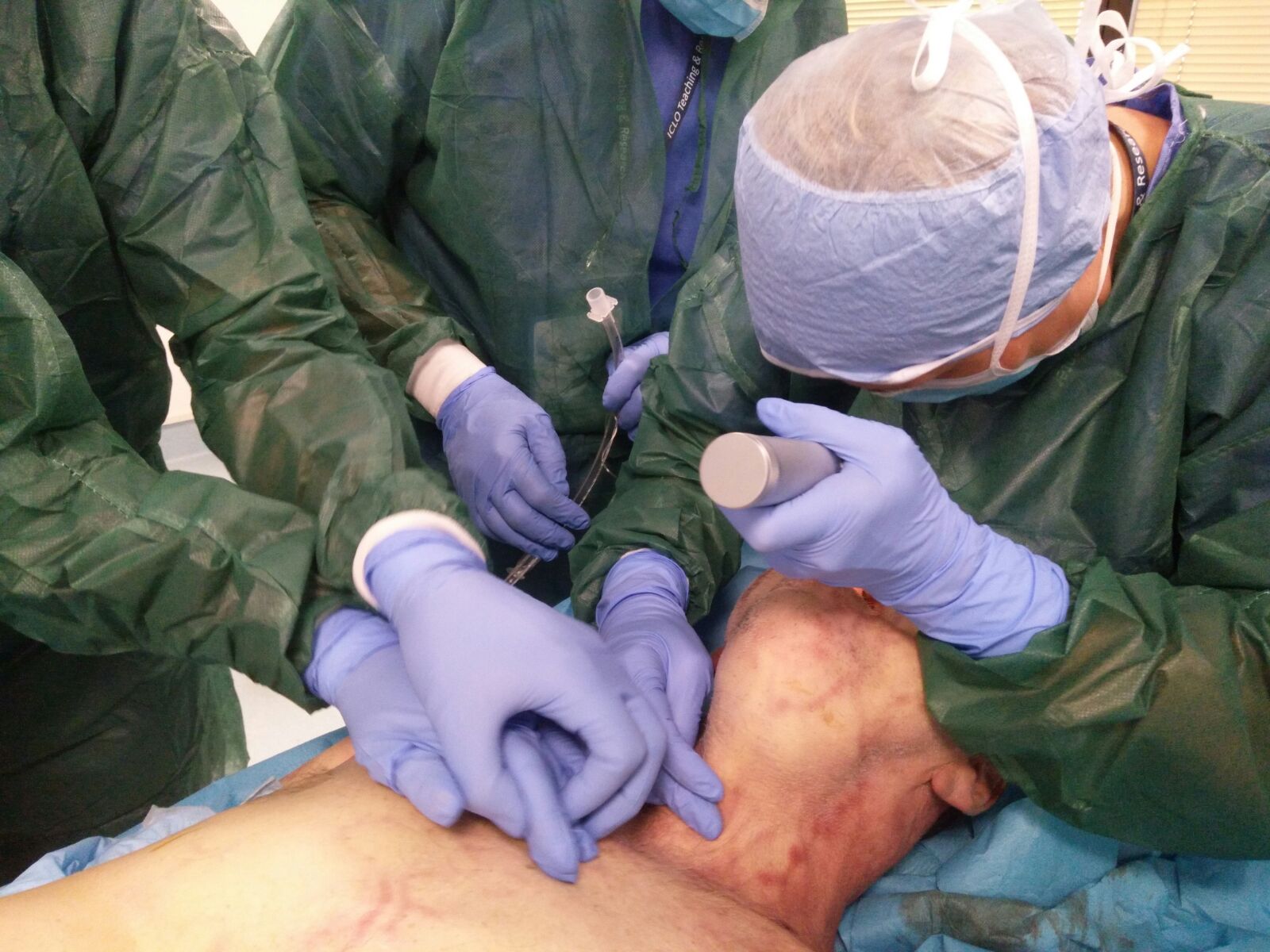
Procedura di intubazione
Esaminando i passaggi seguenti, è possibile iniziare a conoscere meglio il processo di intubazione.
Come qualsiasi altra abilità, l’intubazione richiede molto tempo e pratica per essere eseguita correttamente.
Preparazione all’intubazione
La preparazione può variare notevolmente da una situazione all’altra.
Se ci si trova di fronte a una via aerea difficile, è probabile che si esegua una “intubazione da svegli”.
Questo perché un esame dettagliato delle vie aeree richiede molto tempo e spesso non è fattibile durante un’emergenza.
L’utilizzo di una semplice regola 1-2-3 per l’esame delle vie aeree vi permetterà di rilevare potenziali difficoltà delle vie aeree in un minuto o meno.
Quando è possibile, tuttavia, la preparazione psicologica è sempre la cosa migliore per il paziente.
Fate del vostro meglio per spiegare la procedura in termini elementari.
Si possono usare anche sedativi per fornire comfort senza compromettere la pervietà delle vie aeree.
Secondo l’NCBI, altri tipi di preparazione possono includere “l’anestetizzazione delle vie aeree attraverso l’applicazione topica di anestetici locali e blocchi nervosi appropriati”.
Fasi dell’intubazione
Ecco alcune linee guida generali da seguire quando si intuba un paziente in un ambiente controllato:
- Prima dell’intubazione, il paziente è solitamente sedato o non cosciente, in modo da permettere alla bocca e alle vie aeree di rilassarsi. Spesso il paziente è sdraiato sulla schiena, mentre l’operatore sanitario si trova vicino alla parte superiore del letto, di fronte ai piedi del paziente.
- La bocca del paziente viene aperta delicatamente. Utilizzando uno strumento per appiattire la lingua e illuminare la gola, il tubo viene guidato nella gola e fatto avanzare nelle vie aeree.
- Un piccolo palloncino intorno al tubo viene gonfiato per mantenerlo in posizione e impedire la fuoriuscita dell’aria. Una volta gonfiato il palloncino, il tubo deve essere legato o fissato con nastro adesivo alla bocca.
- L’avvenuto posizionamento viene controllato ascoltando i polmoni con uno stetoscopio e può essere ulteriormente verificato con una radiografia del torace.
Nota: la preossigenazione e il monitoraggio durante l’intubazione da svegli sono importanti.
Il tubo è molto più facile da rimuovere che da posizionare. Innanzitutto, rimuovere i lacci o il nastro che lo tengono in posizione.
Quindi, sgonfiare il palloncino in modo da poter estrarre con cautela il tubo.
Intubazione nasale
In alcuni casi, il tubo di respirazione viene inserito nel naso anziché nella bocca.
Si tratta della cosiddetta intubazione nasale.
Viene eseguita se la bocca o la gola sono state danneggiate o se è necessario un intervento chirurgico.
Durante questa procedura, il tubo nasotracheale (NT) entra nel naso, scende lungo la parte posteriore della gola e raggiunge le vie aeree superiori.
Questo tipo di intubazione, tuttavia, è molto meno comune, poiché è più facile intubare utilizzando l’apertura della bocca. Inoltre, nella maggior parte dei casi non è necessaria.
Intubazione pediatrica
Sebbene le dimensioni dell’attrezzatura siano più ridotte, il processo di intubazione vero e proprio è spesso lo stesso per gli adulti e i bambini più grandi.
Tuttavia, è importante ricordare che un bambino necessita di un tubo più piccolo rispetto a un adulto.
La procedura richiederà inoltre un maggior grado di precisione, poiché anche le vie aeree sono più piccole.
L’intubazione nasale è preferibile per i neonati e i bambini.
Inoltre, ci sono diverse fasi da seguire per preparare un bambino all’intervento.
Recupero dell’intubazione
Gli operatori sanitari rimuovono il tubo quando il paziente non ha più problemi a respirare autonomamente.
Dopo la procedura, il paziente potrebbe avere un leggero mal di gola o qualche difficoltà a deglutire, ma questo effetto collaterale dovrebbe scomparire rapidamente.
Attrezzature necessarie per intubare un paziente
Le attrezzature consigliate per l’intubazione endotracheale sono le seguenti:
- Laringoscopio: Un dispositivo di metallo o plastica con un’impugnatura e una lama ricurva collegata a una luce. Viene inserito nella parte superiore della gola per visualizzare l’epiglottide.
- Tubo endotracheale: Tubo sottile e flessibile dotato di un palloncino gonfiabile (cuffia) che viene inserito nelle vie aeree.
- Stilo: Asta o filo sottile e flessibile che viene posizionato all’interno del tubo per facilitarne l’inserimento.
- Siringa: Questo strumento viene utilizzato per gonfiare il palloncino all’interno del tubo.
- Catetere di aspirazione: Un tubo per aspirare le secrezioni e prevenire l’aspirazione.
- Rilevatore di anidride carbonica: Un dispositivo utilizzato per controllare la posizione del tubo tracheale misurando l’anidride carbonica espirata.
- Via aerea orale: Dispositivo che si adatta alla forma della lingua e viene posizionato all’interno della bocca per mantenere libere le vie aeree.
- Via aerea nasale: Dispositivo che mantiene libere le vie aeree nasofaringee.
- Maschera con valvola a sacco: Maschera utilizzata per la preossigenazione, ovvero la somministrazione di ossigeno al paziente prima dell’intubazione. Questo viene fatto per prolungare il “tempo di apnea sicuro”.
- Cannula nasale: Tubo con due punte che si inseriscono nelle narici e che forniscono ossigeno supplementare.
Potenziali rischi o complicazioni dell’intubazione
Sebbene si tratti in genere di una procedura a basso rischio, i rischi o le complicazioni gravi dell’intubazione possono includere alcune delle seguenti condizioni:
- Traumi ai denti, alla bocca, alla lingua e/o alla laringe
- Intubazione accidentale nell’esofago (tubo del cibo) anziché nella trachea (tubo dell’aria)
- Trauma alla trachea
- Emorragia
- Impossibilità di essere svezzati dal ventilatore, che richiede una tracheostomia
- Aspirazione di vomito, saliva o altri liquidi mentre si è intubati
- Polmonite, in caso di aspirazione
- Mal di gola
- Raucedine
- Erosione dei tessuti molli in caso di intubazione prolungata.
Tuttavia, la reazione più comune all’intubazione è un lieve mal di gola o una difficoltà (temporanea) di deglutizione.
È possibile evitare molti di questi problemi seguendo i passi appropriati. È vero che la pratica rende perfetti.
Consigli professionali per padroneggiare l’arte dell’intubare
Molti dei nostri consigli professionali per l’intubazione riguardano la tecnica, la conoscenza degli strumenti e la gestione dei casi difficili da intubare.
- L’obiettivo iniziale è trovare l’epiglottide. Se si inserisce la lama molto lentamente nella bocca (circa 1 cm alla volta), la progressione sarà lingua, lingua, lingua, lingua, lingua, lingua, punta dell’epiglottide. Questa tecnica di inserimento della lama, intenzionalmente lenta, offre la migliore opportunità di infilare la lama nella vallecola.
- Se si vede solo una poltiglia rosa, quella non è la lingua e bisogna tirarsi indietro. Tutti sanno com’è fatta la lingua e l’epiglottide è ovviamente l’epiglottide. Quindi, l’unica cosa molliccia presente è l’esofago (e tecnicamente la faringe posteriore).
- Se si supera l’epiglottide, o si sta guardando la trachea o si è infilata la punta della lama nell’esofago. Tenete presente che, una volta sollevato l’esofago, questo si apre come la trachea e ha l’aspetto di una trachea senza corde vocali.
- Quando si usa una lama Miller (cioè dritta), se la lingua si muove nella vostra visuale, spostate la lama leggermente a destra della linea mediana della lingua. In questo modo la lingua viene spostata alla vostra sinistra e non viene ostacolata.
- Con la lama Macintosh, spalancare la bocca e inserire la lama sul lato destro della bocca. Quindi, ruotare il manico della lama di 90 gradi in modo che il manico sia quasi rivolto verso l’orecchio sinistro. Avanzare fino a raggiungere la profondità dell’epiglottide e ruotare di nuovo nella posizione normale (perpendicolare ai denti e rivolta verso l’angolo più lontano della stanza).
- Come confermare di essere in trachea durante le emergenze o gli ambienti rumorosi: La soluzione è la capnografia. Non appena si inserisce un tubo nella trachea, l’anidride carbonica esce dal tubo a ogni espirazione. Se si dispone di un capnometro quantitativo, si ottiene subito un livello di CO2 di 30 o 40 gradi. Se avete un capnometro qualitativo, passerà dal viola al giallo nel momento in cui vi troverete nella trachea, ma fate molta attenzione.
- La chiave per la ventilazione è usare la tecnica del morsetto a C vista in classe, ma assicurarsi di tirare il mento verso l’alto e verso la maschera. Non premere la maschera sul viso. Agganciare il mento con un dito e spingerlo verso l’alto nella maschera. Cercate di mettere il mignolo sull’angolo della mascella e tirate verso l’alto.
Se si eseguono tutti questi consigli e non si riescono ancora a vedere le corde vocali, è probabile che il paziente sia un “tubo duro”.
È necessario chiedere a qualcun altro di intubarlo o provare un’altra via aerea di soccorso.
Per approfondire
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Soffocamento con ostruzione da cibo, liquidi, saliva in bimbi e adulti: cosa fare?
Intubazione: che cos’è, quando si pratica e quali sono i rischi connessi alla procedura
Gestione delle vie aeree: consigli per una efficace intubazione
Gestione del ventilatore: la ventilazione del paziente
Presidi per l’intervento in emergenza urgenza: il telo portaferiti / VIDEO TUTORIAL
I. tracheale: ecco quando, come e perché creare vie aeree artificiali per il paziente
UK / Pronto Soccorso, l’intubazione pediatrica: la procedura con un bambino in gravi condizioni
Tecniche di immobilizzazione cervicale e spinale: uno sguardo d’insieme
Sedazione e analgesia: i farmaci per facilitare l’intubazione
L’intubazione in anestesia, come funziona?
Ansiolitici e sedativi: ruolo, funzione e gestione con intubazione e ventilazione meccanica
Intubazione: rischi, anestesia, rianimazione, dolore alla gola
Che cos’è l’intubazione e perché si fa?
Bronchite e polmonite: come si distinguono?
Scale di valutazione del trauma: cos’è il Revised Trauma Score?
Intubazione endotracheale: che cos’è la VAP, Polmonite associata alla Ventilazione
AMBU: l’incidenza della ventilazione meccanica sull’efficacia della RCP
Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
Va e vieni: quando si usa? Che differenze rispetto al comune AMBU?
Soccorso vitale al traumatizzato: ecco quali procedure vanno adottate
Pallone Ambu: caratteristiche e come si usa il pallone autoespandibile
Cos’è l’intubazione e perché è necessaria? Uno sguardo d’insieme
Intubazione endotracheale: modalità di inserimento, indicazioni e controindicazioni
Dispositivi di inserimento cieco delle vie aeree (BIAD)
Pallone autoespandibile Ambu: la salvezza dei pazienti con difficoltà respiratorie



