Osteoporosi: definizione, sintomi, diagnosi e trattamento
L’osteoporosi provoca la debolezza e la fragilità delle ossa, tanto che una caduta o uno stress anche lieve, come piegarsi o tossire, possono causare una frattura
Che cos’è l’osteoporosi?
L’osteoporosi è classificata come una malattia metabolica delle ossa.
- L’osteoporosi si verifica quando la creazione di nuovo osso non tiene il passo con la rimozione di quello vecchio.
- L’osteoporosi fa sì che le ossa diventino deboli e fragili, tanto da provocare una frattura in seguito a una caduta o a sollecitazioni anche lievi, come piegarsi o tossire.
L’osteoporosi può essere classificata in due tipi:
- Osteoporosi primaria. L’osteoporosi primaria si verifica nelle donne dopo la menopausa e negli uomini più avanti negli anni, ma non è semplicemente una conseguenza dell’invecchiamento, bensì del mancato sviluppo di un picco ottimale di massa ossea durante l’infanzia, l’adolescenza e la giovane età adulta.
- Osteoporosi secondaria. L’osteoporosi secondaria è il risultato di farmaci o di altre condizioni e malattie che influenzano il metabolismo osseo.
Fisiopatologia
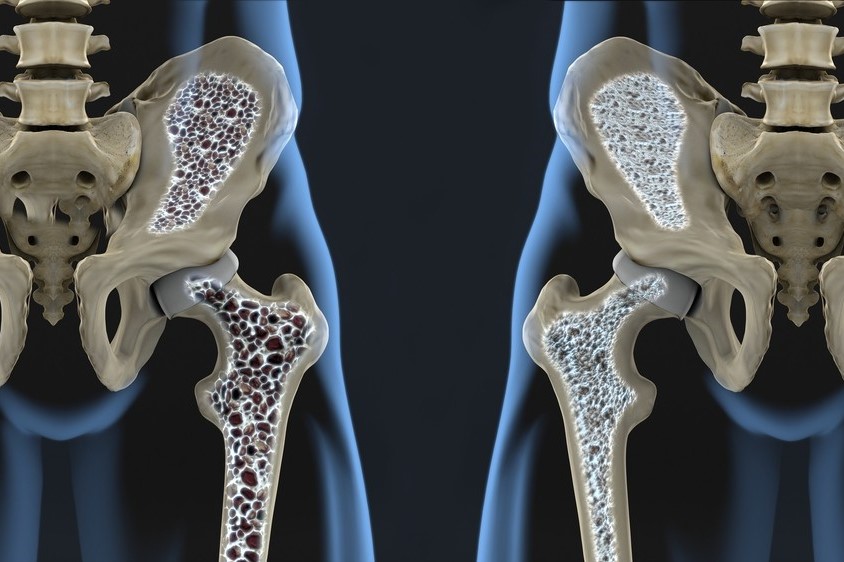
L’osteoporosi è caratterizzata da una riduzione della massa ossea, dal deterioramento della matrice ossea e dalla diminuzione della forza architettonica dell’osso.
- Riduzione della massa ossea totale. Il normale turnover osseo omeostatico è alterato; il tasso di riassorbimento osseo mantenuto dagli osteoclasti è maggiore del tasso di formazione ossea mantenuto dagli osteoblasti, con conseguente riduzione della massa ossea totale.
- Progressione. Le ossa diventano porose, fragili e friabili; si fratturano facilmente sotto sollecitazioni che non romperebbero un osso normale.
- Cambiamenti posturali. I cambiamenti posturali provocano un rilassamento dei muscoli addominali e un addome sporgente.
- Perdite dovute all’età. La calcitonina e gli estrogeni diminuiscono con l’invecchiamento, mentre l’ormone paratiroideo aumenta, incrementando il turnover e il riassorbimento osseo.
- Conseguenza. La conseguenza di questi cambiamenti è una perdita netta di massa ossea nel tempo.
Le cause dell’osteoporosi e i loro effetti sull’osso comprendono:
- Genetica. Le donne caucasiche di corporatura piccola e non obese sono le più a rischio; le donne asiatiche di corporatura leggera sono a rischio di un basso picco di densità minerale ossea; le donne afroamericane sono meno suscettibili all’osteoporosi.
- Età. L’osteoporosi si verifica negli uomini a un tasso inferiore e in età più avanzata, poiché si ritiene che il testosterone e gli estrogeni siano importanti per il raggiungimento e il mantenimento della massa ossea, per cui il rischio di osteoporosi aumenta con l’avanzare dell’età.
- Alimentazione. Un basso apporto di calcio, un basso apporto di vitamina D, un elevato apporto di fosfati e un apporto calorico inadeguato riducono i nutrienti necessari per il rimodellamento osseo.
- Esercizio fisico. Uno stile di vita sedentario, la mancanza di esercizio fisico, il basso peso e l’indice di massa corporea aumentano il rischio di osteoporosi perché le ossa hanno bisogno di stress per il loro mantenimento.
- Scelte di vita. Il consumo eccessivo di caffeina e alcol, il fumo e la scarsa esposizione alla luce solare riducono l’osteogenesi nel rimodellamento osseo.
- Farmaci. L’assunzione di corticosteroidi, farmaci antiepilettici, eparina e ormoni tiroidei influisce sull’assorbimento e sul metabolismo del calcio.
I segni e i sintomi comuni riscontrati nei pazienti affetti da osteoporosi includono:
- Fratture. La prima manifestazione clinica dell’osteoporosi può essere rappresentata dalle fratture, che si verificano più comunemente come fratture da compressione.
- Cifosi. Il collasso graduale di una vertebra è asintomatico e viene chiamato cifosi progressiva o “gobba del pastore”, associata alla perdita di altezza.
- Diminuzione della calcitonina. La calcitonina, che inibisce il riassorbimento osseo e promuove la formazione ossea, è diminuita.
- Diminuzione degli estrogeni. Gli estrogeni, che inibiscono la disgregazione ossea, diminuiscono con l’invecchiamento.
- Aumento dell’ormone paratiroideo. L’ormone paratiroideo aumenta con l’invecchiamento, incrementando il turnover e il riassorbimento osseo.
Per prevenire l’osteoporosi primaria e secondaria, è necessario attuare misure come le seguenti:
- Identificazione. L’identificazione precoce di adolescenti e giovani adulti a rischio potrebbe prevenire l’osteoporosi.
- Dieta. Una dieta con un maggiore apporto di calcio rafforza le ossa ed evita le fratture.
- Attività. La partecipazione a regolari esercizi di sollevamento pesi consente un ottimo mantenimento delle ossa.
- Stile di vita. Modifiche dello stile di vita, come la riduzione dell’uso di caffeina, sigarette, bibite gassate e alcol, possono migliorare l’osteogenesi per il rimodellamento osseo.
Valutazione e risultati diagnostici
L’osteoporosi può non essere rilevata dalle radiografie di routine fino a quando non si verifica una demineralizzazione del 25%-40%, con conseguente radiotrasparenza delle ossa.
- Assorbimento a raggi X a doppia energia (DXA). L’osteoporosi viene diagnosticata con la DXA, che fornisce informazioni sulla BMD della colonna vertebrale e dell’anca.
- Test BMD. Il test BMD è utile per identificare l’osso osteopenico e osteoporotico e per valutare la risposta alla terapia.
- Studi di laboratorio. Gli studi di laboratorio come il calcio sierico, il fosfato sierico, la fosfatasi alcalina sierica, l’escrezione di calcio nelle urine, l’ematocrito, la velocità di eritrosedimentazione e gli studi radiografici sono utilizzati per escludere altri possibili disturbi che contribuiscono alla perdita ossea.
La gestione medica di un paziente con osteoporosi comprende:
- Dieta. Una dieta ricca di calcio e vitamina D per tutta la vita, con un maggiore apporto di calcio durante l’adolescenza, la giovane età adulta e gli anni centrali, protegge dalla demineralizzazione dello scheletro.
- Esercizio fisico. Un regolare esercizio fisico con carico di peso favorisce la formazione dell’osso, ad esempio si raccomanda un esercizio aerobico di 20-30 minuti, tre volte alla settimana.
- Gestione delle fratture. Le fratture da compressione osteoporotiche delle vertebre sono gestite in modo conservativo, i trattamenti farmacologici e dietetici mirano ad aumentare la densità ossea vertebrale e, per i pazienti che non rispondono agli approcci di prima linea, sono trattati con vertebroplastica o cifoplastica percutanea (iniezione di cemento osseo polimetilmetacrilato nella vertebra fratturata, seguita dal gonfiaggio di un palloncino pressurizzato per ripristinare la forma della vertebra interessata).
I farmaci di prima linea e gli altri farmaci utilizzati per trattare e prevenire l’osteoporosi comprendono:
- Integratori di calcio con vitamina D. Per garantire un’adeguata assunzione di calcio, può essere prescritto un integratore di calcio con vitamina D da assumere durante i pasti o con una bevanda ad alto contenuto di vitamina C per favorirne l’assorbimento, ma questi integratori non devono essere assunti nello stesso giorno dei bifosfonati.
- Bifosfonati. I bifosfonati, che comprendono preparazioni orali giornaliere o settimanali di alendronato o risedronato, preparazioni orali mensili di ibandronato o infusioni endovenose annuali di acido zoledronico, aumentano la massa ossea e riducono la perdita di massa ossea inibendo la funzione degli osteoclasti.
- Calcitonina. La calcitonina inibisce direttamente gli osteoclasti, riducendo la perdita ossea e aumentando la densità minerale ossea; viene somministrata tramite spray nasale o iniezione sottocutanea o intramuscolare.
- Modulatori selettivi del recettore degli estrogeni (SERM). I SERM, come il raloxifene, riducono il rischio di osteporosi preservando la densità minerale ossea senza effetti estrogenici sull’utero.
- Teriparatide. La teriparatide è un agente anabolizzante somministrato per via sottocutanea una volta al giorno; come PTH ricombinante, stimola gli osteoblasti a costruire la matrice ossea e facilita l’assorbimento complessivo del calcio.
Gestione chirurgica
Le fratture dell’anca che si verificano come conseguenza dell’osteoporosi vengono gestite chirurgicamente attraverso:
- Sostituzione dell’articolazione. La sostituzione dell’articolazione è un intervento chirurgico per sostituire tutta o parte dell’articolazione con un’articolazione artificiale chiamata protesi.
- Riduzione chiusa o aperta con fissazione interna. La riduzione aperta con fissazione interna prevede l’applicazione di impianti per guidare il processo di guarigione di un osso e la riduzione aperta, o fissazione, dell’osso, mentre la riduzione chiusa è una procedura per fissare o ridurre un osso rotto senza intervento chirurgico.
La gestione di un paziente con osteoporosi consiste nel processo infermieristico
Valutazione infermieristica
La promozione della salute, l’identificazione delle persone a rischio di osteoporosi e il riconoscimento dei problemi associati all’osteoporosi costituiscono la base della valutazione infermieristica.
- Anamnesi. L’anamnesi comprende domande sull’insorgenza dell’osteopenia e dell’osteoporosi e si concentra sull’anamnesi familiare, sulle fratture precedenti, sul consumo di calcio nella dieta, sulle modalità di esercizio fisico, sull’inizio della menopausa e sull’uso di corticosteroidi, alcol, caffeina e fumo.
- Sintomi. Vengono esaminati tutti i sintomi che il paziente avverte, come mal di schiena, costipazione o alterazione dell’immagine corporea.
- Esame fisico. L’esame fisico può rivelare una frattura, una cifosi della colonna vertebrale toracica o una bassa statura.
Diagnosi infermieristica
Sulla base dei dati di valutazione, le principali diagnosi infermieristiche per un paziente affetto da osteoporosi possono includere:
- Scarsa conoscenza del processo osteoporotico e del regime di trattamento.
- Dolore acuto legato alla frattura e allo spasmo muscolare.
- Rischio di costipazione legato all’immobilità o allo sviluppo di ileo.
- Rischio di lesioni: ulteriori fratture legate all’osteoporosi.
Pianificazione dell’assistenza infermieristica e obiettivi
Gli obiettivi principali per il paziente possono includere
- Conoscenza dell’osteoporosi e del regime di trattamento.
- Alleviare il dolore.
- Miglioramento dell’eliminazione intestinale.
- Assenza di ulteriori fratture.
Interventi infermieristici
Gli interventi infermieristici appropriati per un paziente con osteoporosi sono:
- Promuovere la comprensione dell’osteoporosi e del regime di trattamento. L’insegnamento al paziente si concentra sui fattori che influenzano lo sviluppo dell’osteoporosi, sugli interventi per arrestare o rallentare il processo e sulle misure per alleviare i sintomi.
- Alleviare il dolore. Consigliare al paziente di riposare a letto in posizione supina o laterale più volte al giorno; il materasso deve essere solido e non cedevole; la flessione delle ginocchia aumenta il comfort; il calore locale intermittente e i massaggi alla schiena favoriscono il rilassamento muscolare; l’infermiere deve incoraggiare una buona postura e insegnare la meccanica del corpo.
- Migliorare il movimento intestinale. L’introduzione precoce di una dieta ad alto contenuto di fibre, l’aumento dei liquidi e l’uso di ammorbidenti prescritti aiutano a prevenire o ridurre al minimo la stitichezza.
- Prevenzione delle lesioni. L’infermiere incoraggia la deambulazione, una buona meccanica corporea e una buona postura, oltre a un’attività quotidiana di sostegno del peso all’aperto per aumentare la produzione di vitamina D.
Valutazione
I risultati attesi dal paziente possono includere
- Acquisizione di conoscenze sull’osteoporosi e sul regime di trattamento.
- Sollievo dal dolore.
- Dimostrazione di una normale eliminazione intestinale.
- Nessuna nuova frattura.
Linee guida per la dimissione e l’assistenza domiciliare
Al termine delle istruzioni per l’assistenza domiciliare, il paziente o chi lo assiste sarà in grado di attuare quanto segue:
- Dieta. Identificare gli alimenti ricchi di calcio e vitamina D e discutere degli integratori di calcio.
- Esercizio fisico. Svolgere quotidianamente un’attività fisica di supporto al peso.
- Stile di vita. Modificare le scelte di vita: evitare fumo, alcol, caffeina e bevande gassate.
- Postura. Dimostrare una buona meccanica corporea.
- Diagnosi precoce. Partecipare allo screening per l’osteoporosi.
Linee guida per la documentazione
La documentazione deve essere incentrata su:
- Risultati individuali, compresi lo stile di apprendimento, i bisogni identificati, la presenza di blocchi dell’apprendimento.
- Piano di apprendimento, metodi da utilizzare e persone coinvolte nella pianificazione.
- Piano di insegnamento.
- Risposta del cliente/SO al piano di apprendimento e azioni eseguite.
- Descrizione della risposta del cliente al dolore, specifiche dell’inventario del dolore, aspettative sulla gestione del dolore e livello di dolore accettabile.
- Schema intestinale attuale, caratteristiche delle feci, farmaci ed erbe utilizzati.
- Assunzione di cibo.
- Esercizio fisico e livello di attività.
- Risultati fisici attuali.
- Comprensione da parte del cliente/caregiver dei rischi individuali e dei problemi di sicurezza.
- Disponibilità e utilizzo delle risorse.
- Raggiungimento o progresso verso i risultati desiderati.
- Modifiche al piano di cura.
Per approfondire
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Osteoporosi: cos’è e come funziona la MOC/DEXA?
Sindrome da impingement: cause e trattamento dell’infiammazione alla spalla
Mal di schiena da smart working? Serra (Ospedale Israelitico): “in soccorso arriva la cifoplastica”
Ossigeno-ozonoterapia: per quali patologie è indicata?
Osteoporosi, quali sono i sintomi sospetti?
Sindrome Dolorosa Regionale Complessa: cos’è l’Algodistrofia?
Quando la demenza colpisce i bambini: la Sindrome di Sanfilippo
Oggi è la Giornata mondiale della distrofia muscolare di Duchenne
Perché vengono le fascicolazioni muscolari?
Dolore muscolo-scheletrico: cos’è e come intervenire
Artrosi del ginocchio (gonartrosi): i vari tipi di protesi “personalizzata”
Gonartrosi o artrosi del ginocchio: sintomi, diagnosi e trattamento
Lesione del legamento crociato anteriore: sintomi, diagnosi e trattamento
Che cosa sono le lesioni cartilaginee del ginocchio
Menisco, come si affrontano le lesioni meniscali?
Le lesioni della cuffia dei rotatori: le nuove terapie mininvasive
Primo soccorso per il dolore e la lesione al ginocchio
La rottura del legamento del ginocchio: sintomi e cause
Distorsioni del ginocchio e lesioni meniscali: come trattarle?
Curare gli infortuni: quando serve il tutore al ginocchio?
Cos’è la sinovite al ginocchio e come si cura
Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
Artrosi dell’anca nel giovane: la degenerazione della cartilagine dell’articolazione coxo-femorale
Primo soccorso: come applicare i bendaggi per gomiti e ginocchia
Aragonite per rigenerare la cartilagine: da coralli e conchiglie un nuovo futuro per il ginocchio?
Patologie del ginocchio: la sindrome femoro-rotulea
Lesioni muscolari: le differenze tra contrattura, stiramento, strappo muscolare



