Piede diabetico: sintomi, terapie e prevenzione
Il piede diabetico è una delle principali complicanze croniche del diabete ed è quella che comporta il maggior numero di ricoveri ospedalieri e i costi più ingenti
Secondo l’Organizzazione Mondiale della Sanità, circa il 15% dei diabetici va incontro a un’ulcera del piede che richiede cure mediche
Nella maggior parte dei casi, il piede diabetico è connesso a un insieme di altre patologie, legate direttamente o meno al diabete, che necessitano a loro volta di essere curate contemporaneamente al piede.
Si parla di piede diabetico quando la neuropatia diabetica e/o l’arteriopatia degli arti inferiori compromettono la struttura del piede e la sua funzionalità.
La neuropatia diabetica può alterare la sensibilità cutanea e quindi la percezione di dolore e temperatura, soprattutto a livello delle estremità; per questo motivo il soggetto diabetico può procurarsi più facilmente lesioni ai piedi, che talvolta progrediscono fino a formare ulcere; queste, in caso di vasculopatia, diventato particolarmente difficili da rimarginare.
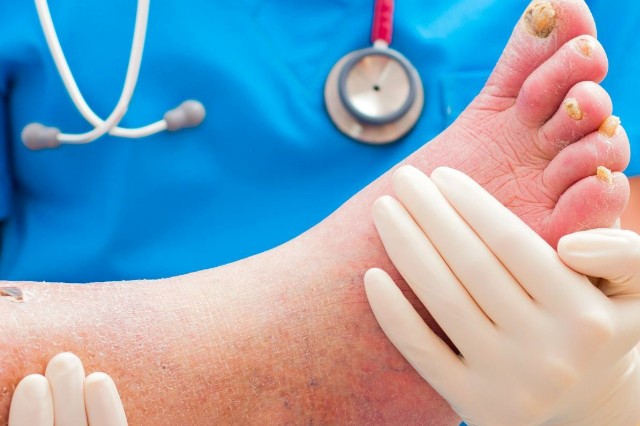
Le ulcere sono aree in cui, al posto della pelle, si forma una piaga circondata da un alone rosso che tende a infettarsi.
Il problema più rilevante legato alle ulcerazioni del piede nei diabetici è il rischio di una amputazione maggiore, ossia effettuata sopra la caviglia: nonostante la popolazione diabetica sia il 3% della popolazione generale, più del 50% di tutte le amputazioni maggiori riguarda proprio i diabetici.
Tipi di piede diabetico
Il piede diabetico si presenta sotto due forme principali a seconda delle cause che lo provocano: il piede neuropatico (causato da neuropatia) e il piede ischemico (causato da arteriopatia).
I due quadri sono profondamente diversi tra loro e nella popolazione diabetica si presentano in percentuali paragonabili; tuttavia, nella gran parte dei soggetti soprattutto di età avanzata, le cause coesistono e si parla quindi di piede neuroischemico.
Un grave rischio di complicazione per un piede diabetico, in presenza di un’ulcera aperta, è la probabile insorgenza di un’infezione; spesso infatti è questa la vera causa che ne determina l’amputazione.
Piede ischemico
È il quadro più frequente e più precoce.
È conseguenza della vasculopatia periferica – tipica nel diabete – dovuta alla presenza di placche aterosclerotiche che diminuiscono (stenosi) o interrompono completamente (occlusioni) il flusso di sangue in una o più arterie dell’arto inferiore.
Quando il flusso di sangue alla gamba si riduce, possono comparire i seguenti segni e sintomi:
- crampi al polpaccio o al piede, che si accentuano camminando e si riducono con il riposo (nelle forme più gravi il dolore è presente anche a riposo, e si fa più intenso di notte);
- sensazione di avere il piede freddo;
- pelle del piede pallida, fredda, lucida e sottile (il pallore aumenta in posizione sdraiata e quando si solleva la gamba, che diventa invece rossa o violacea se la si appoggia a terra);
- presenza di ulcere sull’alluce, sul quinto dito, sul tallone o tra un dito e l’altro.
Piede neuropatico
Insieme alla vasculopatia, la neuropatia diabetica è la tipica causa dell’ulcera nel piede diabetico, essendo responsabile di circa la metà delle ulcere del piede.
La neuropatia diabetica più diffusa e direttamente coinvolta nella patogenesi del piede diabetico è la neuropatia simmetrica diffusa sensitivo-motoria distale con la tipica distribuzione “a calza” (piedi e polpacci).
La neuropatia sensitivo-motoria è una delle complicanze più comuni del diabete e interessa almeno un terzo della popolazione diabetica, ma è proporzionale alla durata del diabete: dopo 25 anni di diabete, il 50% dei diabetici ne è affetto.
Quando c’è un danno dei nervi, il paziente può riferire i seguenti sintomi:
- intorpidimento, formicolio, parestesie, allodinie,
- cambiamenti della sensibilità cutanea,
- gonfiore di piedi e caviglie.
La neuropatia, però, ha tipicamente un’insorgenza insidiosa e alcuni pazienti possono evolvere in maniera asintomatica verso il quadro di “piede insensibile”; questi, purtroppo, sono i casi maggiormente correlati all’insorgenza di un’ulcera del piede.
Diventa quindi fondamentale osservare anche i segni.
La semeiologia del piede neuropatico prevede frequentemente:
- dita ad artiglio, a martello, sovrapposte,
- alluce valgo,
- accentuazione dell’arco plantare,
- teste metatarsali prominenti,
- ipercheratosi plantare e secchezza della cute,
- turgore venoso,
- presenza di ulcere circolari sulla pianta dei piedi, profonde talvolta fino alle ossa.
Piede neuroischemico
Molti pazienti diabetici – soprattutto in età avanzata – presentano sia vasculopatia sia neuropatia, che concorrono all’insorgenza del piede diabetico con segni e sintomatologia di entrambi i quadri sopra descritti.
Piede infetto
Conseguenza dei quadri precedenti è spesso la formazione di ulcere al piede.
E una complicazione frequente e pericolosa di un’ulcera è l’infezione.
L’infezione si instaura nella maggior parte dei casi su un’ulcera aperta da molto tempo e non adeguatamente curata.
Un’ulcera infetta può provocare fenomeni sistemici che possono mettere a repentaglio non solo l’arto ma la vita stessa del paziente.
Segni e sintomi del piede diabetico
A seconda del tipo, i sintomi del piede diabetico possono essere riassunti in:
- crampi al polpaccio o al piede,
- sensazione di piede freddo,
- pelle del piede pallida, fredda, lucida, sottile e secca,
- intorpidimento, formicolio, parestesie, allodinie,
- cambiamenti della sensibilità cutanea,
- gonfiore di piedi e caviglie, turgore venoso,
- deformazione della struttura fisiologica del piede,
- ipercheratosi plantare,
- presenza di ulcere.
Prevenzione del piede diabetico
Il piede diabetico causa molti disagi in chi ne soffre ed è difficile da curare: prevenirlo è quindi di fondamentale importanza.
La prima forma di prevenzione, ovviamente, è tenere sotto controllo il diabete stesso, rispettando rigorosamente la dieta e la cura che il medico ha prescritto.
In secondo luogo è necessario prendersi quotidianamente cura anche delle estremità, per evitare la formazione di ulcere, che poi sarebbero difficili da trattare.
Di seguito un elenco di precauzioni utili per evitare la comparsa di lesioni al piede.
Curare l’igiene:
- Ispezionare quotidianamente lo stato dei piedi (eventualmente usando uno specchio);
- Lavare i piedi più volte al giorno con acqua tiepida (non sopra i 37°C) e sapone, pulendo le unghie con uno spazzolino morbido;
- Asciugare i piedi accuratamente ma delicatamente, con particolare attenzione allo spazio tra le dita (eventualmente servirsi di un phon);
- Fare in modo che i piedi siano sempre puliti e asciutti;
- Non utilizzare prodotti callifughi;
- Idratare il piede con creme specifiche (evitare però gli spazi tra le dita);
- Evitare pediluvi, disinfettanti, tintura di iodio e alcol, perché disidratano i tessuti;
- Tenere le unghie né troppo lunghe né troppo corte;
- Cambiare ogni giorno le calze;
- Cambiare spesso le scarpe.
Evitare traumi:
- Evitare l’uso di forbici e oggetti taglienti per la cura delle unghie e delle callosità: meglio servirsi di una lima;
- Non tagliare né bucare eventuali bolle o vescicole;
- Non camminare scalzi;
- Evitare le fonti di calore diretto sul piede, tipo borse d’acqua calda, scaldini, caloriferi, caminetti, etc.
- Usare scarpe comode a pianta larga, con punta rotonda, tacco non superiore a 4 cm, chiuse e possibilmente in pelle;
- Quando si calzano scarpe nuove, controllare il piede dopo pochi minuti di cammino;
- Se necessario, utilizzare plantari morbidi che ridistribuiscano il peso sui piedi mentre si cammina;
- Evitare calze con cuciture spesse o rammendi, ed eventualmente indossare le calze a rovescio;
- Evitare calze che stringano troppo;
- Non usare calze in fibra sintetica;
- Evitare l’uso di medicazioni ingombranti o di cerotti che possono essere irritanti per la pelle.
Precauzioni generali:
- Mostrare al medico ogni ferita al piede o alle unghie, anche se insignificante;
- Raccontare al medico se compaiono dolore ai piedi o ai polpacci, sensazione di formicolio, o sensibilità diversa tra un piede e l’altro;
- In caso di ferita, lavarla con una saponetta disinfettante, applicarvi un po’ di mercuriocromo, coprire con una garza sterile e un cerotto di carta, e mostrarla al medico appena possibile;
- Evitare fumo e alcolici;
- Effettuare una regolare attività fisica, sia per aiutare la circolazione sanguigna sia per tenere sotto controllo la glicemia.
La scelta delle scarpe, in particolare, è estremamente delicata e dipende molto dallo stato del piede (piede ancora privo di ulcerazioni, piede già ulcerato, piede già operato). La valutazione di scarpa e plantare va fatta quindi negli ambulatori di diabetologia, con controlli periodici, la cui frequenza dipende dallo stadio della malattia.
Che cosa fare in caso di piede diabetico
In caso di diagnosi di diabete e presenza di alcuni dei segni e sintomi sopra descritti, è necessario rivolgersi al proprio medico curante o al centro diabetologico di riferimento, per una diagnosi accurata e un’impostazione terapeutica corretta.
In caso di ulcera infetta, è fondamentale farsi visitare con urgenza.
Terapie del piede diabetico
La terapia del piede diabetico dipende dalle cause che lo provocano (neuropatia o arteriopatia) e soprattutto dalla gravità della patologia (con o senza Ulcera, con o senza infezione, ecc.).
Per approfondire:
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Ipovolemia: che cosa succede quando subiamo una deplezione di sangue?
Riconoscere il diabete, un momento fondamentale dell’intervento sul paziente
Diabete, i ricercatori dell’Università di Yale hanno sviluppato un farmaco orale dal doppio effetto
Diabete di tipo 1 e diabete di tipo 2: quali sono le differenze?
La dieta per diabetici: 3 falsi miti da sfatare
Pediatria, chetoacidosi diabetica: un recente studio PECARN getta una nuova luce sulla patologia
Trombosi venosa: dai sintomi ai nuovi farmaci
Trombosi v.: cos’è, come si cura e come si previene
Vene varicose: a cosa servono le calze elastiche a compressione graduata (o contenitive)?
Diabete mellito: sintomi, cause e significato del piede diabetico



