Polmonite da Pneumocystis carinii: quadro clinico e diagnosi
Polmonite da Pneumocystis carinii, caratteristiche generali: nel primo decennio dell’epidemia di AIDS la polmonite da Pneumocystis carinii (PCP) è stata la più frequente tra le infezioni opportunistiche maggiori, in quanto interessava circa l’80% dei pazienti con grave immunodeficienza HIV correlata
Il numero di casi di PCP è poi diminuito nel corso degli anni ’90, inizialmente in seguito all’impiego della profilassi primaria nei pazienti ad alto rischio (cioè con CD4).
Pneumocystis carinii (PC) è un microrganismo di circa 1,5-5 micron
Originariamente è stato classificato come protozoo in base alle sue caratteristiche morfologiche ed alla sensibilità ai farmaci antiprotozoari; da studi genetici più recenti sembrano invece che PC appartenga al genere dei funghi.
È ubiquitario in natura, anche se possono esistere differenze nella sua distribuzione geografica.
L’infezione si stabilisce quando il patogeno raggiunge gli alveoli polmonari, dove si replica come un parassita extracellulare (non invade le cellule o i tessuti).
L’interessamento dell’interstizio polmonare comporta una riduzione degli scambi gassosi, con conseguente riduzione della disponibilità di ossigeno per l’organismo.
Quadro clinico e diagnosi di Polmonite da Pneumocystis carinii
La tipica sintomatologia d’esordio è data dalla presenza di febbre, tosse non produttiva e dispnea (difficoltà alla respirazione); sono solitamente presenti anche tachicardia, tachipnea ed a volte cianosi (colorito violaceo della cute e delle mucose, provocato dalla carenza di ossigeno, e solitamente più evidente a livello delle labbra e del letto subungueale).
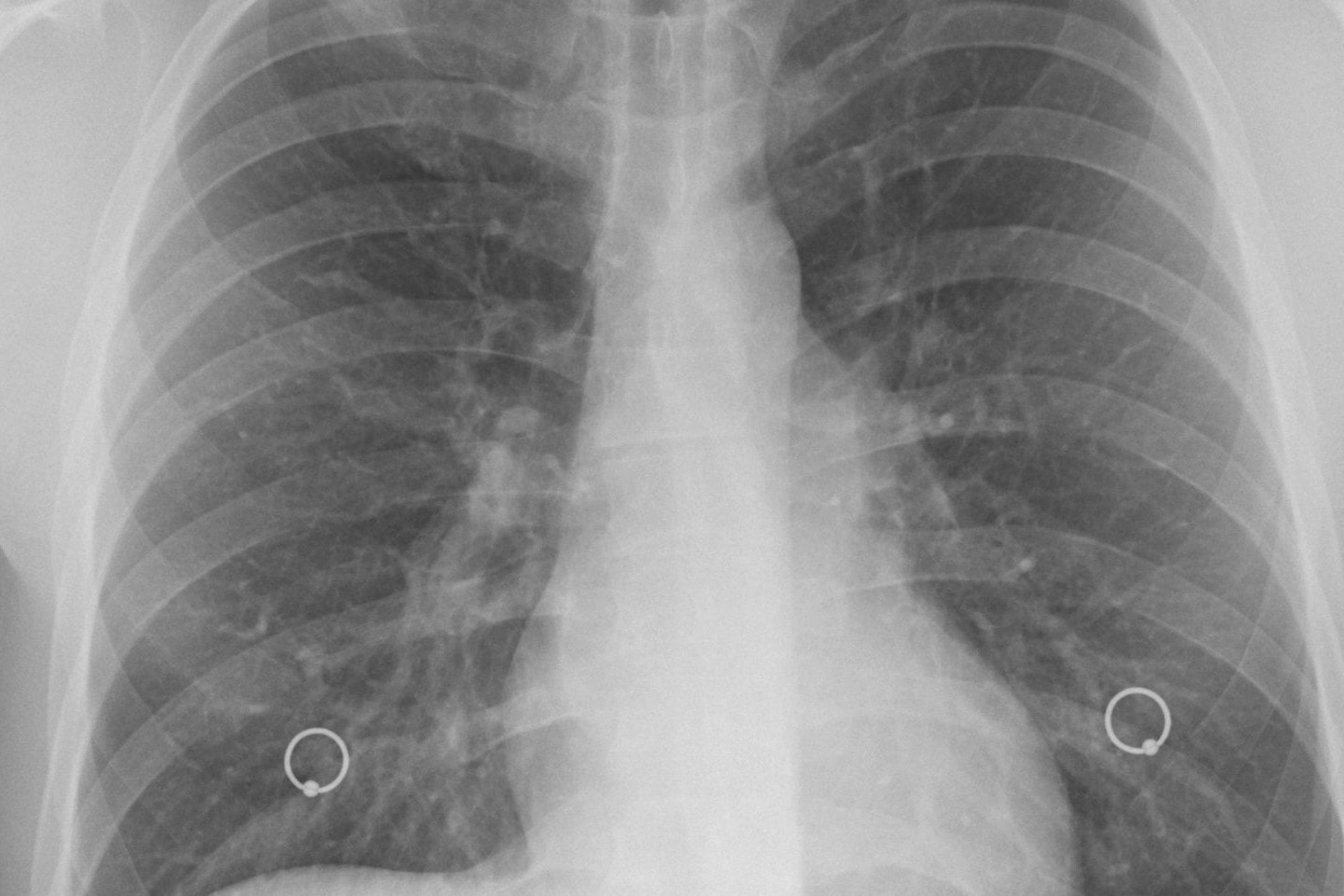
La radiografia del torace mostra un tipico quadro di polmonite interstiziale o alveolo-interstiziale; l’emogasanalisi mostra abitualmente una riduzione dell’ossigenazione del sangue arterioso.
Questi parametri (quadro clinico, radiografia e ridotta ossigenazione del sangue) consentono, in un paziente HIV positivo con CD4 Diagnosi presuntiva di PCP (cioè senza la dimostrazione diretta dell’agente patogeno).
La diagnosi di certezza viene effettuata mediante ricerca diretta del PC sull’escreato indotto (cioè raccolto dopo areosol con soluzione fisiologica per 5-10 minuti), con una sensibilità diagnostica del 30-90%, oppure sul liquido di lavaggio broncoalveolare dopo broncoscopia, che risulta diagnostico nel 98-100% dei casi; la diagnosi può anche essere posta mediante esame istologico di biopsia polmonare transbronchiale (sensibilità diagnostica del 90-95%).
Per approfondire:
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Polmonite: cause, cura e prevenzione
AIDS, differenza tra virus HIV1 e HIV2
HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
Bronchiolite: sintomi, diagnosi, trattamento
Sarcoma di Kaposi: scopriamo cos’è
Pneumotorace e pneumomediastino: soccorrere il paziente con barotrauma polmonare
Broncopneumopatia cronica ostruttiva (BPCO): che cos’è, come si gestisce
Bronchite e polmonite: come si distinguono?
Intubazione endotracheale: che cos’è la VAP, Polmonite associata alla Ventilazione



