Scompenso cardiaco: cos’è l’atrial flow regulator?
L’atrial flow regulator è una tecnica mininvasiva, innovativa e all’avanguardia, per curare lo scompenso cardiaco non controllabile con i farmaci e offrire ai pazienti un’aspettativa e una qualità di vita migliori
L’atrial flow regulator nel trattamento dello scompenso cardiaco
Lo scompenso cardiaco, o insufficienza cardiaca, è una sindrome caratterizzata da un decorso cronico associato a mortalità; in Italia colpisce circa 1,2 milioni di persone.
Nel mondo sono circa 30 milioni di persone ad esserne affette; e fattori quali l’invecchiamento della popolazione, l’obesità, il diabete e l’ipertensione arteriosa aumentano la prevalenza di questa condizione patologica.
La disfunzione cardiaca, si verifica quando il cuore non riesce ad apportare sangue in misura adeguata agli organi e si manifesta con difficoltà respiratorie, stanchezza, accelerazione del battito cardiaco, gonfiore addominale, edema alle gambe, può avere cause diverse tra cui ipertensione, infarto, predisposizione ereditaria, malattie infiammatorie ed è destinata a peggiorare nel tempo.
Il muscolo cardiaco non riesce quindi ad assolvere alla sua normale funzione contrattile di pompa e a soddisfare quindi correttamente l’apporto di sangue agli organi e alle esigenze dell’organismo.
Nonostante vi siano trattamenti farmacologici adatti al trattamento dello scompenso cardiaco, la terapia non è sempre del tutto efficace e i pazienti non vedono miglioramenti della sintomatologia con conseguente aumento delle ospedalizzazioni.
La disfunzione diastolica e l’aumento di rigidità del ventricolo sinistro causano aumento delle pressioni di riempimento con conseguente sovraccarico di volume atriale e congestione polmonare.
Questo si manifesta sia nei pazienti con scompenso cardiaco a frazione di eiezione preservata (HFpEF) che in pazienti con frazione di eiezione ridotta (HFrEF).
Nei pazienti con scompenso cardiaco a frazione di eiezione preservata, è stato evidenziato come un eccessivo aumento oltre una determinata soglia della pressione capillare polmonare durante l’esercizio fisico, nonostante valori normali a riposo, sia associata ad un aumento della mortalità.
Nei pazienti con frazione di eiezione ridotta invece, la disfunzione diastolica rimane compromessa nonostante un’adeguata terapia medica ed è altamente predittiva di risultati peggiori.
La riduzione della pressione atriale sinistra e del sovraccarico di volume dell’atrio sinistro tramite la creazione di un canale di comunicazione, a livello del setto interatriale è risultata una nuova opzione di trattamento per migliorare i sintomi dei pazienti con scompenso cardiaco refrattario alla terapia medica ottimale.
Cos’è l’atrial flow regulator?
L’Atrial Flow Regulator, AFR, è un dispositivo destinato al trattamento dei sintomi associati all’insufficienza cardiaca sia in pazienti che presentano scompenso cardiaco con frazione di eiezione preservata (HFpEF) che ridotta (HFrEF).
Si tratta di un’innovazione all’avanguardia per il trattamento di pazienti che non rispondono adeguatamente alle terapie mediche o senza alternative di trattamento significative.
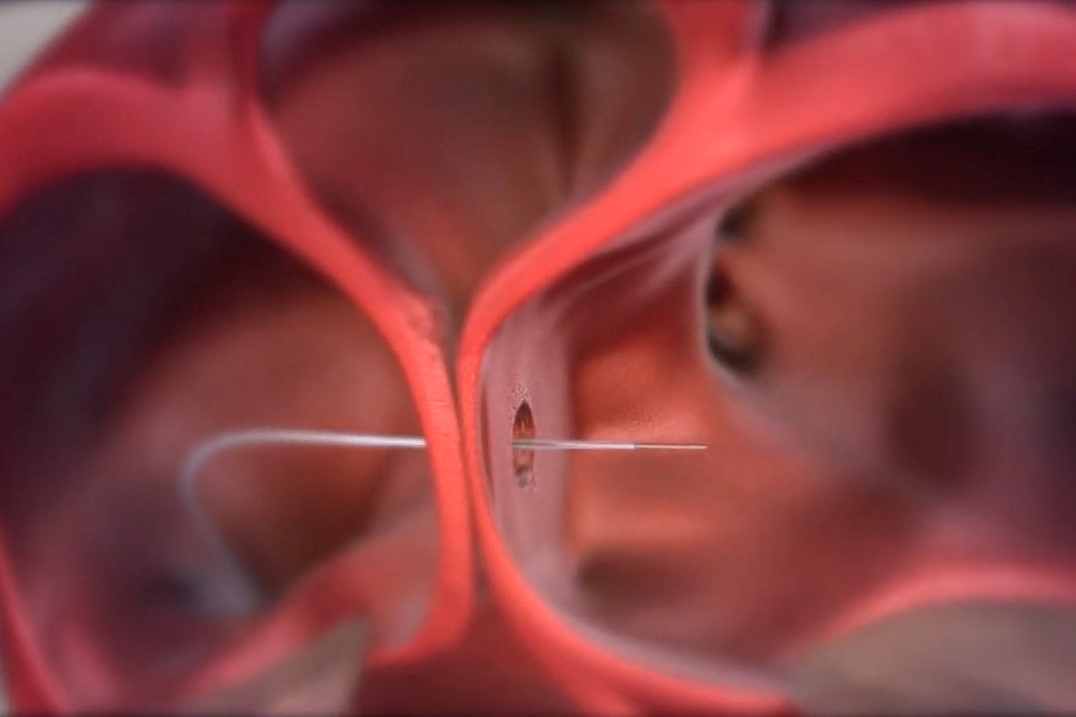
Il dispositivo, è costituito da una rete di fili di Nitinolo (una speciale lega metallica) autoespandibile, un corpo flessibile collega i due dischi di ritenzione ed al centro è presente una fenestratura per lo shunt, il canale di comunicazione.
Sul disco prossimale del dispositivo quindi lato atriale destro, è presente un connettore a sfera che funge da adattatore per il sistema di rilascio durante il posizionamento, impedendo di esercitare una eccessiva tensione sul setto.
E’ un dispositivo sicuro e semplice da impiantare.
Il suo scopo è quello di proteggere e preservare il risultato di una settostomia atriale con palloncino (BAS).
La BAS può essere eseguita durante una precedente sessione di cateterismo cardiaco oppure immediatamente prima dell’impianto del dispositivo AFR durante la stessa sessione.
Il dispositivo è completamente recuperabile e riposizionabile diverse volte prima del rilascio.
La procedura, della durata di circa 40 minuti ed eseguita in anestesia generale, consiste nel realizzare una comunicazione interatriale, tra atrio sinistro e destro, mediante un foro nel quale viene impiantato l’Atrial Flow Regulator che ha forma ad anello; quest’ultimo, garantisce una deviazione del flusso sanguigno da sinistra a destra delle cavità atriali, con relativa riduzione della pressione intracavitaria atriale sinistra e indirettamente della pressione capillare polmonare, il cui aumento può essere responsabile della dispnea da sforzo.
La procedura viene eseguita per via trans-venosa femorale, si esegue la puntura transettale e dopo aver posizionato il filo all’interno della vena polmonare superiore sinistra si dilata il setto interatriale con un pallone di calibro adeguato (12-14 mm).
Successivamente, viene avanzato il sistema di rilascio, catetere, attraverso cui viene fatto transitare il dispositivo AFR che viene infine agganciato progressivamente al setto interatriale.
I dati ad oggi disponibili dagli studi internazionali dimostrano benefici nel decorso post operatorio, tra cui una significativa riduzione dei sintomi e delle ospedalizzazioni, associata a un miglioramento dei sintomi e della qualità di vita nei pazienti trattati con scompenso refrattario alla terapia medica ottimale; viene reso inoltre possibile per i pazienti l’esecuzione di attività fisica. Il dispositivo AFR, una volta posizionato, non necessita di essere sostituito.
E’ una tecnica mininvasiva che avviene attraverso la vena femorale, non c’è nessuna ferita chirurgica e la sintomatologia dolorosa è quasi totalmente assente.
Il paziente, tornata a casa dopo tre giorni dall’intervento, non è necessario sottoporsi a riabilitazione ma è consigliato sottoporsi periodicamente a visite di controllo clinico-ecografico.
Non sono stati riscontrati nello studio l’occlusione dello shunt, fenomeni di ictus e condizioni di sovraccarico delle sezioni cardiache destre.
L’impianto di AFR riduce la mortalità nei pazienti con insufficienza cardiaca, indipendentemente dalla frazione di eiezione.
Per approfondire
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Forame ovale pervio: definizione, sintomi, diagnosi e conseguenze
Patologie cardiache e campanelli d’allarme: l’angina pectoris
Apnee notturne e malattie cardiovascolari: correlazione tra sonno e cuore
Esami strumentali: cos’è l’ecocardiogramma color doppler?
Miocardiopatia: cos’è e come trattarla?
Cos’è l’ecocolordoppler dei tronchi sovraortici (carotidi)?
Mammografia: come si esegue e quando farla
Patologie cardiache: il difetto interatriale
Cardiopatie congenite: l’atresia della tricuspide
Che cos’é e a cosa serve l’ecocardiografia da stress?
Frequenza cardiaca: cos’è la bradicardia?
Cardiopatie congenite cianogene: la trasposizione delle grandi arterie
Blocco di branca: le cause e le conseguenze di cui tenere conto
Che cos’è l’ecocolordoppler cardiaco (o ecocardio) a riposo?
Pap-Test: cos’è e quando farlo?
Diagnostica: la Risonanza Magnetica Multiparametrica della Prostata (RM mp)
Ecografia: che cos’è e quando si esegue
Risonanza magnetica del cuore: cos’è e perché è importante?
TAC, Risonanza magnetica e PET: a cosa servono?
Risonanza Magnetica Mammaria: che cos’è e quando si fa
Mammografia: un esame ″salvavita″: in cosa consiste?
Tumore seno, l’oncologa Zuradelli (Humanitas): “Test genetici per medicina di precisione”
Radioterapia: a che cosa serve e quali sono gli effetti
Elettrocardiogramma dinamico completo secondo Holter: di cosa si tratta?
Ecotomografia degli assi carotidei
Cos’è il Loop Recorder? Alla scoperta della Telemetria domiciliare
Cateterismo cardiaco, cos’è questo esame?
Elettroretinogramma: che cos’è e quando è necessario
Che cosa è l’aberrometria? Alla scoperta delle aberrazioni dell’occhio
Tumore al seno: l’oncoplastica e le nuove tecniche chirurgiche
Cos’è la Mammografia digitale e quali vantaggi presenta
Ecodoppler: che cos’è e quando eseguirlo
Che cos’è l’ecocardiografia (ecocardiogramma) 3D?
Che cos’è l’ecocardiografia (ecocardiogramma)?
Ecocardiogramma: che cos’è e quando viene richiesto
Infarto miocardico: cause, sintomi, diagnosi e trattamento
Arresto cardiaco: panoramica su ritmi defibrillabili e non defibrillabili
Insufficienza aortica: cause, sintomi, diagnosi e trattamento del rigurgito aortico
Ecocardiogramma pediatrico: definizione e utilizzo
Fakes che ci stanno a cuore: le cardiopatie e i falsi miti



