Sindrome di Kawasaki, la più diffusa vasculite infantile
La sindrome di Kawasaki è una malattia infettiva di origine sconosciuta, scoperta e classificata nel 1967 da un pediatra giapponese, da cui prende il nome, che aveva osservato alcuni bambini con gli stessi sintomi: febbre, eruzione cutanea a macchioline rosse, congiuntivite, gola infiammata, mani e piedi gonfi, linfonodi cervicali aumentati di volume
Poco tempo dopo si vide che in quella Sindrome erano spesso presenti complicazioni a livello cardiaco, soprattutto a carico delle coronarie, e finalmente la malattia venne correttamente identificata come una vasculite, cioè una patologia che colpisce le arterie di piccolo calibro, costituendo assieme alla porpora di Schönlein-Henoch la vasculite sistemica acuta più diffusa in età pediatrica.
Morbo di Kawasaki: epidemiologia
La malattia di Kawasaki si presenta a livello mondiale, anche se la maggioranza dei casi segnalati sono in Giappone.
Colpisce prevalentemente bambini al di sotto dei 5 anni, con una incidenza massima tra i 18 e i 24 mesi di vita e con una maggior frequenza nei maschi.
Cause della sindrome di Kawasaki
Non si conosce la causa della malattia di Kawasaki, anche se si sospetta che venga scatenata da un’infezione cui l’organismo risponde in modo non corretto dal punto di vista immunitario: il contatto con un virus o un batterio genera una risposta eccessiva, che si ripercuote a carico delle piccole arterie, causando Infiammazione della loro parete, conseguente indebolimento e possibile dilatazione fino alla formazione di aneurismi a livello delle arterie Coronarie.
Molto probabilmente la malattia, decisamente rara, colpisce bambini che presentano una predisposizione genetica (e questo spiegherebbe l’alta incidenza in Giappone), anche se il suo meccanismo patogenetico non è ancora stato chiarito.
Segni e sintomi della sindrome di Kawasaki
L’esordio è rappresentato da febbre con notevole irritabilità del bambino.
Alla febbre si accompagna o segue una congiuntivite bilaterale non secernente ed un’eruzione cutanea che simula le tradizionali malattie esantematiche: macchie allargate come nel morbillo, macchie di colore rosa pallido come nella rosolia, puntini intensamente arrossati come nella scarlattina.
Viene colpito prevalentemente il volto, che, data la congiuntivite, assume un aspetto molto simile a quello di un bimbo ammalato di morbillo.
Viene colpito anche il tronco, mentre gli arti sono in genere risparmiati.
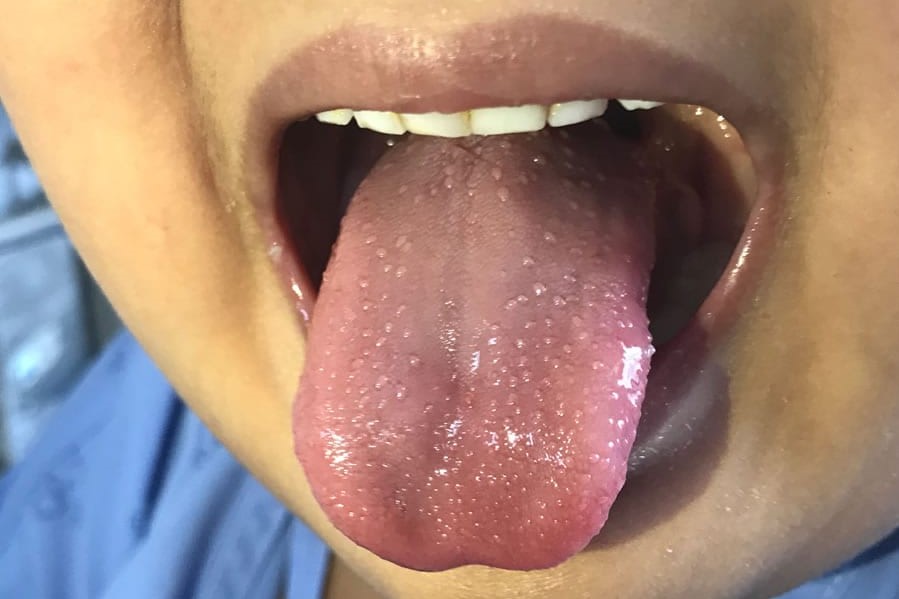
A livello delle mucose è presente un arrossamento delle labbra che si screpolano, della lingua che assume l’aspetto a fragola come nella scarlattina e della gola, senza formazione di placche tonsillari.
Un aspetto caratteristico è dato dal gonfiore che colpisce la pianta dei piedi e il palmo delle mani, con la pelle arrossata, assieme ad un gonfiore a “salsicciotto” di tutte le dita.
Questo rigonfiamento è seguito, dopo 2-3 settimane, da una caratteristica desquamazione della pelle attorno alla punta delle dita, sia delle mani sia dei piedi, che assumono una colorazione rossastra nel palmo e nella pianta.
Le alterazioni a carico della bocca consistono in arrossamento e screpolature delle labbra, della lingua che si presenta rossa (comunemente chiamata lingua “fragola”) e della faringe che si presenta anch’esso arrossata.
Oltre la metà dei pazienti presenta linfonodi cervicali ingrossati, ma spesso si tratta di un singolo linfonodo di almeno 1,5 cm di diametro.
In alcuni casi si possono manifestare anche dolore e/o gonfiore alle articolazioni, dolore addominale, diarrea, cefalea.
L’interessamento cardiaco è la manifestazione più grave, a causa delle possibili complicazioni
Può essere ascoltato un soffio cardiaco e talora nascono irregolarità del ritmo.
I differenti strati che costituiscono la parete cardiaca possono mostrare diversi gradi d’infiammazione e quindi si avranno pericarditi, miocarditi ed endocarditi con interessamento di una o più valvole.
La caratteristica principale della malattia consiste però nello sviluppo di aneurismi delle coronarie: le piccole arterie si dilatano e la parete si sfianca, producendo un rigonfiamento che mette a rischio la vita del piccolo paziente, data la possibilità di rottura.
La malattia di Kawasaki presenta un decorso caratteristico suddivisibile in tre fasi:
- una fase acuta, che dura 2 settimane, con la presenza di febbre e i sintomi suddetti;
- una fase subacuta, di 2-4 settimane, con aumento del numero di piastrine nel sangue e possibile comparsa di aneurismi;
- una fase di convalescenza, di 1-3 mesi, in cui gli esami di laboratorio (VES, PCR, emocromo, albumina, enzimi epatici) si normalizzano e le alterazioni delle arterie si riducono o addirittura scompaiono.
Può esserci una risoluzione spontanea della malattia, con esiti però in anomalie arteriose permanenti.
Per approfondire:
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Pediatria: gestire la varicella nei bambini
Sindromi infiammatorie simil Kawasaki o KawaCovid: due le ipotesi alla base
Sindrome di Kawasaki e COVID-19, il Perù si confronta con i primi casi di bambini affetti
Sindrome di Kawasaki, il pediatra: “Decisiva la terapia entro 10 giorni dai sintomi”
Pediatria, che cos’è la Sindrome di Reye?



