Trombosi venosa profonda: cause, sintomi e terapie
Che cos’è la trombosi venosa profonda? La trombosi è un processo patologico che si realizza per una coagulazione patologica che dà luogo alla formazione di un trombo che riduce oppure occlude del tutto il lume di un vaso
I punti più comuni di formazione dei trombi sono le vene profonde delle gambe e quelle della pelvi, ma la trombosi può presentarsi in qualsiasi vena, incluse la Vena epatica (sindrome di Budd-Chiari), le vene renali, le vene della retina ed anche la vena cava superiore ed inferiore.
La TVP (trombosi venosa profonda) è una malattia tanto comune, quanto spesso silente
L’incidenza nella popolazione generale non sta diminuendo, nonostante il sempre più largo ricorso alla profilassi, in rapporto all’aumento del numero di interventi chirurgici anche in persone anziane e all’allungamento della vita media, con un sempre maggior numero di pazienti anziani allettati a causa di malattie croniche.
Tale elevata incidenza, a fronte di prevenzione e terapie adeguate, è dovuto al maggior rischio trombotico nella nostra era per abitudini sedentarie, utilizzo di terapie estroprogestiniche anticoncezionali, maggior Incidenza di interventi di chirurgia ortopedica maggiore, maggior incidenza e lunghezza delle malattie tumorali cui spesso la TVP è associata.
Segni e sintomi di trombosi venosa profonda
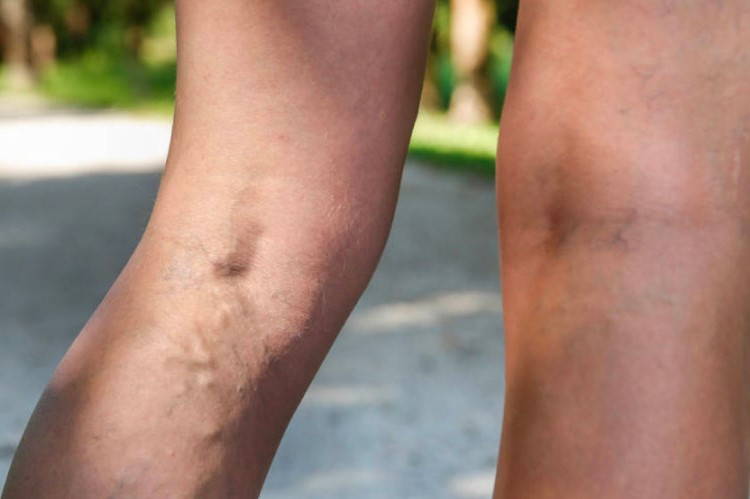
La Trombosi Venosa Profonda alla gamba è talora asintomatica quando è limitata alle vene del polpaccio; in altri casi i pazienti possono riferire senso di tensione o di dolore a livello del polpaccio, soprattutto durante il cammino.
Se la trombosi si estende alla vena poplitea, l’aumento di volume del polpaccio è più marcato e può essere accompagnato da infiammazione cioè calore e pelle arrossata a livello della faccia posteriore del polpaccio e turgore delle vene superficiali.
Se il tratto venoso interessato è al di sopra del ginocchio c’è un aumento di volume considerevole del polpaccio con dolore, l’edema può risalire anche alla coscia secondo il livello di ostruzione.
La compressione delle masse muscolari è dolorosa, c’è un rialzo della temperatura e un aumento della frequenza cardiaca.
Per quanto detto, è fondamentale sospettare sempre la TVP e ricercarne la presenza a priori in casi di embolia polmonare, sindrome post-flebitica, chirurgia dell’anca o del piccolo bacino, nel pre-operatorio di un intervento di asportazioni di varici.
Il miglior segno clinico è il sospetto di TVP su di un terreno predisponente; infatti la TVP è più frequente in soggetti anziani con eccesso ponderale, allettati o con immobilizzazione degli arti inferiori, recente intervento chirurgico, trauma, disturbi circolatori venosi, insufficienza cardiaca senza profilassi antitrombotica.
Alcuni elementi anamnestici del paziente rafforzano il sospetto come l’uso di pillole anticoncezionali a base di estro-progestinici, familiarità per TVP, tumori, di cui il sesso è il primo sintomo clinico.
Trombosi venosa profonda della gamba:
- edema della caviglia e della gamba;
- cute cianotica (bluastra) e calda all’arto interessato;
- muscoli induriti e dolenti (segno di Bauer);
- percussione della tibia col dito dolorosa (segno di Liscker);
- tosse e starnuti determinando incremento della pressione venosa danno dolore al polpaccio e alla caviglia (segno di Louvel);
- in posizione distesa si apprezza la turgidità delle vene della faccia interna della gamba: la Grande Safena dilatata per compenso emodinamico (segno di Pratt).
Trombosi delle vene femorali ed iliache:
- febbre ma non sempre;
- aumento della frequenza cardiaca ma non sempre;
- sensazione di pesantezza all’arto interessato;
- dolore alla coscia;
- arto gonfio.
Cause e fattori di rischio della trombosi venosa profonda
- Familiarità: la maggior parte delle casistiche evidenziano un aumento del rischio in soggetti con familiarità positiva per TVP o embolia polmonare; questo può anche dipendere dal fatto che alcune alterazioni congenite della coagulazione, denominate nel loro complesso condizioni trombofiliche, come il deficit di antitrombina III, di proteina C o di proteina S, di Fattore V Lieden, di Fattore II, etc (sono moltissimi i fattori ad oggi noti) sono trasmesse in modo ereditario.
- Sesso: le donne sono in genere più colpite come sesso a causa delle alterazioni venose della gravidanza, del possibile uso di contraccettivi orali, della più frequente obesità e della maggiore longevità rispetto all’uomo.
- Età: la TVP è rara al di sotto dei 40 anni, se si escludono i casi correlati alla gravidanza e al puerperio e alle condizioni trombofiliche; invece, dopo i 40 anni la loro frequenza aumenta progressivamente, a causa di modificazioni fisiopatologiche della parete venosa, con sfiancamento della tonaca muscolare, dilatazione e tortuosità delle vene superficiali, e perdita di efficienza della pompa muscolovenosa, cioè della maggiore incidenza nel sesso femminile dell’insufficienza venosa cronica;
- Gruppo sanguigno: la TVP è più frequente nei soggetti con gruppo sanguigno A e più rara nei soggetti con gruppo sanguigno 0. Questo fenomeno potrebbe dipendere dal fatto che i soggetti di gruppo 0 presentano livelli più bassi di fattore VIII, mentre nei soggetti di gruppo A è stata avanzata una ridotta concentrazione plasmatica di antitrombina III, un inibitore fisiologico della coagulazione.
- Massa corporea: l’obesità viene indicata come un fattore di rischio per le TVP in quanto limita l’attività fisica e ritarda la mobilizzazione dei pazienti dopo interventi chirurgici. Inoltre i soggetti obesi presentano spesso alterazioni del metabolismo lipidico ed in particolare ipertrigliceridemia, correlata a sua volta a inibizione dell’attività fibrinolitica plasmatica.
- Allettamento: è largamente nota la correlazione tra TVP ed immobilizzazione prolungata a causa del rallentamento del ritorno venoso, con conseguente stasi, specialmente nel distretto degli arti inferiori. In letteratura sono descritti casi di TVP verificatisi in soggetti predisposti rimasti a lungo al volante di un auto o dinanzi al televisore. Il rischio di TVP aumenta quando alla immobilizzazione si associa l’età avanzata.
- Fattori nutrizionali: numerose osservazioni confermano l’importanza del livello ematico dei trigliceridi nel facilitare la TVP e il valore preventivo dei bioflavonoidi, del resveratrolo e di molti frutti ed erbe.
- Variazioni stagionali: alcuni autori hanno segnalato un aumento delle malattie tromboemboliche in primavera e in autunno.
- Contraccezione: l’uso dei contraccettivi orali può favorire le TVP e l’embolia polmonare, specialmente in soggetti predisposti; tuttavia, il rischio legato all’uso dei contraccettivi orali sembra essere minore con l’impiego dei preparati più recenti contenenti dosaggi ridotti di estroprogestinici.
Come si diagnostica la trombosi venosa profonda
La trombosi venosa profonda è tanto diffusa quanto silente in quanto è una diagnosi tra le più difficili patologie cardiache e vascolari.
Infatti numerose trombosi venose profonde sono totalmente asintomatiche e si rendono palesi solo con le complicanze ovvero embolia polmonare e sindrome post-flebitica.
La conferma della diagnosi avviene con la visualizzazione del trombo mediante tecniche ultrasonore o angiografiche.
Seppur non specifici, alcuni esami di laboratorio, indirizzano la diagnosi e consentono di seguire il decorso e l’efficacia delle terapie: emocromo (piastrine), tempo di Protrombina, INR, fibrinogeno, D-Dimero.
Terapia della trombosi venosa profonda
La terapia della TVP ha lo scopo di ripristinare la pervietà del circolo venoso profondo mediante l’eliminazione del trombo prima che abbia compromesso il sistema valvolare, riducendo quindi la sintomatologia e soprattutto prevenendo l’embolia polmonare e le altre complicanze. Fondamentalmente si basa su due tipi di trattamento:
- farmaci anticoagulanti, per evitare l’estensione della trombosi e la formazione di lembi terminali flottanti, liberi e per questo facilmente distaccabili con conseguente embolia;
- bendaggio elastoadesivo con materiali e tecniche che realizzino la bassa estensibilità del bendaggio; la contenzione elastica avrà un ruolo nella fase successiva per evitare la sindrome post-flebitica e l’insufficienza venosa cronica.
I farmaci anticoagulanti possono agire con i seguenti meccanismi:
- inibitori del fattore X della coagulazione
- inibitori del fattore II, VII
Il filtro cavale è invece una tecnica che consiste nel proporre un filtro alla vena cava in casi molto selezionati oppure quando è controindicato il trattamento anticoagulante o quando, nonostante il trattamento farmacologico, la TVP è recidivante o quando sono dimostrabili alle indagini iconografiche lembi di coagulo flottanti e minacciosi di distacco.
Per approfondire:
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Trombosi v.: cos’è, come si cura e come si previene
Conoscere la trombosi per intervenire sul coagulo di sangue
Trombosi: ipertensione polmonare e trombofilia sono fattori di rischio
Trombosi venosa: dai sintomi ai nuovi farmaci
L’incidenza della Trombosi Venosa Profonda (TVP) nei pazienti con MIDLINE
Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
Caldo estivo e trombosi: rischi e prevenzione



