Valutazione di base delle vie aeree: una panoramica d’insieme
La valutazione di base di qualsiasi paziente, l'”ABC”, inizia con le vie aeree; una via aerea compromessa è uno dei killer più rapidi di tutta la medicina, per cui una valutazione accurata è una priorità
Questa sezione esaminerà la valutazione del paziente non responsivo, del paziente responsivo e di diverse situazioni speciali che modificano la gestione tipica.
Valutazione delle vie aeree: il paziente non responsivo
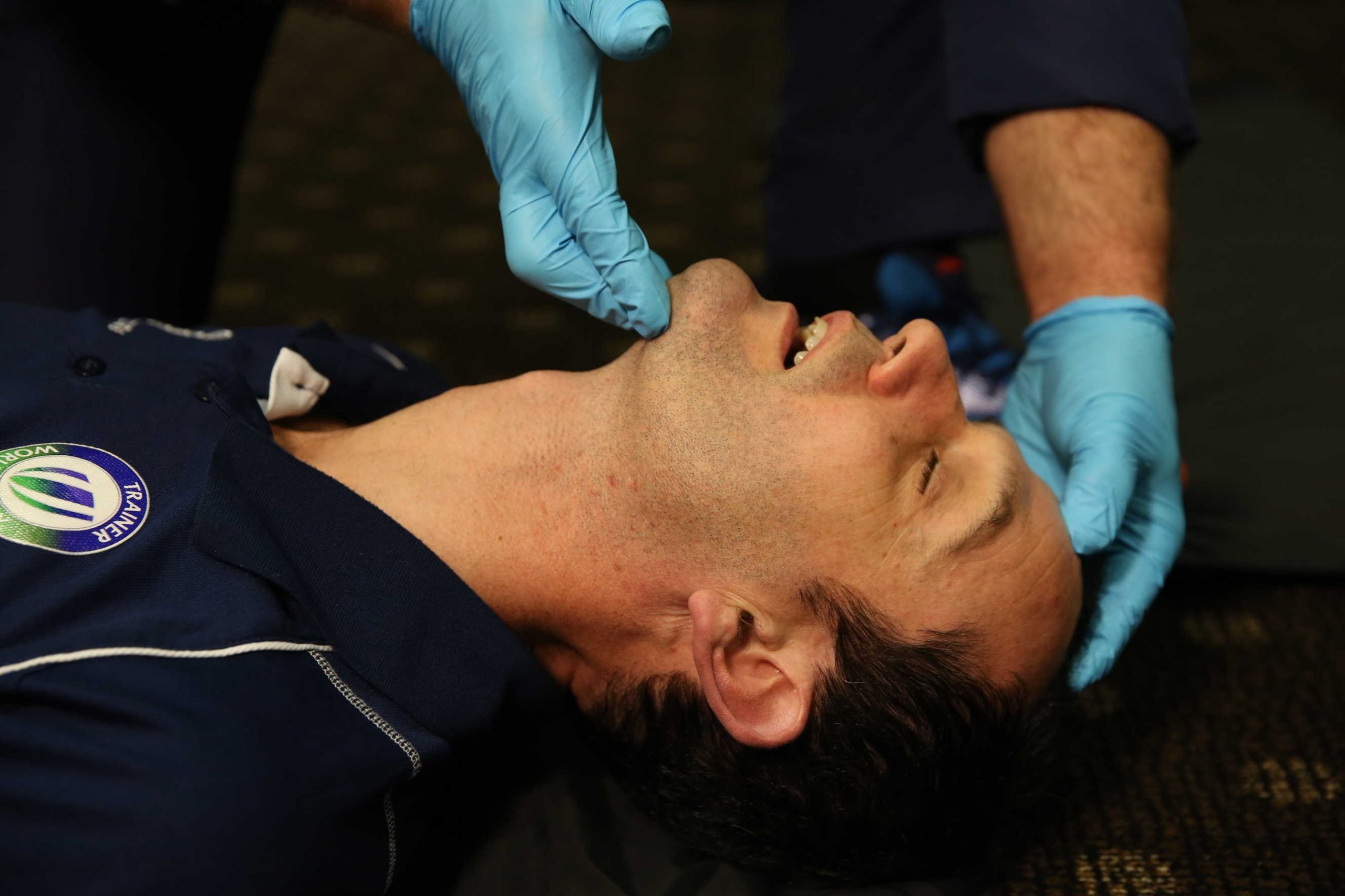
I pazienti non responsivi devono essere sottoposti all’apertura e al mantenimento manuale delle vie aeree.
I meccanismi di lesione non traumatica dovrebbero portare all’utilizzo della tecnica di inclinazione della testa e di sollevamento del mento.
Mentre i pazienti con lesioni traumatiche che possono compromettere la colonna vertebrale sono limitati alla tecnica della spinta della mandibola.
In questo modo si evita il potenziale peggioramento di una lesione spinale instabile.
Se non è possibile mantenere le vie aeree con la spinta della mandibola in un paziente con trauma spinale, è opportuno eseguire con attenzione la manovra di sollevamento del mento e mantenere manualmente l’allineamento della colonna vertebrale con la testa inclinata.
Questo è consentito perché la pervietà delle vie aeree è uno degli aspetti chiave della sopravvivenza.
STATO DELLE VIE AEREE:
L’unico indicatore assoluto dello stato delle vie aeree nei pazienti non responsivi è il movimento dell’aria.
Vedere la condensa nelle maschere per l’ossigeno, sentire il movimento dell’aria e usare i monitor della CO2 end-tidalica sono tutti buoni modi per assicurarsi che la ventilazione sia in corso.
SEGNI DI PERICOLO:
Russare, gorgogliare, soffocare e tossire sono tutti potenziali indicatori di compromissione delle vie aeree in pazienti non coscienti.
Se questi segnali si verificano, sarebbe opportuno riposizionare il paziente o prendere in considerazione interventi sulle vie aeree.
La valutazione delle vie aeree nel paziente reattivo
Il miglior segno di pervietà delle vie aeree in pazienti reattivi è la capacità di sostenere una conversazione senza alterazioni della voce o sensazione di affanno.
Tuttavia, le vie aeree di un paziente possono essere a rischio anche quando è in grado di conversare.
I corpi estranei o le sostanze presenti nella bocca possono compromettere le vie aeree in un secondo momento e devono essere rimossi.
RIMOZIONE DEI CORPI ESTERNI:
Le tecniche per rimuovere i corpi estranei o le sostanze sono il finger sweep e l’aspirazione.
Il finger sweep si usa solo quando si vede direttamente un oggetto solido, mentre l’aspirazione si usa quando si vedono o si sospettano dei liquidi.
Lo stridore è un segno comune di restringimento delle vie aeree, generalmente dovuto a un’ostruzione parziale da parte di un corpo estraneo, un gonfiore o un trauma.
È definito come un sibilo acuto durante l’inspirazione.
Frequenza respiratoria
La frequenza respiratoria è una parte fondamentale dell’indagine primaria.
Sebbene sia generalmente considerata parte della “B” dell'”ABC”, la frequenza respiratoria viene solitamente valutata contemporaneamente alle vie aeree
La normale frequenza respiratoria a riposo di un adulto è compresa tra 12 e 20 respiri al minuto (BPM).
La respirazione troppo lenta (bradipnea), troppo veloce (tachipnea) o assente (apnea) sono tutte condizioni comunemente riscontrate sul campo.
BRADIPNEA:
Una RR lenta è generalmente il risultato di una compromissione neurologica; poiché la RR è strettamente controllata dall’ipotalamo, è generalmente il segno di una condizione grave.
Quando si riscontra un RR lento, si sospetta un’overdose di farmaci, una lesione spinale, una lesione cerebrale o una condizione medica grave.
TACHIPNEA:
Un RR veloce è spesso il risultato di uno sforzo fisico.
Altre cause comuni sono la malattia e l’ostruzione delle vie aeree.
La tachipnea può portare a squilibri nello stato acido-base dell’organismo o all’esaurimento dei muscoli respiratori.
APNEA:
L’assenza di respirazione deve essere trattata con una rivalutazione delle vie aeree seguita da un rapido avvio della ventilazione meccanica, generalmente tramite maschera con valvola a sacco.
I pazienti che rantolano occasionalmente devono essere trattati come apneici fino a prova contraria.
Gestione delle vie aeree
La respirazione anormale deve essere trattata.
La definizione di “anormale” è ampia, ma è necessario ricercare i seguenti elementi:
- Aumento e diminuzione del torace
- respirazione rumorosa (gorgoglio, respiro sibilante, russamento)
- Difficoltà di respirazione (uso dei muscoli del collo/delle spalle/dell’addome, svasatura nasale o posizione a treppiede).
La gestione della respirazione anomala avviene nelle seguenti fasi:
(nella maggior parte dei casi la gestione consisterà in una rivalutazione regolare delle vie aeree e nella somministrazione di ossigeno fino al trasferimento a un livello di assistenza superiore).
- apertura delle vie aeree
- valutazione della pervietà (flusso d’aria e presenza di ostruzione)
- somministrazione di ossigeno tramite cannula nasale o maschera
- assistenza alla respirazione con una maschera BVM se il paziente non risponde o se la pelle è blu (cianotica).
Popolazioni speciali
I pazienti in età pediatrica e geriatrica hanno un fabbisogno di ossigeno diverso rispetto alla media degli adulti di mezza età.
Ciò comporta differenze nei valori normali di frequenza, profondità e qualità della respirazione.
PEDIATRICI:
I pazienti pediatrici respirano molto più velocemente degli adulti di mezza età, ma hanno un volume inferiore per ogni respiro.
L’esatta frequenza respiratoria prevista varia in modo significativo a seconda dell’età.
I neonati dovrebbero essere tra i 30 e i 50 bpm, mentre i bambini da un mese a 12 anni dovrebbero essere tra i 30 e i 20 bpm.
I pazienti pediatrici con respirazione anomala possono rapidamente scompensare e diventare pericolosamente instabili con poco preavviso.
GERIATRICI:
I pazienti geriatrici hanno in genere un maggiore bisogno di ossigeno a causa del naturale declino della funzione polmonare e della presenza comune di problemi medici sottostanti.
Ciò comporta un ampio intervallo di normalità.
I pazienti anziani sani dovrebbero avere una frequenza compresa tra 12 e 18, mentre i pazienti non sani possono arrivare a 25 ed essere considerati normali se altrimenti asintomatici.
Come i pazienti pediatrici, un paziente anziano con respirazione anomala può rapidamente scompensare anche se apparentemente stabile.
GESTIONE DELLE VIE AEREE DURANTE LA GRAVIDANZA:
La gravidanza rende più difficile la respirazione.
La maggiore pressione verso l’alto esercitata dal feto in crescita limita il movimento verso il basso del diaframma; naturalmente, la difficoltà di respirazione aumenta quanto più la donna è avanti nella gravidanza.
Nel terzo trimestre, molte donne fanno un uso maggiore dei muscoli accessori che possono causare la costocondrite.
Le posizioni supine (sdraiate o reclinate) peggiorano la difficoltà respiratoria legata alla gravidanza.
La dispnea dovuta alla gravidanza può essere alleviata anche facendo sedere la paziente o elevando la testa del letto a un angolo di 45° o superiore.
Le pazienti con gemelli o tre gemelli possono avere bisogno di ossigeno supplementare a causa della crescita significativa dell’utero.
Ciò può verificarsi già nel secondo trimestre.
Per approfondire:
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Pneumotorace indotto dall’errato inserimento di un sondino nasogastrico: un case report
Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
Pneumotorace traumatico: sintomi, diagnosi e trattamento
Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
Pneumotorace e pneumomediastino: soccorrere il paziente con barotrauma polmonare
Respiro di Kussmaul: caratteristiche e cause
Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
Soccorso vitale al traumatizzato: ecco quali procedure vanno adottate
Frattura costale multipla, volet costale e pneumotorace: uno sguardo d’insieme
Intubazione: rischi, anestesia, rianimazione, dolore alla gola
Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
La posizione di recupero nel primo soccorso funziona davvero?
Collare cervicale: monopezzo o bivalva?
Il collare cervicale nel trauma preospedaliero: quando usarlo?
Tecnica di immobilizzazione del paziente e inserimento del collare
Gestione delle vie aeree dopo un incidente stradale: uno sguardo d’insieme
Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria



