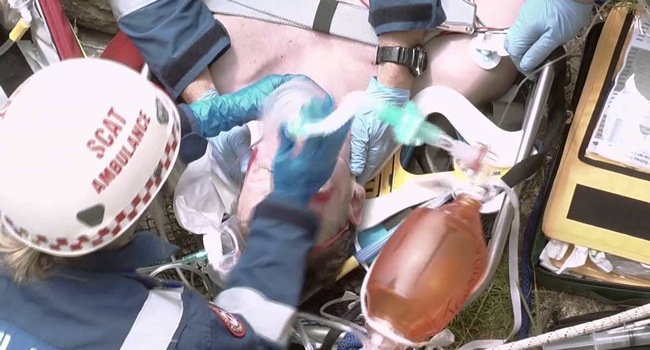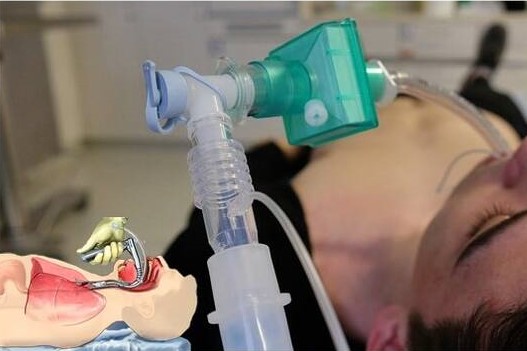
気管挿管:患者のために人工気道をいつ、どのように、そしてなぜ作成するか
気管挿管では、声帯を介して気管に柔軟なチューブを挿入し、呼吸ができない人が呼吸できるようにし、気道を胃の物質の吸入から保護します。
人工気道を必要とするほとんどの患者は、気管挿管によって管理することができます。
- Orotracheal(口から挿入されたチューブ)
- 鼻気管(鼻から挿入されたチューブ)
ほとんどの場合、気管内挿管は鼻気管挿管よりも好ましく、直接喉頭鏡検査またはビデオ喉頭鏡検査によって行われます。
気管挿管は、通常、注意深い自発呼吸の患者または経口経路を避けなければならない状況のために予約されている鼻気管挿管よりも迅速に実行できるため、無呼吸および重症患者に好まれます。
鼻血は、鼻咽頭挿管の深刻な合併症です。 気道内の血液の存在は、喉頭鏡の視界を覆い隠し、挿管を複雑にする可能性があります。
気管挿管前
気管挿管の前に、気道開存性を作成し、患者を換気および酸素化するための操作が常に示されます。
挿管の決定がなされたら、準備措置は次のとおりです。
100%酸素による換気は、健康な患者の窒素を除去し、安全な無呼吸時間を大幅に延長します(重度の心肺障害のある患者では効果が少なくなります)。
困難な喉頭鏡検査を予測するための戦略(例えば、マランパティスコア、甲状腺-メンタム距離)は、緊急時には限られた価値しかありません。
喉頭鏡検査が失敗した場合、救助者は常に代替技術(喉頭マスク、弁付きマスク換気、気道手術など)を使用する準備をする必要があります。
また読む: COVID-19患者の挿管中の気管切開:現在の臨床診療に関する調査
心停止中は、気管挿管を試みるために胸骨圧迫を中断しないでください。
圧迫が行われている間(または圧迫救助者の変更中に発生する短い一時停止中に)救助者が挿管できない場合は、別の気道確保技術を使用する必要があります。
気道から分泌物やその他の物質を取り除くために、先端が扁桃腺に達する硬い器具ですぐに吸引できるようにする必要があります。
受動的逆流を回避するために、挿管前および挿管中に前輪状軟骨圧迫(セリック操作)が以前に提案されています。
ただし、この操作は以前に考えられていたよりも効果が低く、喉頭鏡検査中の喉頭の視覚化を損なう可能性があります。
鎮静剤、筋弛緩剤、場合によっては迷走神経溶解薬などの挿管を容易にする薬は、通常、喉頭鏡検査の前に意識のある患者または半意識のある患者に投与されます。
気管挿管のためのチューブの選択と準備
ほとんどの成人は、内径が8mm以上のチューブを受け入れることができます。 これらのチューブは、小さいチューブよりも好ましいです。
- 気流への抵抗が少ない(呼吸の仕事を減らす)
- 分泌物の誤嚥を促進する
- 気管支鏡の通過を許可する
- 人工呼吸を停止するのに役立ちます
1歳以上の乳児および小児の場合、カフなしのチューブのサイズは、式(患者の年齢+ 16)/ 4を使用して計算されます。 したがって、4歳の患者は、(4 + 16)/ 4 = 5mmの気管内チューブを受け取る必要があります。
カップ状のチューブを使用する場合は、この式で提案されるチューブサイズを0.5(1チューブサイズ)小さくする必要があります。
Broselow小児緊急テープやPedi-Wheelなどの参照チャートまたはデバイスを使用すると、乳児や子供に適したサイズの喉頭鏡ブレードと気管内チューブをすばやく特定できます。
成人の場合(場合によっては子供の場合)、気管内チューブの遠位端の1〜2 cm手前でマンドレルを停止し、チューブの先端が柔らかくなるように注意しながら、硬いスタイレットをチューブに配置する必要があります。
次に、マンドレルを使用して、遠位カフの始点までチューブの形状をまっすぐにします。 この時点から、チューブはホッケースティックの形に約35°上向きに曲げられます。
この特定の形態は、チューブの配置を容易にし、チューブの通過中に救助者の声帯の視界を遮ることを回避します。
気管内チューブの遠位カフにバルーン制御用の空気を定期的に充填する必要はありません。 この手法を使用する場合は、チューブを挿入する前にすべての空気を除去するように注意する必要があります。
また読む: オーストラリアのHEMSからの迅速なシーケンス挿管に関する最新情報
気管挿管のための位置決め技術
最初の試みで挿管を成功させることが重要です。
喉頭鏡検査の繰り返し(3回以上の試行)は、有意な低酸素血症、誤嚥、および心停止の発生率がはるかに高くなります。
正しい配置に加えて、他のいくつかの一般原則が成功に不可欠です。
- 喉頭蓋を視覚化する
- 喉頭後部の構造(理想的には声帯)を視覚化します
- 気管の挿入が確実でない限り、チューブを押さないでください
喉頭鏡を左手に持ち、ブレードを口に挿入し、レバーとして使用して顎と舌を上に動かして救助者から遠ざけ、咽頭後部を視覚化します。
切歯との接触を避け、喉頭構造に高圧をかけないことが重要です。
喉頭蓋の識別は最も重要です。 喉頭蓋の識別により、オペレーターは困難な経路の目印を認識し、喉頭鏡のブレードを正しく配置することができます。
喉頭蓋は咽頭の後壁に接していて、他の粘膜に接続されているか、心停止の患者の気道を容赦なく満たす分泌物に沈んでいる可能性があります。
喉頭蓋が見つかったら、オペレーターは2つのテクニックのいずれかを使用して喉頭蓋を持ち上げることができます。
- 典型的なストレートブレードアプローチ:オペレーターは喉頭鏡ブレードの先端で喉頭蓋を拾います
- 典型的な湾曲したブレードのアプローチ:施術者は喉頭蓋を間接的に持ち上げ、ブレードをバレキュラに進めて喉頭蓋下靭帯を押すことにより、喉頭蓋を部位の線から外します。
湾曲したブレードで成功するかどうかは、バレキュラ内のブレードの先端の正しい位置と持ち上げ力の方向に依存します。
各手法を使用して喉頭蓋を持ち上げると、喉頭後部の構造(披裂軟骨、披裂軟骨間切開)、声門、声帯が表示されます。
刃先を深く挿入しすぎると、喉頭の目印が完全になくなり、暗い円形の食道穴が声門の開口部と間違われる可能性があります。
構造の識別が難しい場合は、右手を首の前で操作して(右手と左手を一緒に操作できるようにする)、喉頭のビューを最適化できます。
別のテクニックは、頭を持ち上げることを含みます(環椎後頭伸展ではなく、後頭部のレベルで持ち上げます)。これは、下顎を動かし、視線を改善します。
頸椎損傷の可能性がある患者には頭を上げることはお勧めできません。また、重度の肥満の患者(事前に傾斜路または頭を上に向ける必要があります)では困難です。
最適な視界では、声帯がはっきりと見えます。 声帯が見られない場合は、少なくとも、喉頭後部の目印を視覚化し、管の先端が喉頭間切開部と後部軟骨を通過するときに見えるようにする必要があります。
また読む: CPR中の挿管は、生存率の低下と脳の健康に関連していた
救助者は、致命的な食道挿管を避けるために喉頭の目印を明確に特定する必要があります
チューブが気管に入っているかどうかわからない場合は、チューブを挿入しないでください。
最適な視力が得られたら、右手でチューブを喉頭から気管に挿入します(オペレーターが右手で喉頭前部に圧力を加えた場合、助手はこの圧力をかけ続ける必要があります)。
チューブが簡単に通過できない場合は、チューブを時計回りに90度回転させると、前気管リングを通過しやすくなります。
喉頭鏡を取り外す前に、オペレーターはチューブが声帯の間を通過することを確認する必要があります。
適切なチューブの深さは、通常、成人では21〜23 cm、小児では気管内チューブの3倍のサイズです(12mmの気管内チューブの場合は4.0cm、16.5mmの気管内チューブの場合は5.5cm)。
成人では、不注意に前進した場合、通常、チューブは右主気管支に移動します。
気管挿管のための代替装置
喉頭鏡検査が失敗した場合の挿管、または挿管への最初のアプローチとして、さまざまなデバイスと技術がますます使用されています。
これらのデバイスには次のものが含まれます
- ビデオ喉頭鏡
- 鏡付き喉頭鏡
- 気管挿管を可能にする内腔を備えた喉頭マスク
- ファイバースコープと光学チャック
- チューブ交換器
各デバイスには独自の特性があります。 標準的な喉頭鏡挿管技術の経験がある救助者は、最初に慣れることなく、これらのデバイスのXNUMXつを(特にクラーレの使用後に)使用できると思い込まないでください。
ビデオ喉頭鏡およびミラー付き喉頭鏡により、オペレーターは舌の湾曲を見回すことができ、一般的に優れた喉頭の視覚化を提供します。
ただし、チューブは舌をバイパスするためにはるかに大きな曲率角を必要とするため、操作や挿入がより困難になる可能性があります。
一部の喉頭マスクには、気管内挿管を可能にする通路があります。
気管内チューブを喉頭マスクに通すには、救助者はマスクを喉頭脂肪の上に最適に配置する方法を知る必要があります。 気管内チューブを通過させるのに機械的な問題がある場合があります。
柔軟なファイバースコープと光学チャックは取り扱いが非常に簡単で、解剖学的異常のある患者に使用できます。
ただし、光ファイバービジョンで喉頭の目印を認識するためのトレーニングが必要です
ビデオ喉頭鏡やミラー喉頭鏡と比較して、ファイバースコープは取り扱いが難しく、血液や分泌物が存在する場合に問題が発生しやすくなります。 さらに、それらは組織を分離および分割するのではなく、代わりに透過チャネルを介して移動する必要があります。
チューブ交換器(一般にガム弾性ブギと呼ばれる)は、喉頭の視覚化が最適でない場合に使用できるセミリジッドスタイレットです(たとえば、喉頭蓋は見えるが喉頭開口部は見えない)。
このような場合、イントロデューサーは喉頭蓋の下面に沿って通過します。 この時点から、気管に挿入される可能性があります。
気管への侵入は、先端が気管リング上をスライドするときに知覚される触覚フィードバックによって示唆されます。
次に、気管内チューブをチューブ交換器を介して気管に挿入します。
チューブをイントロデューサーまたは気管支鏡に通すと、先端が右の毛細血管のひだで終わることがあります。 チューブを反時計回りに90°回転させると、チップが解放され、自由に続行できるようになります。
挿入後
マンドレルを取り外し、10mLシリンジを使用してカフを空気で膨らませます。 真空計を使用して、カフ圧が30cm-H2O未満であることを確認します。 正しいサイズの気管内チューブは、正しい圧力を加えるために10mL未満の空気を必要とする場合があります。
カフを膨らませた後、次のようなさまざまな方法を使用してチューブの配置を確認する必要があります。
- 検査と聴診
- 二酸化炭素検出
- 食道挿管検出装置
- 時折、胸部X線
チューブが正しく配置されている場合、手動換気により、上腹部にゴロゴロと音を立てることなく、対称的な胸部拡張、両方の肺に良好な小胞雑音が生じるはずです。
呼気には二酸化炭素が含まれている必要がありますが、胃の空気には含まれていません。 比色分析による呼気終末二酸化炭素装置またはカプノグラフ波による二酸化炭素の検出は、気管の配置を確認します。
ただし、長期の心停止中(つまり、代謝活動がほとんどまたはまったくない場合)、正しいチューブ配置を行っても二酸化炭素を検出できない場合があります。 このような場合、食道挿管検出器を使用することができます。
これらのデバイスは、膨張式バルブまたは大きな注射器を使用して、気管内チューブに負圧を加えます。
柔軟な食道が協調し、空気の流れがデバイスにほとんどまたはまったく流れません。 対照的に、硬い気管は協力せず、結果として生じる気流は気管の配置を確認します。
心停止がない場合、チューブの配置も通常胸部X線で確認されます。
正しい位置が確認されたら、市販のデバイスまたは粘着テープでチューブを固定する必要があります。
アダプターは、気管内チューブを換気フラスコ、加湿と酸素を提供するTチューブ、または人工呼吸器に接続します。
気管内チューブは、特に無秩序な蘇生状況で動く可能性があるため、チューブの位置を頻繁に再確認する必要があります
左側に呼吸音がない場合は、高血圧性気胸よりも右側の主気管支への挿管の可能性がはるかに高くなりますが、両方を考慮する必要があります。
経鼻気管挿管
患者が自発呼吸している場合、喉頭鏡検査を困難にする重度の口腔または頸部の変形(病変、浮腫、運動の制限など)がある場合など、特定の緊急事態で鼻気管挿管を使用できます。
鼻気管挿管は、顔面中央部または頭蓋底骨折が既知または疑われる患者には絶対に禁忌です。
歴史的に、経鼻挿管は、治療薬が利用できないか禁止されている場合(たとえば、院外の設定、一部の救急科)、および頻呼吸、過呼吸、および強制座位の患者(たとえば、心不全の患者)にも使用されてきました。チューブを徐々に気道に進めることができます。
ただし、非侵襲的換気手段(XNUMXレベルの気道陽圧など)の利用可能性、挿管薬の使用に関する利用可能性とトレーニングの改善、および新しい気道デバイスにより、経鼻挿管の使用が大幅に減少しました。
追加の考慮事項には、副鼻腔炎(3日後も一定)を含む鼻挿管に関連する問題、および気管支鏡検査を可能にするのに十分なサイズのチューブ(例:8mm以上)が鼻に挿入されることはめったにないという事実が含まれます。
経鼻気管挿管を行う場合は、出血を防ぎ、保護反射を弱めるために、血管収縮薬(例、フェニレフリン)と局所麻酔薬(例、ベンゾカイン、リドカイン)を鼻粘膜と喉頭に塗布する必要があります。
一部の患者はまた、鎮静剤、アヘン剤、または解離性EV薬を必要とする場合があります。
鼻粘膜が準備された後、選択された鼻腔の適切な開通性を確保し、咽頭および喉頭への局所薬のための導管を作成するために、柔らかい鼻咽頭カニューレを挿入する必要があります。
鼻咽頭カニューレは、単純なゲルまたは麻酔薬が豊富なゲル(リドカインなど)を使用して配置できます。
咽頭粘膜が薬物スプレーを受けた後、鼻咽頭カニューレが取り外されます。
次に、鼻気管チューブを約14 cmの深さ(ほとんどの成人では喉頭の乳突洞口のすぐ上)に挿入します。 この時点で、気流は聴診的であるはずです。 患者が声帯を開いて吸入すると、チューブはすぐに気管に押し込まれます。
最初に失敗した挿入の試みは、しばしば患者に咳を引き起こします。
オペレーターはこのイベントを予測する必要があります。これにより、開いた声門にチューブを通過させるXNUMX回目の機会が与えられます。
調整可能な先端を備えたより柔軟な気管内チューブは、成功の可能性を高めます。
一部の救助者は、出血のリスクを減らし、挿入を容易にするために、チューブを温水に入れることによってチューブを柔らかくします。
チューブが喉頭上および気管内の正しい位置にあるときに気流の音を強調するために、小さな市販のホイッスルをチューブの近位コネクタに取り付けることもできます。
気管挿管の合併症
合併症には
- 直接的な外傷
- 食道挿管
- 気管のびらんまたは狭窄
喉頭鏡検査は、唇、歯、舌、声門上および声門下の領域に損傷を与える可能性があります。
食道へのチューブの配置は、認識されない場合、換気の失敗を引き起こし、死または低酸素傷害を引き起こす可能性があります。
チューブを介して食道にガス注入すると、逆流が発生し、吸入につながる可能性があり、バルブバルーンとマスクによるその後の換気が損なわれ、その後の挿管の試みで視界が不明瞭になる可能性があります。
経喉頭管は声帯にある程度の損傷を与えます。 潰瘍、虚血、声帯麻痺が長引くことがあります。
声門下狭窄は遅く発生する可能性があります(通常は3〜4週間後)。
気管の侵食はまれです。 これは通常、カフの圧力が高すぎることが原因です。
まれに、主要な血管(例:匿名の動脈)、瘻孔(特に気管食道)および気管狭窄からの出血が発生します。
適切なサイズのチューブを備えた大容量の低圧ヘッドホンを使用し、8 cm未満を維持しながらカフ圧を頻繁に測定する(30時間ごと)-H2Oは虚血性敗血症のリスクを軽減しますが、ショック状態の患者は心拍出量が低くなります心拍出量または敗血症は特に影響を受けやすいままです。
また、
オーストラリアのビクトリアでの集中治療飛行救急医療による迅速なシーケンス挿管