Aritmieën, wanneer het hart 'stottert': extrasystolen
Extrasystolen zijn een veel voorkomende vorm van aritmie en over het algemeen niet gevaarlijk: slechts bij een klein percentage van de hartpatiënten kunnen extrasystolen voor verrassingen zorgen
Extrasystolen, wanneer het hart 'stottert'
De indruk is dat het hart 'kabbelt', waardoor een onaangenaam gevoel ontstaat dat een hoestbui afdwingt met de bedoeling de belangrijkste spier in ons lichaam weer in het ritme te brengen.
Dit zijn de zogenaamde extrasystolen, een veel voorkomende en over het algemeen niet-bedreigende vorm van aritmie: slechts bij een klein percentage van de hartpatiënten kunnen extrasystolen voor verrassingen zorgen.
Het belangrijkste is daarom om te begrijpen of deze afwijking van het hartritme optreedt in een hart- of in een hartziektecontext en dienovereenkomstig te handelen.
Wat is een extrasystole?
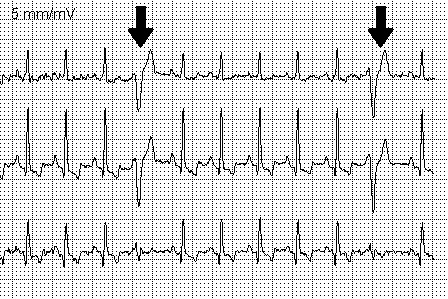
Het is een "voortijdige" hartslag, die de normale en volledige vulling van het hart tussen de ene slag en de volgende onderbreekt, waardoor een bijna onmerkbare pulsatie ontstaat, vaak beschreven als een "sprong in het hart", gevolgd door een sterkere pols (een "klap" in het midden van de borst), het effect van het "resetten" van de normale hartslag.
Deze reeks (“afgebroken” hartslag/sterke polsslag) kan meerdere keren per dag voorkomen en onopgemerkt of nauwelijks merkbaar zijn, maar kan vaak onaangenaam zijn.
Zijn extrasystolen gevaarlijk voor de gezondheid van het hart?
Als de hartspier 'gezond' is, zowel vanuit 'structureel' oogpunt als wat betreft de elektrische eigenschappen van de celmembranen, is het onwaarschijnlijk dat extrasystolen ernstige problemen zullen veroorzaken voor de patiënt.
Integendeel, in de aanwezigheid van hartaandoeningen kunnen zowel supraventriculaire extrasystolen (afkomstig uit de boezems en daarom als 'onschuldig' beschouwd) als ventriculaire extrasystolen (afkomstig uit de ventrikels en daarom meer gevreesd) 'triggers' worden, dwz initiatoren van complexere aritmieën.
Zoals de meer langdurige tachycardieën en het 'beruchte' atriumfibrilleren, wat betreft supraventriculaire extrasystolen.
Of ventriculaire tachycardie of de gevreesde ventriculaire fibrillatie in het geval van ventriculaire extrasystolen.
Deze laatste hebben echter nog een bijzonderheid.
Wat is het?
Het 'totale aantal' ventriculaire extrasystolen in 24 uur wordt niet beschouwd als de belangrijkste factor bij het beoordelen van de ernst ervan.
Wanneer ze echter 20-30% van de totale dagelijkse slagen uitmaken (dwz er zijn minstens 15,000 tot 20,000 ventriculaire extrasystolen per dag), kan er een geleidelijke verslechtering van de "pompfunctie" van het hart optreden, zodat zelfs een gezonde patiënt kan de drempel van hartfalen bereiken.
Hoe worden extrasystolen gediagnosticeerd en hun risico beoordeeld?
Het diagnostisch proces omvat een cardiologisch onderzoek met een elektrocardiogram (ECG).
Een zorgvuldige familiegeschiedenis (hartziekte of plotseling overlijden in de familie) en persoonlijke geschiedenis zijn erg belangrijk.
Extrasystolen worden namelijk vaak gefaciliteerd door onjuist gedrag (overmatig gebruik van stimulerende middelen, zoals thee, koffie, alcohol, chocolade, maar ook een sedentaire levensstijl, overgewicht, gastro-oesofageale reflux, slaapapneu, etc.).
Een belangrijk element van de medische geschiedenis van het individu is 'syncope', dwz episodes van flauwvallen, vooral als er geen duidelijke oorzaak is.
Bij het ontbreken van een diagnose van hartziekte – zoals in de meeste gevallen het geval is – kan de patiënt gerustgesteld en ontslagen worden met gedragsadviezen (bv. minder gebruik van stimulerende middelen, enz.).
Zo niet, dan wordt er verder onderzoek gedaan.
Welke?
De meest gebruikte en bekende test is het dynamische Holter ECG (“Holter ECG”), dat wil zeggen het opnemen van het elektrocardiogram gedurende 24 uur.
Deze test documenteert het aantal extrasystolen op een dag en vergelijkt dit met het totale aantal hartslagen.
Daarnaast wordt beoordeeld of extrasystolen de overhand hebben tijdens waken of slapen, tijdens lichamelijke activiteit of rust; of ze één voor één voorkomen (geïsoleerd) of in reeksen van twee, drie of meer tellen (repetitief); of ze met regelmatige tussenpozen voorkomen (bigeminisme, trigeminisme) of niet.
Een andere belangrijke factor is hun vroegheid, dwz de tijdelijke relatie tussen de extrasystole en de vorige slag (die vaak op de een of andere manier aan de oorsprong ligt van de extrasystole zelf).
Ten slotte stelt het Holter-ECG ons in staat om eventuele veranderingen in het uiterlijk van bepaalde componenten van het elektrocardiogram (bijvoorbeeld T-golven of het QT-interval) te beoordelen, die kunnen worden gecorreleerd met een onderliggende hartaandoening en geëvalueerd op mogelijke gevolgen.
Om al deze informatie vast te leggen, is het noodzakelijk dat het Holter-ECG een “volledige” elektrocardiografische opname levert, dwz “12-afleidingen”, zoals die van de normale ECG-tracering.
Is het Holter-ECG voldoende om een volledig diagnostisch beeld van extrasystolen te geven?
Het Holter-ECG geeft een puur elektrische beoordeling van het extrasystole-fenomeen.
Voor een morfologische en functionele beoordeling van het hart is het noodzakelijk om andere onderzoeken te gebruiken, meestal poliklinisch en niet-invasief.
Allereerst geeft het kleuren-Doppler-echocardiogram veel informatie.
In geselecteerde gevallen is nu ook Cardiac Magnetic Resonance Imaging beschikbaar, dat aanvullende informatie geeft aan die van het echocardiogram.
De fietsergometer-stresstest daarentegen is de eenvoudigste 'stresstest' om het gedrag van extrasystolen tijdens inspanning, onder gecontroleerde en veilige omstandigheden, te beoordelen.
Invasieve onderzoeken kunnen soms ook nodig zijn: bijvoorbeeld coronarografie, die nuttig is bij de hypothese van een ischemische oorsprong van aritmieën, en elektrofysiologische studies, die de kwetsbaarheid van hartweefsel voor complexere aritmieën beoordelen (die - zoals we al zeiden - de dezelfde extrasystolen zouden kunnen triggeren) en stellen ons in staat om de oorsprong van extrasystolen met uiterste precisie te 'in kaart brengen', dankzij leidingen die in de hartholten worden ingebracht.
Deze invasieve onderzoeken vereisen een kort verblijf in het ziekenhuis en patiënten moeten altijd goed geïnformeerd zijn over de mogelijke risico's en de risico-batenverhouding van dergelijke tests.
Beperkt de behandeling van extrasystolen zich dan tot een verandering van levensstijl?
Dit is vaak het geval, vooral als er geen hartziekte is.
Als de symptomen het normale verloop van de dagelijkse activiteiten echter belemmeren, kan een medicamenteuze behandeling worden gestart die gericht is op het verminderen van extrasystolen.
De meest voorgeschreven medicijnen zijn bètablokkers of bepaalde calciumantagonisten.
In geselecteerde gevallen worden echte anti-aritmica gebruikt, die een complexer werkingsmechanisme hebben en de exclusieve verantwoordelijkheid van specialisten zijn.
In het geval van patiënten met een hartaandoening?
Bij patiënten met een hartaandoening valt de behandeling van extrasystolen samen met en vormt ze vaak een aanvulling op de behandeling van de onderliggende pathologie.
Voor sommige patiënten, of ze nu een hartaandoening hebben of niet, die zeer symptomatisch zijn, kan eindelijk een poging tot ablatie van de extrasystolen worden voorgesteld: dit is een invasieve therapie, die een aanvulling vormt op de elektrofysiologische studie, gericht op het terugwinnen van het weefselgebied waaruit de extrasystolen ontstaan, door middel van cauterisatie die hun activiteit uitschakelt.
Voor patiënten met een ernstige hartziekte en een slechte prognose kan de implantatie van een Automatic Cardiac defibrillator (AICD) moet nog steeds worden overwogen, omdat er geen garantie is dat medicamenteuze therapie extrasystolen volledig zal doven en daarmee het risico op ernstigere, zelfs dodelijke, aritmieën.
Waarom wordt aangenomen dat extrasystolen veroorzaakt kunnen worden door gastro-oesofageale reflux?
Een duidelijke oorzaak-en-gevolg relatie tussen extrasystolen en gastro-oesofageale reflux is nooit volledig bewezen, maar het is algemeen bekend dat moeilijke spijsvertering en gastro-oesofageale reflux triggers kunnen zijn van extrasystolen.
In het bijzonder in het geval van supraventriculaire extrasystolen is de hypothese geopperd dat de anatomische contiguïteit tussen de slokdarm en het linker hartatrium irritatie van het slokdarmslijmvlies, als gevolg van zure terugvloeiing van de maag, naar het hart kan overbrengen, waardoor extrasystole wordt bevorderd.
Dus, is een antacidum genoeg?
Soms... Maar je moet nooit een overhaaste diagnose stellen.
Zelfs 'onschuldige' supraventriculaire extrasystolen kunnen een teken zijn van een niet goed gecontroleerde arteriële hypertensie, of van een initiële pathologie van de hartkleppen.
Daarom moet de cardioloog uiterst voorzichtig en nauwgezet zijn, ook al weet hij of zij dat extrasystolen in de overgrote meerderheid van de gevallen een goedaardig symptoom zijn en blijven, zonder noemenswaardige gevolgen.
Lees ook:
Hartfalen: oorzaken, symptomen, tests voor diagnose en behandeling
Hartpatiënten en hitte: cardioloogadvies voor een veilige zomer
Stille hartaanval: wat is een stil myocardinfarct en wat houdt het in?



