Elektrocardiogram: eerste procedures, plaatsing van ECG-elektroden en enkele tips
Als het de eerste keer is dat de patiënt een elektrocardiogram (ECG) maakt, moet de hulpverlener, arts of verpleegkundige de patiënt uitleggen - in woorden die passen bij zijn/haar begripsniveau - de stappen en het nut van het elektrocardiogram
Voordat u doorgaat met het elektrocardiogram, moet u dit controleren
- of er een hartaandoening is;
- welke medicijnen de patiënt gebruikt;
- eventuele allergieën voor de materialen die voor de test zijn gebruikt (bijv. de gel die wordt gebruikt om de geleiding van elektrische signalen te vergemakkelijken);
- de aanwezigheid van elektronische apparaten die de tracering kunnen veranderen (zoals een pacemaker) of metalen voorwerpen (zoals kettingen en armbanden);
- de mogelijke noodzaak van een trichotomie (als de patiënt te veel haar heeft waardoor de elektroden niet kunnen hechten);
- de vitale parameters van de patiënt, met name bloeddruk en hartslag.
De patiënt wordt gevraagd
- om hun borst, enkels en polsen bloot te leggen en indien mogelijk de rugligging (buik omhoog) op de bank aan te nemen;
- ontspannen en een paar minuten niet praten.
In het half uur voorafgaand aan de test had de patiënt niet moeten roken en geen koffie of alcohol moeten drinken.
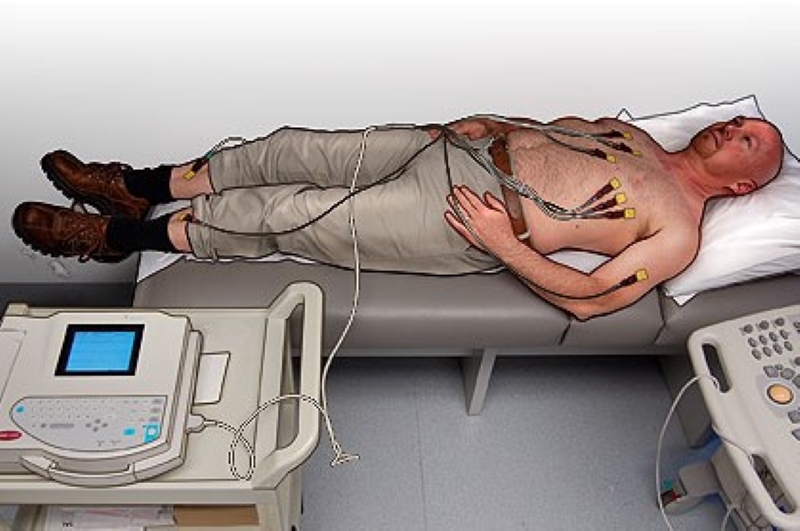
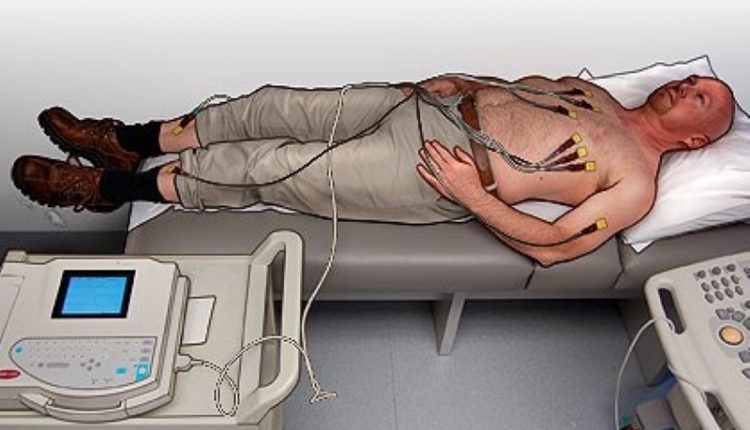
Positionering van de zes elektroden
Om de zes precordiale afleidingen te positioneren:
- Identificeer waar de V1-elektrode moet worden geplaatst (rood): plaats deze links van de patiënt; gebruik de suprasternale fossa (kuiltje waar de sleutelbeenderen samenkomen, te zien aan de bovenkant van het borstbeen) als referentie, plaats de duim van de linkerhand erover. Zoek naar de eerste intercostale ruimte met de wijsvinger (uitrekkend naar rechts en iets lager dan de duim), vanaf hier zal het automatisch zijn om de tweede ruimte te vinden met de middelvinger, de derde met de ringvinger en ten slotte met de pink vind je de 4e rechter parasternale intercostale ruimte: daar komt V1 te liggen.
- V2 (geel): net links van V1, aan de andere kant van het borstbeen, vindt u de 4e linker parasternale intercostale ruimte, daar moet u V2 plaatsen. Belangrijk: het borstbeen is gemiddeld niet meer dan 4 centimeter breed, dus V1 en V2 mogen niet verder uit elkaar staan dan dit.
- Positie V3 (groen) en V4 (bruin): eerste positie V4, lokaliseer het linker sleutelbeen en fixeer een punt halverwege het bot. Waardeer vervolgens met de ribbenreferentie van V2 de 5e intercostale ruimte met de vingertechniek. Zoek nu het punt waar u V4 plaatst op de kruising van een lijn die vanaf het midden van het sleutelbeen naar beneden loopt en uiteindelijk de 5e intercostale ruimte bereikt. Daar plaats je de V4 elektrode. V3 moet worden geplaatst op het punt halverwege tussen de lijn tussen V2 en V4, ongeacht waar dit punt zich bevindt, zelfs als er borsten aanwezig zijn bij vrouwen (verhindert de detectie van het elektrocardiale signaal niet).
- Positie V5 (zwart): zoek de voorste axillaire lijn, min of meer waar de okselinkeping begint, en zoek langs deze lijn de 5e intercostale ruimte: daar positie V5.
- Positie V6 (paars): zoek de middelste oksellijn (ongeveer waar de okselholte begint) en zoek langs deze lijn de 5e intercostale ruimte: daar positie V6. Houd er rekening mee dat V5 en V6 iets stijgen ten opzichte van V4, omdat de ribben naar boven concaaf zijn.
Elektrocardiogram, positionering van de vier perifere afleidingen
Houd rekening met de kleurcode om de vier perifere kabels te plaatsen:
- Rood: rechterarm
- Zwart: rechterbeen
- Groen: linkerbeen
- Geel: linkerarm
Laatste controles
Deze worden uitgevoerd voordat de elektroden worden losgekoppeld of, als er een monitor is, voordat er wordt afgedrukt:
- aanwezigheid (en nauwkeurigheid) van datum en naam;
- verificatie van het kalibratiesignaal en afdruksnelheid;
- kwaliteit van het spoor:
- aanwezigheid van alle leads;
- stabiliteit van isoelektrische lijn;
- afwezigheid van artefacten van trillingen en wisselstroom;
- zoeken naar indicaties van onjuiste elektrodeplaatsing.
Als de ECG-elektroden correct zijn geplaatst, zou het spoor van een gezonde patiënt een vergelijkbaar resultaat moeten hebben:
- Controleer op niet-fysiologische elektrocardiografische veranderingen en zo niet, verander dan de positie van de elektroden of breng het spoor onder de aandacht van de arts voor evaluatie en diagnose.
Complicaties
Huidverschijnselen (bijv. roodheid of jeuk van de huid) kunnen soms optreden na langdurig gebruik van de elektroden vanwege de inwerktijd of de gevoeligheid van de huid.
Advies
Houd de volgende tips en informatie in gedachten
- water is de beste geleider van de elektrische impuls, dus om een goed ECG te krijgen, mag u geen alcoholische ontsmettingsmiddelen gebruiken. Het zal er slechter uitzien. Als je kousen of panty's hebt, maak het gaas dan behoorlijk nat (ze zouden moeten druipen) en dit zal de elektriciteit helpen geleiden;
- een factor die de opname verbetert, is de plaatsing van elektroden op botvlakken, die beter geleiden dan vet. Kies daarom bij randapparatuur altijd het scheenbeen en de achterkant van de pols;
- de juiste positionering van de elektroden, omdat de detectie van levensreddende elektrocardiografische afwijkingen hiervan afhangt. Slechte plaatsing van de elektroden kan de resultaten van een ECG sterk beïnvloeden.
Elektrocardiogram bij een patiënt met een geamputeerde ledemaat
Bij patiënten bij wie een of meer ledematen zijn geamputeerd, kan de elektrode op elk punt op de stomp van het ledemaat of aan de wortel van het ledemaat worden aangebracht.
Elk ledemaat wordt in feite beschouwd, vanuit elektrisch oogpunt, als een segment met lage weerstand, zodat het elektrische potentiaal op alle punten in wezen hetzelfde is.
Zo'n complex onderwerp kan natuurlijk niet in één artikel worden uitgewerkt: meer details volgen.
Lees ook
Emergency Live nog meer ... Live: download de nieuwe gratis app van uw krant voor IOS en Android
Het uitvoeren van het cardiovasculaire objectieve onderzoek: de gids
Wat is het elektrocardiogram (ECG)?
ECG: golfvormanalyse in het elektrocardiogram
Wat is een ECG en wanneer moet u een elektrocardiogram maken?
ST-elevatie myocardinfarct: wat is een STEMI?
ECG eerste principes uit handgeschreven instructievideo
ECG-criteria, 3 eenvoudige regels van Ken Grauer - ECG herken VT
ECG van de patiënt: hoe een elektrocardiogram op een eenvoudige manier te lezen?
ECG: wat P-, T-, U-golven, het QRS-complex en het ST-segment aangeven
Elektrocardiogram (ECG): waar het voor is, wanneer het nodig is
Stress-elektrocardiogram (ECG): een overzicht van de test
Wat is het dynamische elektrocardiogram-ECG volgens Holter?
Volledig dynamisch elektrocardiogram volgens Holter: wat is het?
Hartritmeherstelprocedures: elektrische cardioversie
Cardiale holter, de kenmerken van het 24-uurs elektrocardiogram
Perifere arteriopathie: symptomen en diagnose
Endocavitair elektrofysiologisch onderzoek: waaruit bestaat dit onderzoek?
Hartkatheterisatie, wat is dit onderzoek?
Echo Doppler: wat het is en waarvoor het dient
Transoesofageaal echocardiogram: waar bestaat het uit?
Pediatrisch echocardiogram: definitie en gebruik
Hartziekten en alarmbellen: angina pectoris
Vervalsingen die ons na aan het hart liggen: hartaandoeningen en valse mythen
Slaapapneu en hart- en vaatziekten: correlatie tussen slaap en hart
Myocardiopathie: wat is het en hoe te behandelen?
Veneuze trombose: van symptomen tot nieuwe medicijnen
Cyanogene aangeboren hartziekte: transpositie van de grote slagaders
Gevolgen van borsttrauma: focus op hartkneuzing
Hartruis: wat is het en wat zijn de symptomen?
Branch Block: de oorzaken en gevolgen waarmee rekening moet worden gehouden
Cardiopulmonale reanimatiemanoeuvres: beheer van de LUCAS-thoraxcompressor
Supraventriculaire tachycardie: definitie, diagnose, behandeling en prognose
Myocardinfarct: oorzaken, symptomen, diagnose en behandeling
Aorta-insufficiëntie: oorzaken, symptomen, diagnose en behandeling van aorta-insufficiëntie
Aangeboren hartziekte: wat is aorta bicuspidia?
Boezemfibrilleren: definitie, oorzaken, symptomen, diagnose en behandeling
Atriale flutter: definitie, oorzaken, symptomen, diagnose en behandeling
Wat is echocolordoppler van de supra-aortastammen (halsslagaders)?
Wat is de looprecorder? Thuistelemetrie ontdekken