Wat is en hoe lees je de allergiepleistertest?
De pleistertest is het fundamentele onderzoek voor de diagnose van allergische contactdermatitis, een pathologische aandoening van de huid met verschijnselen die vergelijkbaar zijn met andere vormen van eczeem, zowel irriterend als atopisch.
De eerste stap om deze dermatitis op de meest correcte en effectieve manier te behandelen, is om hun echte oorsprong te ontdekken dankzij de patch-test, die irritatieve dermatitis onderscheidt van allergische contactdermatitis.
Wat is de patchtest?
De patch-test is een zogenaamde in vivo diagnostische test, geïndiceerd om de oorzaak te achterhalen in geval van:
- vermoedelijke contactallergie (CAC);
- huidziekten die een secundaire allergie kunnen vertonen;
- bepaalde vormen van bijwerkingen (ADR's).
Jozef Jadassohn (hoogleraar dermatologie aan de Universiteit van Wroclaw, nu Wroclaw, Polen) is de vader van de patch-test
Met zijn ontdekking in 1895 erkende hij de mogelijkheid van eczemateuze reacties die optreden bij sommige (overgevoelige) patiënten wanneer chemicaliën op hun huid werden aangebracht.
Bruno Bloch (hoogleraar aan de universiteiten van Bazel en Zürich) zette het klinische en experimentele werk van Jadassohn voort en breidde het uit.
Tegenwoordig zijn patchtests of epicutane tests een nationaal en internationaal gestandaardiseerde methode en vereisen specifieke expertise bij het lezen van de resultaten.
Ze hebben waarde op medisch-juridisch gebied en voor de erkenning van beroepsziekten'.
Hoe de patch-test werkt
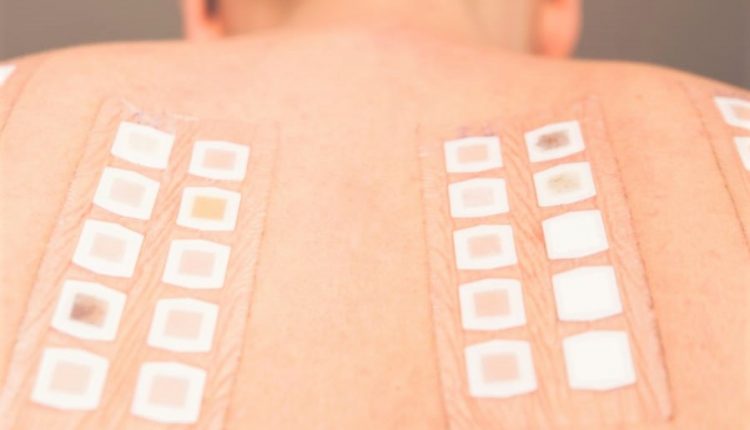
De test wordt uitgevoerd door verdachte stoffen (haptens) op de rug van de persoon aan te brengen, op de juiste manier te vervoeren (in vaseline, water, ethanol, enz.), In bepaalde concentraties klaar te maken en in cellen te plaatsen die met pleisters zijn vastgezet.
De pleisters worden over het algemeen 48 uur bewaard voordat ze worden verwijderd en er wordt gemeten', zegt de dermatoloog.
Patch-testresultaten lezen
De gouden standaard voor uitlezingen is 48 en 96 uur, maar verwijderen kan ook op 72 uur, een uur wachten op de meting.
Sommige haptens kunnen een bijzonder vertraagde respons geven (acrylaten, neomycine, lanoline, nikkel...) en daarom kan een verdere meting na 7 dagen nodig zijn.
Nadat de pleisters zijn verwijderd, beoordeelt de dermatoloog het optreden van erytheem, oedeem (zwelling) en blaarvorming om positieve reacties te definiëren en hun gradiënt vast te stellen, van +, wat twijfelachtige reacties zijn, tot +++, positieve reacties.
Er is een zekere ervaring vereist om echt positieve reacties te onderscheiden van vals positieve reacties (bijv. erythemateuze, pustuleuze, enz.) en reacties van irriterende aard.
Haptens of verdachte stoffen onderzocht door middel van patchtests
De belangrijkste haptenen (verdachte stoffen) die moeten worden getest, worden vastgesteld door wetenschappelijke verenigingen en worden vervolgens voortdurend bijgewerkt.
Momenteel is het mogelijk om de standaard Europese serie uit te voeren die is vastgesteld door de Europese Vereniging voor Contactdermatitis (ESCD).
Er zijn ook een aantal integratieve series die kunnen worden gebruikt als een diepgaande diagnostische test en in het geval van precieze klinische vermoedens.
Wat de patch-test diagnosticeert: DAC en DIC
De patch-test is, zoals eerder vermeld, het diagnostische hulpmiddel voor het onderzoeken van met name allergische contactdermatitis (ACD), die dankzij deze test kan worden onderscheiden van irritatieve contactdermatitis (ICD).
Allergische contact dermatitis
Allergische contactdermatitis (ACD) is een veel voorkomende inflammatoire dermatitis in zowel niet-beroepsmatige als beroepsmatige omgevingen.
Het is goed voor ongeveer 90% van alle dermatosen die worden gedefinieerd als 'beroepsmatig' (dwz gerelateerd aan het beroep).
Deze pathologie komt voort uit een allergische (immuun-gemedieerde) reactie op chemische of biologische sensibilisatoren.
In het geval van allergische contactdermatitis is de immuunrespons op sensibiliserende stoffen vertraagd of celgemedieerd en wordt bepaald door eerdere blootstelling van het immuunsysteem aan het allergeen.
Wanneer de persoon opnieuw in contact komt met de stof waarvoor hij of zij gevoelig is geworden, worden de cellen, voorheen gesensibiliseerde T-lymfocyten, geactiveerd, maken mediatoren (cytokines) vrij en rekruteren ontstekingscellen, wat de typische symptomen van allergische contactdermatitis veroorzaakt.
Symptomen van allergische contactdermatitis
Over het algemeen manifesteert de aandoening zich als puntvormige blaasjes met een sereuze inhoud op de gebieden 'in contact' met de verantwoordelijke stof, maar heeft de neiging zich nog verder te verspreiden.
De plaatsen die het meest worden blootgesteld aan sensibiliserende stoffen zijn de handen, het gezicht, nek, oksels en voeten.
Het belangrijkste symptoom is jeuk, maar in ernstige gevallen kan er pijn en zelfs functionele impotentie zijn.
Het is een slopende aandoening, vooral wanneer de handen aangetast zijn, wat resulteert in rhagades en pijn die het uitvoeren van handmatige en huishoudelijke taken verhinderen.
Bij acuut eczeem kunnen blaasjes met een sereuze inhoud scheuren en exsuderen.
Bij chronisch eczeem, lichenificatie, dwz verdikking van de epidermis, die hard en droog wordt, en kloven overheersen.
Als de oorzaak niet wordt geïdentificeerd en er geen gerichte behandeling wordt gegeven, kan allergische contactdermatitis terugkeren, chronisch worden en tot complicaties leiden (bijv. infectieus).
Irriterende contactdermatitis (ICD)
Allergische contactdermatitis moet worden onderscheiden van vormen van zuiver irriterende oorsprong, die even ernstige beelden van inflammatoire huidreacties kunnen geven, maar die het gevolg zijn van directe beschadiging van irriterende stoffen aan de huidbarrière.
De reactie is in dit geval niet immuungemedieerd (daarom zijn de patchtests negatief) en beperkt zich tot de contactplaats.
Irriterende contactdermatitis (ICD) komt vaker voor en komt het meest voor in bepaalde beroepen, zoals de bouw, mechanica of 'nat werk', zoals kappers, huisvrouwen en mensen die in supermarkten werken.
Huidallergieën voor nikkel, parfums en conserveermiddelen
Nikkel, geurstoffen en conserveermiddelen zijn de belangrijkste boosdoeners van huidallergieën en we bekijken ze in detail.
Nikkelallergie
Nikkel is de belangrijkste oorzaak van allergische contactdermatitis en metaalallergie.
Het is een metaal dat vaak wordt aangetroffen in alledaagse voorwerpen, kledingaccessoires, kostuumjuwelen, vooral oorbellen.
Dit is de reden waarom het een veel voorkomende allergie is bij vrouwen (tot 31% van de vrouwelijke bevolking kan er last van hebben).
Allergie voor parfums
Parfums zijn de meest voorkomende oorzaak van allergische contactdermatitis door cosmetica.
In de algemene bevolking is de prevalentie 1.9-3.5%, met een toenemende trend van sensibilisatie, zelfs bij degenen die lijden aan atopische dermatitis.
Parfums zijn vaak te vinden in
- cosmetica (crèmes, douchegel, shampoo, enz.);
- natuurlijke producten (bijvoorbeeld in etherische oliën);
- wasmiddelen en wasverzachters;
- additieven en ontsmettingsmiddelen.
Omdat geurstoffen overal aanwezig zijn, is het mogelijk dat allergische contactdermatitis terugkeert na het gebruik van zelfs zeer verschillende producten (wasmiddelen, insecticiden, planten en zelfs voedingsmiddelen).
Allergie voor conserveermiddelen
Andere veel voorkomende sensibilisatoren zijn conserveermiddelen, componenten van cosmetica die worden gebruikt om besmetting door micro-organismen te voorkomen.
Hiervan zijn de meest gebruikte:
- Euxyl K 400, een mengsel van fenoxyethanol (80%) en dibroomdicyanobutaan (20%), de laatste met het hoogste sensibiliserende vermogen.
- Kathon CG, een mengsel van methylisothiazolinone en chloormethylisothiazolinone, voornamelijk aanwezig in cosmetica, wasmiddelen en wasverzachters. Onlangs is er een echte 'epidemie' van allergische reacties geweest, dus het gebruik ervan als conserveermiddel in cosmetica is nu in Europa gereguleerd, en ze zijn alleen in lage concentraties toegestaan in afspoelproducten en verboden voor producten die niet op de huid zitten, zoals crèmes en reinigingsmelk.
- Formaldehyde, gebruikt in de industrie en beschouwd als een alomtegenwoordig allergeen. Europese regelgeving beperkt het gebruik momenteel tot afspoelproducten en nagellak (formaldehydeharsen). Een andere belangrijke bron van sensibilisatie zijn conserveermiddelen die formaldehyde afgeven (imidazolidinylurea, Quaternium15, diazolidinylureum, DMDM hydantoïne, bronopol). Deze kunnen aanwezig zijn in cosmetica zoals gezichtscrèmes, mascara's, foundations, deodorants, shampoos, haarconditioners, nagelverharders, tandpasta's en in actuele medicijnen.
- Parabenen, een klasse van aromatische organische verbindingen met bactericide en fungicide functies. Methylparaben, ethylparaben, propylparaben en butylparaben zijn de meest gebruikte conserveermiddelen in cosmetica, farmaceutica, de voedingsindustrie en diverse andere industriële producten. Gezien het wijdverbreide gebruik van parabenen in cosmetica (90% van de producten die erop blijven zitten en 77% van de producten die naspoelbaar zijn bevatten parabenen), komen allergische reacties zelden voor, hoewel ze de laatste jaren sterk gecriminaliseerd zijn (in vergelijking met andere conserveermiddelen). ).
Andere mogelijke sensibiliserende middelen
Andere sensibiliserende middelen zijn onder meer andere metalen: kobalt en chroom evenals nikkel, maar ook die welke worden gebruikt in de orale implantologie zoals palladium of in orthopedische prothesen.
Overgevoeligheid voor haarkleurmiddelen en acrylaten in kunstnagels komen ook steeds vaker voor.
Bovendien komt sensibilisatie voor synthetische textielkleurstoffen, rubberadditieven, kunststoffen, harsen, enz. ook vaak voor.
Pas ten slotte op voor natuurlijke extracten of fyto-extracten, die vaak worden gebruikt in parfums, cosmetica (lotions, zalven, crèmes) en actuele medicijnen en overgevoeligheid kunnen veroorzaken, hoewel ze over het algemeen als 'onschadelijk' worden beschouwd.
Contra-indicaties voor patchtesten
Het testen van pleisters wordt niet aanbevolen na ultraviolette therapie of recente intense blootstelling aan de zon.
Als pleistertests worden uitgevoerd tijdens immunosuppressieve behandelingen (die gewoon niet kunnen worden stopgezet), moeten de resultaten met de nodige voorzichtigheid worden geïnterpreteerd vanwege de mogelijkheid van vals-negatieven en, indien mogelijk, moeten ze worden herhaald na het einde van de therapie.
Andere situaties waarin pleistertesten niet helemaal betrouwbaar zijn, zijn actieve fasen of opflakkeringen van allergische contactdermatitis of atopisch eczeem.
Bovendien is de atopische huid zeer snel geïrriteerd, dus er kunnen irritatiereacties of fout-positieven optreden bij patchtests (meestal met metalen, parfum, formaldehyde en lanoline).
Lees ook:
Emergency Live nog meer ... Live: download de nieuwe gratis app van uw krant voor IOS en Android
Bijwerkingen van geneesmiddelen: wat ze zijn en hoe bijwerkingen te behandelen
Symptomen en remedies van allergische rhinitis
Allergische conjunctivitis: oorzaken, symptomen en preventie



