Capnografie in de beademingspraktijk: waarom hebben we een capnograaf nodig?
Ventilatie moet correct gebeuren, voldoende monitoring is noodzakelijk: de capnograaf speelt hierin een precieze rol
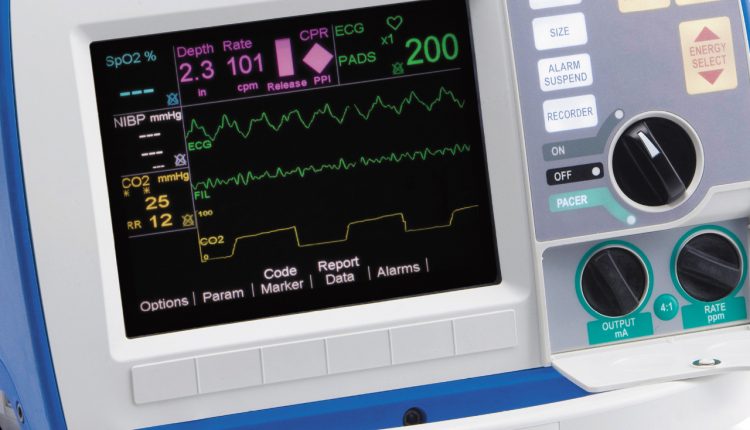
De capnograaf in de mechanische beademing van de patiënt
Indien nodig moet mechanische beademing in de preklinische fase correct en met uitgebreide monitoring worden uitgevoerd.
Het is niet alleen belangrijk om de patiënt naar het ziekenhuis te krijgen, maar ook om een hoge kans op herstel te garanderen, of in ieder geval om de ernst van de toestand van de patiënt tijdens transport en verzorging niet te verergeren.
De dagen van eenvoudigere ventilatoren met minimale instellingen (frequentie-volume) behoren tot het verleden.
De meeste patiënten die mechanische beademing nodig hebben, hebben een gedeeltelijk bewaarde spontane ademhaling (bradypneu en hypoventilatie), die in het midden ligt van het 'bereik' tussen volledige apneu en spontane ademhaling, waarbij zuurstofinhalatie voldoende is.
ALV (Adaptieve longventilatie) zou in het algemeen normoventilatie moeten zijn: hypoventilatie en hyperventilatie zijn beide schadelijk.
Het effect van onvoldoende ventilatie op patiënten met acute hersenpathologie (beroerte, hoofdtrauma, etc.) is bijzonder schadelijk.
Verborgen vijand: hypocapnie en hypercapnie
Het is algemeen bekend dat ademhaling (of mechanische ventilatie) nodig is om het lichaam van zuurstof O2 te voorzien en kooldioxide CO2 te verwijderen.
De schade van zuurstofgebrek ligt voor de hand: hypoxie en hersenbeschadiging.
Een teveel aan O2 kan het epitheel van de luchtwegen en de longblaasjes beschadigen, maar bij gebruik van een zuurstofconcentratie (FiO2) van 50% of minder is er geen significante schade door 'hyperoxygenatie': de niet-geassimileerde zuurstof wordt gewoon verwijderd met uitademing.
CO2-excretie is niet afhankelijk van de samenstelling van het aangevoerde mengsel en wordt bepaald door de minuutventilatiewaarde MV (frequentie, fx ademvolume, Vt); hoe dikker of dieper de adem, hoe meer CO2 wordt uitgescheiden.
Bij een gebrek aan ventilatie ('hypoventilatie') – bradypneu/oppervlakkige ademhaling bij de patiënt zelf of mechanische ventilatie 'ontbreekt' hypercapnie (overtollige CO2) in het lichaam, waarbij sprake is van een pathologische uitzetting van cerebrale vaten, een toename van intracraniële druk, hersenoedeem en de secundaire schade.
Maar met overmatige ventilatie (tachypnoe bij een patiënt of overmatige ventilatieparameters), wordt hypocapnie waargenomen in het lichaam, waarbij sprake is van een pathologische vernauwing van de hersenvaten met ischemie van de secties, en dus ook secundaire hersenbeschadiging, en respiratoire alkalose verergert ook de ernst van de toestand van de patiënt. Daarom moet mechanische ventilatie niet alleen 'antihypoxisch', maar ook 'normocapnisch' zijn.
Er zijn methoden om mechanische ventilatieparameters theoretisch te berekenen, zoals de formule van Darbinyan (of andere overeenkomstige), maar deze zijn indicatief en houden bijvoorbeeld mogelijk geen rekening met de werkelijke toestand van de patiënt.
Waarom een pulsoximeter niet voldoende is
Pulsoximetrie is natuurlijk belangrijk en vormt de basis van beademingsbewaking, maar SpO2-bewaking is niet voldoende, er zijn een aantal verborgen problemen, beperkingen of gevaren, namelijk: In de beschreven situaties wordt het gebruik van een pulsoximeter vaak onmogelijk .
– Bij gebruik van zuurstofconcentraties van meer dan 30% (meestal wordt FiO2 = 50% of 100% gebruikt bij beademing), kunnen verlaagde beademingsparameters (snelheid en volume) voldoende zijn om "normoxie" te behouden naarmate de hoeveelheid O2 die per ademhalingshandeling wordt afgegeven, toeneemt. Daarom zal de pulsoximeter geen verborgen hypoventilatie met hypercapnie vertonen.
– De pulsoximeter vertoont op geen enkele manier schadelijke hyperventilatie, constante SpO2-waarden van 99-100% stellen de arts ten onrechte gerust.
– De pulsoximeter en de saturatie-indicatoren zijn zeer inert, vanwege de toevoer van O2 in het circulerende bloed en de fysiologische dode ruimte van de longen, evenals vanwege het gemiddelde van meetwaarden over een tijdsinterval op de pulsoximeter-beveiligde transportpuls, in het geval van een noodsituatie (circuit losgekoppeld, gebrek aan beademingsparameters, enz.) n.) saturatie neemt niet onmiddellijk af, terwijl een snellere reactie van de arts vereist is.
– De pulsoximeter geeft onjuiste SpO2-metingen in geval van koolmonoxide (CO)-vergiftiging omdat de lichtabsorptie van oxyhemoglobine HbO2 en carboxyhemoglobine HbCO vergelijkbaar is, monitoring is in dit geval beperkt.
Gebruik van de capnograaf: capnometrie en capnografie
Extra bewakingsopties die het leven van de patiënt redden.
Een waardevolle en belangrijke aanvulling op de beheersing van de toereikendheid van mechanische ventilatie is het constant meten van de CO2-concentratie (EtCO2) in de uitgeademde lucht (capnometrie) en een grafische weergave van de cycliciteit van de CO2-uitscheiding (capnografie).
De voordelen van capnometrie zijn:
– Duidelijke indicatoren in elke hemodynamische toestand, zelfs tijdens reanimatie (bij kritisch lage bloeddruk gebeurt de monitoring via twee kanalen: ECG en EtCO2)
– Directe verandering van indicatoren voor eventuele gebeurtenissen en afwijkingen, bijv. wanneer het beademingscircuit is losgekoppeld
– Beoordeling van de initiële ademhalingsstatus bij een geïntubeerde patiënt
– Realtime visualisatie van hypo- en hyperventilatie
Andere kenmerken van capnografie zijn uitgebreid: luchtwegobstructie wordt getoond, de pogingen van de patiënt om spontaan te ademen met de noodzaak om de anesthesie te verdiepen, hartoscillaties op de kaart met tachyaritmie, een mogelijke stijging van de lichaamstemperatuur met een toename van EtCO2 en nog veel meer.
Belangrijkste doelstellingen van het gebruik van een capnograaf in de preklinische fase
Monitoring van het succes van tracheale intubatie, vooral in situaties van lawaai en moeilijke auscultatie: het normale programma van cyclische CO2-uitscheiding met goede amplitude zal nooit werken als de buis in de slokdarm wordt ingebracht (auscultatie is echter nodig om de ventilatie van de twee longen)
Monitoring van het herstel van de spontane circulatie tijdens reanimatie: metabolisme en CO2-productie nemen aanzienlijk toe in het 'gereanimeerde' organisme, er verschijnt een 'sprong' op het capnogram en de visualisatie verslechtert niet bij hartcompressies (in tegenstelling tot het ECG-signaal)
Algemene controle van mechanische ventilatie, vooral bij patiënten met hersenbeschadiging (beroerte, hoofdletsel, convulsies, enz.)
Meting “in de hoofdstroom” (MAINSTREAM) en “in de zijstroom” (SIDESTREAM).
Capnografen zijn van twee technische typen, bij het meten van EtCO2 'in de hoofdstroom' wordt een korte adapter met zijgaten tussen de endotracheale tube en het circuit geplaatst, er wordt een U-vormige sensor op geplaatst, het passerende gas wordt gescand en de bepaalde EtCO2 wordt gemeten.
Bij het meten 'in een zijstroom' wordt een klein deel van het gas uit het circuit gehaald door een speciaal gat in het circuit door de zuigcompressor, via een dunne buis in het lichaam van de capnograaf geleid, waar de EtCO2 wordt gemeten.
Verschillende factoren zijn van invloed op de nauwkeurigheid van de meting, zoals de concentratie van O2 en vocht in het mengsel en de meettemperatuur. De sensor moet worden voorverwarmd en gekalibreerd.
In die zin lijkt de sidestream-meting nauwkeuriger, omdat deze in de praktijk de invloed van deze verstorende factoren vermindert.
Draagbaarheid, 4 versies van de capnograaf:
- als onderdeel van een bedmonitor
- als onderdeel van een multifunctioneel Defibrillator
- een mini-nozzle op het circuit ('apparaat zit in de sensor, geen draad')
- een draagbaar zakapparaat ('lichaam + sensor op de draad').
Bij capnografie wordt gewoonlijk het EtCO2-bewakingskanaal opgevat als onderdeel van een multifunctionele 'bedside'-monitor; op de IC zit hij permanent vast op de uitrusting plank.
Hoewel de monitorstandaard verwijderbaar is en de capnograafmonitor wordt gevoed door een ingebouwde batterij, is het nog steeds moeilijk om hem te gebruiken bij het verplaatsen naar de flat of tussen het reddingsvoertuig en de intensive care-afdeling, vanwege het gewicht en de grootte van de monitor. monitorkoffer en de onmogelijkheid om deze vast te maken aan een patiënt of aan een waterdichte brancard waarop het transport vanuit de flat voornamelijk plaatsvond.
Er is een veel draagbaarder instrument nodig.
Soortgelijke problemen doen zich voor bij het gebruik van een capnograaf als onderdeel van een professionele multifunctionele defibrillator: helaas hebben ze bijna allemaal nog steeds een groot formaat en gewicht, en in werkelijkheid kan zo'n apparaat bijvoorbeeld niet comfortabel op een waterdichte brancard naast de patiënt bij het afdalen van een trap vanaf een hoge verdieping; zelfs tijdens het gebruik ontstaat er vaak verwarring met een groot aantal draden in het apparaat.
Lees ook
Emergency Live nog meer ... Live: download de nieuwe gratis app van uw krant voor IOS en Android
Wat is hypercapnie en hoe beïnvloedt dit de interventie van de patiënt?
Ventilatiefalen (hypercapnie): oorzaken, symptomen, diagnose, behandeling
Hoe een pulsoximeter kiezen en gebruiken?
Uitrusting: wat is een saturatie-oximeter (pulsoximeter) en waar dient deze voor?
Basiskennis van de pulsoximeter
Drie alledaagse praktijken om uw beademingspatiënten veilig te houden
Medische apparatuur: hoe een monitor voor vitale functies te lezen
Ambulance: wat is een noodaspirator en wanneer moet deze worden gebruikt?
Levensreddende technieken en procedures: PALS VS ACLS, wat zijn de significante verschillen?
Het doel van het afzuigen van patiënten tijdens sedatie
Aanvullende zuurstof: cilinders en ventilatiesteunen in de VS
Basisbeoordeling van de luchtwegen: een overzicht
Ventilatorbeheer: de patiënt ventileren
Nooduitrusting: het noodhandboek / VIDEO TUTORIAL
Defibrillatoronderhoud: AED en functionele verificatie
Ademhalingsproblemen: wat zijn de tekenen van ademhalingsproblemen bij pasgeborenen?
EDU: Directional Tip-zuigkatheter
Zuigeenheid voor spoedeisende hulp, de oplossing in een notendop: Spencer JET
Luchtwegbeheer na een verkeersongeval: een overzicht
Tracheale intubatie: wanneer, hoe en waarom een kunstmatige luchtweg voor de patiënt creëren?
Wat is voorbijgaande tachypneu van het pasgeboren of neonatale natte-longsyndroom?
Traumatische pneumothorax: symptomen, diagnose en behandeling
Diagnose van spanningspneumothorax in het veld: zuigen of blazen?
Pneumothorax en pneumomediastinum: de patiënt redden met pulmonaal barotrauma
ABC-, ABCD- en ABCDE-regel in spoedeisende geneeskunde: wat de hulpverlener moet doen
Meerdere ribfractuur, klepelborst (ribvolet) en pneumothorax: een overzicht
Interne bloeding: definitie, oorzaken, symptomen, diagnose, ernst, behandeling
Beoordeling van ventilatie, ademhaling en zuurstofvoorziening (ademhaling)
Zuurstof-ozontherapie: voor welke pathologieën is het geïndiceerd?
Verschil tussen mechanische ventilatie en zuurstoftherapie
Hyperbare zuurstof in het wondgenezingsproces
Veneuze trombose: van symptomen tot nieuwe medicijnen
Wat is intraveneuze canulatie (IV)? De 15 stappen van de procedure
Neuscanule voor zuurstoftherapie: wat is het, hoe wordt het gemaakt en wanneer te gebruiken?
Neussonde voor zuurstoftherapie: wat het is, hoe het wordt gemaakt en wanneer te gebruiken?
Zuurstofreductiemiddel: werkingsprincipe, toepassing
Hoe een medisch afzuigapparaat kiezen?
Holtermonitor: hoe werkt het en wanneer is het nodig?
Wat is patiëntdrukbeheer? Een overzicht
Head Up Tilt Test, hoe de test die de oorzaken van vagale syncope onderzoekt werkt
Cardiale syncope: wat het is, hoe het wordt gediagnosticeerd en op wie het van invloed is?
Cardiale holter, de kenmerken van het 24-uurs elektrocardiogram



