Psoriasisartritt: symptomer, årsaker og behandling
Psoriasisartritt (PA) er en kronisk inflammatorisk leddsykdom (karakterisert av smerte, hevelse, varme, leddstivhet og noen ganger rødhet) assosiert med tilstedeværelsen av hudpsoriasis eller kjennskap til psoriasis, først beskrevet i 1818 av en fransk lege, Jean Lous Alibert
Psoriasisartritt er en kronisk inflammatorisk revmatisk sykdom som:
- påvirker leddene, forårsaker smerte, hevelse og stivhet
- rammer personer med hudpsoriasis (pågående eller til og med tidligere) eller med en historie med familiær psoriasis hos første- eller andregradsslektninger.
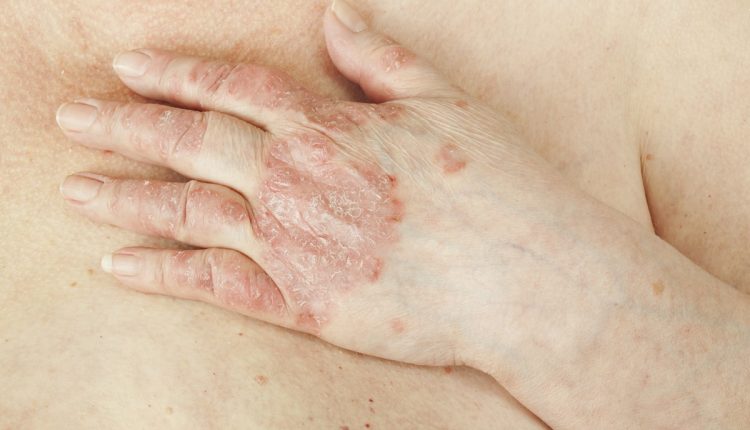
Psoriasis er en hudsykdom som genereres av en defekt i immunsystemet og påvirker pasienter med periodisk utseende av røde flekker dekket med sølvhvite skjellende plakk i en rekke områder av kroppen, hvorav noen er definerte typiske steder for psoriatisk lokalisering.
Behandlet revmatisk sykdom har en prevalens i den generelle befolkningen på 0.3-1 % (uten forskjell mellom kjønnene) og 6-42 % hos pasienter med psoriasis (som igjen har en prevalens på 2-3 % i den generelle befolkningen).
Familiemedlemmer til pasienter med psoriasisartritt har førti ganger større sannsynlighet for å utvikle sykdommen enn resten av befolkningen
Aldersgruppen med høyest forekomst er mellom 30 og 50 år, uten vesentlig kjønnsforskjell.
I de fleste tilfellene (85 %) går psoriasis før leddgikt, i 5-10 % av tilfellene er debuten samtidig, og i 5-10 % er det leddgikt som går foran psoriasis.
Tilstanden er preget av smerte, hevelse, varme og stivhet i de berørte leddene.
Hvis den ikke behandles, er det en sykdom som kan bli invalidiserende på grunn av de betydelige effektene på livskvaliteten til pasienter som lider av den.
Symptomer på psoriasisartritt
Psoriasisartritt er preget av mange kliniske tegn og et ganske komplekst forløp, og det er grunnen til at det i økende grad blir referert til som "psoriatisk sykdom."
Det kan utvikle seg gradvis, med milde symptomer, eller raskt, i en akutt form.
Manifestasjoner kan påvirke ledd på en eller begge sider av kroppen.
Psoriasisartritt rammer vanligvis hender og/eller føtter (spesielt distalt, det vil si i endene av fingrene, nær neglen), knær og ankler.
Involvering av ryggraden (spondylitt) og sacro-iliaca-leddene (unilateral sacro-ilitt) er mulig i 5-10 % av tilfellene.
Vanligvis, i tilfeller av psoriasisartritt, er det minst ett av følgende symptomer:
- smerte, hevelse og stivhet (spesielt om morgenen) i ett eller flere ledd; noen ganger er disse tegnene forbundet med varme og rødhet
- generalisert tretthet
- "pølsefinger" eller daktylitt, som manifesteres ved homogen hevelse av en finger på hånden eller foten på grunn av betennelse i sener og ledd i den berørte fingeren
- entesitt generert av betennelse i innsettingsstedet til sener og leddbånd på bein, slik som akillessenen eller plantar fascia
- Negleforandringer (psoriatisk onykopati), slik som separasjon av neglen fra neglesengen, striper og sprekker eller til og med tap av selve neglen (onykolyse)
- smerte i korsbenet området (korsryggen, over halebenet)
- redusert bevegelse
- hodepine og smerter i kjeven
- talalgia (smerter i hælene) og akillessenebetennelse
- bursitt (betennelse i serøse bursae)
- øyepåvirkning, som konjunktivitt, med rødhet og kløe i øynene.
Effekten av psoriasisartritt på livskvalitet avhenger av leddene som er berørt og alvorlighetsgraden av symptomatologien i både psoriasis og leddtilstanden, faser av aktiv sykdom kan veksle med remisjonsfaser.
Vedvarende betennelse kan forårsake skade på de berørte leddene og kan i de mest akutte formene utvikle seg til en invalidiserende tilstand.
Tidlig diagnose og behandling er viktig for å unngå eller i det minste bremse effekten av sykdommen.
Årsaker
Dessverre, til dags dato, er ikke årsakene til psoriasisartritt kjent med sikkerhet, selv om noen mulige triggere er identifisert.
Det ser ut til at immunsystemet til genetisk disponerte individer kan angripe ledd og annet sunt vev, noe som fører til utbruddet av en inflammatorisk prosess.
Slik aggresjon vil bli utløst, eller på annen måte påvirket, av spesielt stressende hendelser, slik som visse miljøelementer (langvarig eksponering for sollys), traumer, kirurgi og infeksjon.
Som nevnt er psoriasisartritt generelt assosiert med psoriasis og relatert familiær disposisjon.
Husk hvordan psoriasis er en kronisk inflammatorisk hudsykdom, verken smittsom eller smittsom, preget av unormal og ofte ufullstendig keratinisering.
På nivået av berørte hudområder er det røde, avgrensede, hevede flekker dekket med sølvfarget eller opaliserende avskalling (plakk).
Stedene som oftest rammes av psoriasis er: albuer, knær, håndflater, fotsåler, korsrygg, hodebunn og negler.
I de fleste tilfeller går denne hudsykdommen før utbruddet av psoriasisartritt; imidlertid er den motsatte situasjonen (utbruddet av leddtilstanden samtidig med psoriasis eller før den) mindre vanlig.
Mens de fleste pasienter anklager psoriasisartritt mellom 30 og 50 år, er det også sant at sykdommen kan oppstå i alle aldre og at dens utbrudd er uvanlig hos barn.
Menn og kvinner er like berørt, selv om kvinnelige forsøkspersoner er mer sannsynlig å utvikle det, spesielt etter graviditet eller overgangsalder.
Behandling av psoriasisartritt
Behandling av psoriasisartritt bør henvises til en spesialist for å vurdere sannsynlige interaksjoner med andre medisiner samt mulige bivirkninger.
Det endelige målet med den foreskrevne behandlingen bør være å gi pasienten god livskvalitet ved å kontrollere symptomer, forebygge leddskader og normalisere funksjon.
Sannsynligheten for suksess er utvilsomt knyttet til tidspunktet for diagnosen: jo tidligere sistnevnte, jo bedre.
Farmakologisk behandling av symptomatologi er basert på bruk av:
- ikke-steroide antiinflammatoriske legemidler (NSAIDs) for smertekontroll; langvarig bruk kan føre til ubehag i magen og tarmen. Andre potensielle bivirkninger inkluderer skade på nyrene og det kardiovaskulære systemet
- "sykdomsmodifiserende antireumatiske legemidler," såkalte DMARDs, hvis virkning er langsommere, men også lengre varig. Siden de er immundempende midler, kan de ha bivirkninger på cellene i blodet, leveren og nyrene, så det er nødvendig med periodiske tester for å se etter endringer i funksjonen til disse organene.
Behandling med psoriasisartritt har gjennomgått dyptgripende endringer de siste årene med bruken av bioteknologiske legemidler, som har målrettet handling mot spesifikke mål som er ansvarlige for den inflammatoriske prosessen og ikke på hele immunsystemet som DMARDs.
Bioteknologiske legemidler har vist seg effektive hos pasienter som er motstandsdyktige mot tradisjonelle terapier.
Denne medikamentelle behandlingen kan være indisert i tilfeller der:
- psoriasisartritt har ikke respondert på minst to forskjellige typer DMARDs
- Pasienten kan ikke behandles med minst to forskjellige typer DMARDs.
Bivirkninger inkluderer hudreaksjoner på injeksjonsstedet, økt mottakelighet for infeksjoner, kvalme, feber, hodepine og, mer sjeldne, forstyrrelser i nervesystemet, blodsykdommer eller enkelte kreftformer.
Til slutt er fysisk aktivitet og fysioterapi også viktig for å opprettholde felles integritet og funksjon.
Les også
Emergency Live enda mer...Live: Last ned den nye gratisappen til avisen din for iOS og Android
Artrose: Hva det er og hvordan man behandler det
Septisk leddgikt: Symptomer, årsaker og behandling
Psoriasisartritt: Hvordan gjenkjenne det?
Artrose: Hva det er og hvordan man behandler det
Juvenil idiopatisk artritt: Studie av oral terapi med tofacitinib av Gaslini fra Genova
Revmatiske sykdommer: leddgikt og leddgikt, hva er forskjellene?
Revmatoid artritt: Symptomer, diagnose og behandling
Leddsmerter: Revmatoid artritt eller leddgikt?
Barthel-indeksen, en indikator på autonomi
Hva er ankelartrose? Årsaker, risikofaktorer, diagnose og behandling
Unicompartmental Prothesis: The Answer To Gonarthrosis
Kneartrose (gonartrose): De forskjellige typene "tilpassede" proteser
Symptomer, diagnose og behandling av skulderartrose
Artrose i hånden: hvordan det oppstår og hva du skal gjøre
Leddgikt: definisjon, diagnose, behandling og prognose
Revmatiske sykdommer: Rollen til MR i hele kroppen i diagnose
Revmatologiske tester: artroskopi og andre leddprøver
Revmatoid artritt: fremskritt i diagnose og behandling
Diagnostiske tester: Arthro Magnetic Resonance Imaging (Arthro MRI)
Reaktiv leddgikt: Symptomer, årsaker og behandling



