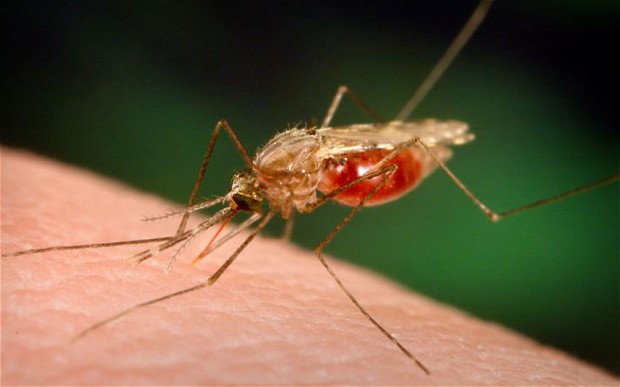
Malaria: transmisja, objawy i leczenie
Malaria jest chorobą zakaźną wywoływaną przez pierwotniaki z rodzaju Plasmodium, przenoszoną na ludzi przez ukąszenia komarów z rodzaju Anopheles
Malarię ludzką wywołują cztery różne gatunki Plasmodium: Plasmodium Falciparum, Plasmodium Vivax, Plasmodium Ovale i Plasmodium Malariae.
Spośród nich P. falciparum jest szczególnie niebezpieczny, ponieważ może powodować piorunujące infekcje i jest odporny na powszechnie stosowane leki przeciwmalaryczne.
Zakażenie wywołane przez P. falciparum może być śmiertelne, zwłaszcza u dzieci, osób starszych i kobiet w ciąży.
Malaria jest ogromnym globalnym problemem zdrowotnym i jest główną przyczyną zachorowalności i umieralności w wielu krajach
Jest szczególnie rozpowszechniony w tropikalnych i subtropikalnych regionach planety, gdzie powoduje ponad 300 milionów infekcji i około miliona zgonów rocznie.
We Włoszech zniknęła od lat pięćdziesiątych; przypadki, które występują w naszym kraju, są głównie wynikiem powrotu turystów z krajów dotkniętych malarią oraz imigracji z tych krajów.
Transmisja malarii
Infekcja jest przenoszona na ludzi przez ukąszenie samicy komara Anopheles, który wcześniej ugryzł chorego.
Pasożyt rozmnaża się u komara i poprzez ugryzienie (które nie powoduje swędzenia ani bólu) infekuje nowego żywiciela.
W ten sposób rozpoczyna się okres inkubacji, podczas którego pasożyty rozwijają się w ludzkiej wątrobie całkowicie bezobjawowo.
Okres inkubacji może być krótki (7-14 dni dla infekcji P. falciparum, 8-14 dla P. vivax i P. ovale oraz 7-30 dni dla P. malariae) lub może trwać kilka miesięcy (jak dla niektórych szczepów P. vivax i P. ovale).
W każdym razie po tym okresie plazmasom udaje się ominąć układ odpornościowy i dotrzeć do krwi, gdzie atakują i niszczą czerwone krwinki, inicjując w ten sposób fazę objawową.
Malaria: jakie są objawy
Objawy malarii są zmienne i zależą od wielu czynników, przede wszystkim od gatunku zarażającego plasmodium i ogólnego stanu zdrowia zarażonej osoby.
Choroba zwykle objawia się gorączką, dreszczami, bólem głowy, rozproszonym poceniem się, bólami mięśni, anemią, problemami żołądkowo-jelitowymi, wymioty i ból brzucha.
W najcięższych przypadkach (spowodowanych głównie przez P. falciparum) malaria może powodować drgawki, żółtaczkę, niewydolność nerek, niewydolność oddechową, krwotoki, zaburzenia świadomości i śpiączkę, a nawet prowadzić do śmierci.
Ataki malarii, spowodowane uwolnieniem pasożytów do krwiobiegu, występują w odstępach około 48 lub 72 godzin, w zależności od rodzaju pasożyta.
Zwykle trwają od 8 do 12 godzin. Zaczynają się zimnymi dreszczami, po których następują silna gorączka, nudności i rozległy ból.
Epizod malarii kończy się fazą obfitego pocenia się, podczas której gorączka ustępuje, ale chory jest zmęczony i wyczerpany.
Diagnostyka i leczenie malarii
Diagnoza kliniczna opiera się na obserwacji objawów pacjenta.
Jednak jedynym sposobem na postawienie ostatecznej diagnozy malarii jest wykrycie obecności pasożyta lub jego składników we krwi za pomocą testów laboratoryjnych.
Hemoskopia bezpośrednia, czyli bezpośrednia obserwacja pod mikroskopem kropli krwi pobranej przez nakłucie palca, uważana jest za metodę „Złotego Standardu”.
Badanie należy wykonać na grubej kropli krwi lub na cienkim rozmazie: pierwszy ułatwia diagnozę, zwłaszcza w przypadku małej liczby pasożytów, drugi pomaga ustalić gatunek.
Malaria wymaga bardzo wczesnej diagnozy i leczenia, ale plasmodia stała się wysoce oporna na prawie wszystkie leki przeciwmalaryczne, zwłaszcza na chlorochinę, najtańszy i najszerzej stosowany lek przeciwmalaryczny.
W rezultacie coraz częściej stosuje się nowe kombinacje leków.
Szczególną ostrożność należy zachować podczas leczenia kobiet w ciąży z malarią, zwłaszcza w ostatnim trymestrze ciąży.
Pacjenci cierpiący na ciężką malarię wywołaną przez P. falciparum lub nie mogący przyjmować leków doustnie powinni być leczeni ciągłym wlewem dożylnym.
Najlepszym dostępnym leczeniem, szczególnie w przypadku malarii Plasmodium falciparum, jest terapia skojarzona oparta na artemizynie (ACT).
Profilaktyka malarii
Należy pamiętać, że nie istnieje profilaktyka farmakologiczna, która zapewnia pełną ochronę.
Wszystkie dostępne leki mają skutki uboczne w różnym stopniu, które zmniejszają tolerancję i w konsekwencji zmniejszają przestrzeganie leczenia.
Ponadto leki przeciwmalaryczne są czasami przeciwwskazane, zwłaszcza u małych dzieci i kobiet w ciąży, a łączenie z innymi lekami może być niewskazane.
Wybór leków do zastosowania musi uwzględniać różne gatunki Plasmodium, a przede wszystkim rozmieszczenie geograficzne P. falciparum (odporność na chlorochinę).
Ochrona przed komarami jest nadal najlepszą obroną przed zarażeniem malarią.
Oto kilka wskazówek, jak zapobiegać kontaktowi z komarem Anopheles i unikać jego ugryzienia
- spać w pokojach z siatkami na oknach lub stosować moskitiery, najlepiej nasączone środkiem owadobójczym;
- nosić ubrania, które nie pozostawiają odsłoniętych części ciała (koszule z długimi rękawami, długie spodnie itp.) i preferują ubrania w jasnych kolorach (ciemne kolory przyciągają komary);
- nanieść na skórę środki odstraszające owady (pamiętając, że pot niweluje ich działanie), a na noc stosować w pomieszczeniu spraye na komary lub dozowniki środków owadobójczych;
- unikaj, jeśli to możliwe, wychodzenia na zewnątrz w nocy (kiedy zwykle gryzą komary);
- unikać przebywania w pobliżu wody i w wilgotnych miejscach.
Czytaj także:
Emergency Live jeszcze bardziej…Live: Pobierz nową darmową aplikację swojej gazety na iOS i Androida
Pierwsza szczepionka przeciwko malarii zatwierdzona przez WHO
Malaria, duże nadzieje ze szczepionki Burkinabe: skuteczność w 77% przypadków po testach
Emergency Extreme: Zwalczanie epidemii malarii za pomocą dronów



