Ocena bólu: jakich parametrów i skal użyć podczas ratowania i leczenia pacjenta
Ból: Ratownicy i opiekunowie muszą ocenić przyczynę, nasilenie i charakter bólu, a także jego wpływ na czynności, nastrój, funkcje poznawcze i sen
Ocena przyczyny bólu ostrego (np. ból pleców, ból w klatce piersiowej) różni się od oceny bólu przewlekłego.
Historia powinna zawierać następujące informacje o bólu:
- Jakość (np. pieczenie, ból podobny do skurczu, bolesność, głęboki, powierzchowny, przeszywający, przeszywający ból)
- Dotkliwość
- Lokalizacja
- Naświetlanie
- Czas
- Charakterystyka czasowa (w tym rodzaj i zakres fluktuacji oraz częstotliwość remisji)
- Czynniki wyzwalające i łagodzące
Należy określić poziom funkcjonowania pacjenta, koncentrując się na czynnościach życia codziennego (np. ubieranie się, kąpiel) i pracy, czynnościach zawodowych i relacjach interpersonalnych (w tym aktywności seksualnej).
Percepcja bólu przez pacjenta może być ważniejsza niż wewnętrzne procesy fizjologiczne choroby
Należy przeanalizować, co to oznacza dla pacjenta, ze szczególnym uwzględnieniem problemów psychologicznych, depresji i lęku.
Narzekanie na ból jest bardziej akceptowane społecznie niż narzekanie na lęk lub depresję, a odpowiednia terapia często zależy od oddzielenia tych rozbieżnych percepcji.
Należy również odróżnić ból i cierpienie, zwłaszcza u pacjenta chorego na raka; cierpienie może być spowodowane utratą funkcji i strachem przed nieuchronną śmiercią w takim samym stopniu, jak rzeczywisty ból.
Ponadto należy określić, w jakim stopniu korzyść wtórna (okoliczności zewnętrzne, przypadkowe korzyści wynikające z choroby, np. zwolnienia chorobowe lub odszkodowanie) może przyczynić się do powiązanej niepełnosprawności.
Osobista lub rodzinna historia pozytywna dla formularza często może być pomocna w wyjaśnieniu ewentualnego problemu.
Należy zastanowić się, czy członkowie rodziny mają tendencję do utrwalania postaci przewlekłej (np. poprzez ciągłe dociekanie stanu zdrowia pacjenta).
Pacjenci, a czasami członkowie rodziny i opiekunowie powinni być przesłuchiwani na temat stosowania, skuteczności i niepożądanych skutków recept, leków dostępnych bez recepty i innych metod leczenia, a także używania alkoholu, rekreacyjnych lub nielegalnych narkotyków.
Intensywność bólu
Intensywność bólu należy ocenić przed i po potencjalnie bolesnych interwencjach.
U pacjentów, którzy potrafią mówić złotym standardem jest samoocena, natomiast zewnętrzne oznaki bólu lub nieszczęście (np. płacz, grymasy, drgania ciała) są drugorzędne.
Dla pacjentów, którzy mają trudności z porozumiewaniem się oraz dla małych dzieci, głównym źródłem informacji mogą stać się wskaźniki niewerbalne (behawioralne, a czasem fizjologiczne).
Formalne pomiary obejmują
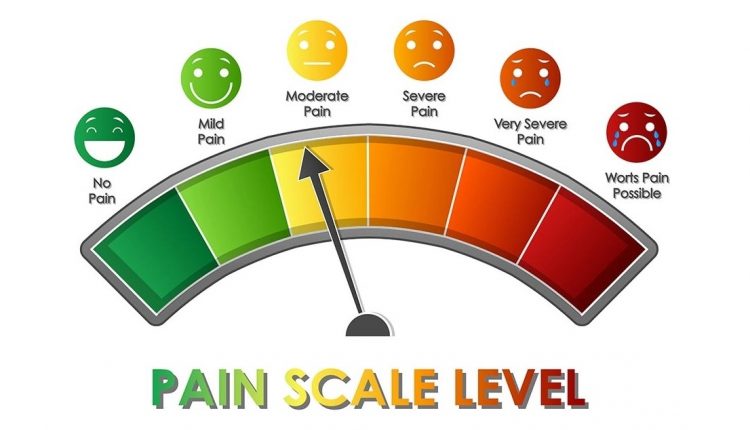
- Skale kategorii werbalnych (np. łagodne, umiarkowane, ciężkie)
- Skale numeryczne
- Wizualna skala analogowa
W skali numerycznej pacjenci proszeni są o przypisanie swojemu bólowi punktacji od 0 do 10 (0 = brak bólu; 10 = „najgorszy ból w historii”).
W przypadku wizualnej skali analogowej pacjenci muszą zaznaczyć stopień bólu na linii o długości 10 cm, gdzie lewa strona jest oznaczona jako „brak bólu”, a prawa strona jako „ból nie do zniesienia”.
Ocena bólu to odległość w milimetrach od lewego końca linii.
Dzieci i pacjenci z niskim wykształceniem lub znanymi problemami rozwojowymi mogą wybierać zdjęcia z listy twarzy, od uśmiechniętych po twarze wykrzywione bólem lub owoce o różnej wielkości, aby wyrazić swoje postrzeganie nasilenia bólu.
Dokonując pomiaru bólu, egzaminator powinien określić przedział czasu (np. „Ile razy średnio w ciągu ostatniego tygodnia”).
Pacjenci z demencją i afazją
Ocena bólu u pacjentów z patologiami wpływającymi na funkcje poznawcze, mowę lub język (np. demencja, afazja) może być trudna.
Obecność bólu sugeruje grymasy twarzy, marszczenie brwi lub powtarzające się mruganie oczami.
Czasami osoba towarzysząca pacjentowi może zgłaszać zachowanie sugerujące obecność bólu (np. nagłe wycofanie społeczne, drażliwość, grymasy twarzy).
Ból należy brać pod uwagę u pacjentów, którzy mają trudności z porozumiewaniem się iw niewytłumaczalny sposób zmieniają swoje zachowanie.
Wielu pacjentów, którzy mają trudności z porozumiewaniem się, może komunikować się w sposób znaczący, gdy zastosuje się odpowiednią skalę bólu.
Na przykład, Funkcjonalna Skala Bólu została zwalidowana i może być stosowana u pacjentów w domach opieki, którzy mają wynik w Mini-Mental State Examination ≥ 17.
Pacjenci leczeni blokadą nerwowo-mięśniową
Brak dostępnych zwalidowanych narzędzi do oceny bólu w przypadku stosowania blokady nerwowo-mięśniowej w celu ułatwienia wentylacji mechanicznej.
Jeśli pacjentowi podaje się środek uspokajający, dawkowanie można dostosowywać do momentu pojawienia się oznak przytomności.
W takich przypadkach nie są wymagane specjalne środki przeciwbólowe.
Jeśli jednak pacjent jest uspokojony, ale nadal wykazuje oznaki świadomości (np. mruganie, ruch gałek ocznych w odpowiedzi na polecenie), leczenie bólu oparte na stopniu bólu ogólnie wywołanego przez stan (np. oparzenia, uraz) powinno uznać.
Jeżeli wymagany jest potencjalnie bolesny zabieg (np. przewrócenie przykutego do łóżka pacjenta), należy przeprowadzić wstępne leczenie wybranym lekiem przeciwbólowym lub znieczulającym.
Czytaj także:
Emergency Live jeszcze bardziej…Live: Pobierz nową darmową aplikację swojej gazety na iOS i Androida
O.Terapia: co to jest, jak działa i w jakich chorobach jest wskazana
Terapia tlenowo-ozonem w leczeniu fibromialgii
Tlen hiperbaryczny w procesie gojenia ran
Terapia tlenowo-ozonem, nowa granica w leczeniu artrozy stawu kolanowego
Leczenie bólu za pomocą terapii tlenowo-ozonem: kilka przydatnych informacji



