Prosztatarák: meghatározás, okok, tünetek, diagnózis és kezelés
Az adenokarcinóma, a prosztatarák egy bizonyos típusa, egy rosszindulatú daganat, amely az azonos nevű mirigyben fejlődik ki, amely a férfi reproduktív rendszer szerves része.
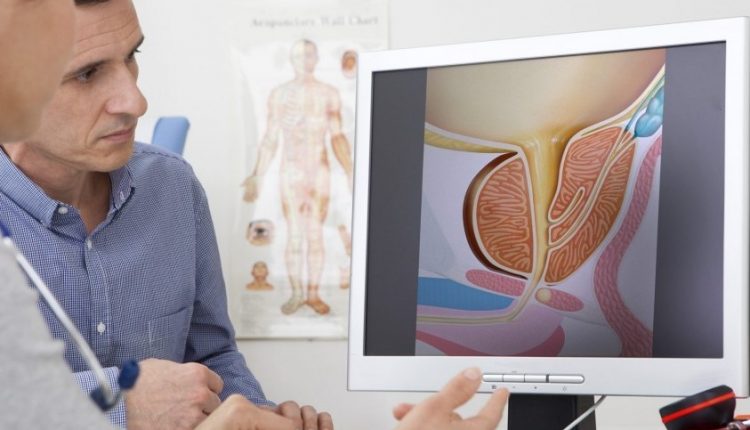
A prosztata egy dió méretű mirigy, amely a végbél és a hólyag között helyezkedik el, közvetlenül beleértve a férfi húgycső első részét, azt a vékony „csövet”, amely a vizeletet a testen kívülre szállítja.
A prosztata amellett, hogy aktívan részt vesz az ondófolyadék termelésében, folyamatosan kiválasztja a vérbe a prosztataspecifikus antigénnek (PSA) nevezett fehérjét.
Ha a prosztata megnagyobbodik, és ennek a fehérjének a vérszintje túl magas, rák gyanúja merülhet fel.
Szerencsére a prosztata növekedése nem mindig rosszindulatú.
Valójában sok olyan jóindulatú formáció van, amely nem igényel különösebb gondosságot.
A prosztata egy olyan mirigy, amely csak férfiakban fordul elő, és a prosztatarák az egyik leggyakoribb ezen egyének között.
A rendelkezésre álló adatok szerint Olaszországban évente körülbelül 40,000 XNUMX megbetegedést észlelnek: a leginkább érintett etnikai csoportok között találjuk az észak-amerikai, északnyugat-európai (amelynek hazánk is része), a karibi szigeteken és Ausztráliában élőket. .
Az életkor is kockázati tényező, amelyet nem szabad alábecsülni.
A 80 év feletti betegek körében továbbra is a prosztatarák a leggyakoribb ráktípus
A prosztatarák lefolyása általában lassú, és ritkán érinti a mirigyen kívüli területeket áttétekkel.
Emiatt a megfelelő terápiák mellett az ember hosszú ideig együtt tud élni vele.
Ritkábbak, de még mindig előfordulnak olyan esetek, amikor a karcinóma agresszív, különösen rosszindulatú és gyors lefolyású, mert a vérrel és a nyirokrendszerrel szállított daganatsejtek túlnyúlnak a prosztatán, áttéteket hozva létre a szervezetben.
Prosztatarák: okai
A modern orvoslás még mindig foglalkozik az okok azonosításával, amelyek ennek a bizonyos típusú daganatnak a kialakulásához vezetnek.
A pontos okot sajnos a mai napig nem sikerült azonosítani.
Feltételezhető, hogy a sejtek DNS-ének mutációiból eredhet, amelyek rendezetlen és ellenőrizetlen replikációt indukálnak, végül tumortömegeket képezve, de e mutációk okai még mindig nem teljesen tisztázottak.
Az érintett betegek alapos tanulmányozásával sikerült meghatározni egy sor olyan kockázati tényezőt, amely hozzájárul a betegség kialakulásának valószínűségének növeléséhez:
- Az egyén életkora. Ez a fajta rák nagyon ritka a 45 év alattiak körében. A betegek száma az életkor előrehaladtával arányosan növekszik. Jelenleg a 60 és 70 év közöttiek a leginkább érintettek.
- Genetika. Az örökletes tényezők, köztük az etnikai hovatartozás, növelik a betegség valószínűségét. Ha egy apa vagy egy testvére kifejlesztette ezt a rákot, az növeli az emberek kockázatát. Hasonlóképpen, statisztikailag az afroamerikai csoportok a leginkább érintettek valamilyen genetikai ok miatt, amely még mindig nem világos.
- Diéta. Egyes tanulmányok azt mutatják, hogy a fehérjében és telített zsírokban túl gazdag étrend növelheti a prosztatarák kialakulásának kockázatát.
- Az elhízás és a túlsúly.
Aztán vannak a prosztata betegségei és gyulladásai, amelyek a mirigy egészségi állapotára hatnak, növelve a rosszindulatú átalakulás kockázatát.
Az intraepiteliális prosztata neoplázia olyan diszplázia, amely legtöbbször enyhe, de rendszeresen ellenőrizni kell, mivel prosztatarákká fejlődhet.
Ugyanez történik a proliferatív gyulladásos atrófiában szenvedő betegeknél, amelyeknél a prosztata sejtjei a normálisnál kisebbek.
A prosztata sejtek is legyengülhetnek, ha prosztatagyulladás van jelen, ez egy bakteriális gyulladás, amely nagyon intenzív lehet.
Végül minden atípusos mikroacináris proliferációban szenvedő alany ki van téve a prosztatarák kockázatának.
Vagyis ha a biopszia eredménye bizonytalan, és nem világos, hogy a daganat jóindulatú vagy rosszindulatú, akkor azt kordában kell tartani.
Emlékeztetni kell arra, hogy a prosztata megnagyobbodása nem feltétlenül rosszindulatú daganat tünete.
Sok olyan eset van, amikor a prosztata hiperplázia jóindulatú, és a neoformáció gyakorlatilag ártalmatlan.
Prosztatarák: tünetek
Amikor a prosztatarák a korai stádiumban van, a betegség szinte teljesen tünetmentes, egyrészt azért, mert korlátozott anatómiai területet érint, másrészt azért, mert a legtöbb esetben nagyon lassú a lefolyása.
Előfordulhat azonban (szerencsére nagyon ritka esetekben), hogy ez a daganattípus azonnal agresszívnek tűnik, nemcsak a prosztata területét érinti, hanem áttétek kialakulásával a test más területeire is átterjed.
Általában akkor fordul elő, ha a rákos sejteket hordozó vér- és nyirokerek is érintettek.
A tipikus tünetek két nagy makrokategóriára oszthatók.
A vizeletürítés és az ejakuláció zavarai a következők:
- gyakori vizelés, még éjszaka is;
- vizelettartási nehézség;
- fájdalmas vizelés. A vizelés nehézségét és fájdalmát az adja, hogy a prosztata megnagyobbodása következtében a húgycső egy részét elzárja;
- az egyenletes vizeletáramlás fenntartásának nehézsége (olyan érzés, mintha nem ürítené ki teljesen a hólyagját);
- vér a vizeletben;
- fájdalmas magömlés;
- merevedési zavar;
- állandó nyomás és kellemetlen érzés a medence területén és az alsó hasban;
A betegség legsúlyosabb szakaszaiban a csontvázat és a nyirokcsomókat érinti:
- csontfájdalom, különösen a törzsben és a medencében (gerinc, combcsont, bordák, csípőcsontok). A legtöbb esetben az érzett fájdalom közvetlenül kapcsolódik a lokalizált metasztázisok jelenlétéhez;
- amikor a daganat összenyomja a csontvelőt, az alsó végtagok zsibbadása, vizelet- és széklet inkontinencia léphet fel;
- gyakori csonttörések még komolyabb trauma nélkül is.
Ezen tünetek egy része jóindulatú daganatokhoz is kapcsolódik, ezért az első jelek megjelenésétől mindig szakemberhez kell fordulni.
A rutinellenőrzés azért is elengedhetetlen, mert a prosztatarákot gyakran véletlenül fedezik fel, amikor orvoshoz fordul, hogy kivizsgálja a fent említett tünetek eredetét.
Prosztatarák: a diagnózis
A prosztatarák megelőzése elengedhetetlen a késői diagnózis elkerüléséhez és annak biztosításához, hogy a betegség lokalizált maradjon, csökkentve a súlyosabb szövődmények kockázatát.
Ebből a célból ajánlott rendszeresen felkeresni orvosát vagy urológusát.
A rutinellenőrzésnek bevált gyakorlattá kell válnia, különösen azok számára, akik a legveszélyeztetettebb korcsoportba, a 60 év felettiekbe tartoznak.
A betegség kialakulásának megakadályozása jobb prognózist garantál.
A vizit az alany kórelőzményének összegyűjtésével kezdődik, és a szakorvos által elvégzett objektív vizsgálattal folytatódik, aki nemcsak a jelenlegi tüneteket, hanem a múltbeli klinikai anamnézist is megvizsgálja, hogy 360 fokos képet kapjon. Kilátás.
A diagnosztikai folyamat egyik alapvető lépése a vérminta a PSA-értékek ellenőrzésére, amelyek, mint láttuk, ha túl magasak, mirigyszintű elváltozásra utalhatnak.
Jelenléte azonban nem specifikus rosszindulatú daganat jelenlétére, hanem más prosztatapatológiák, például prosztatagyulladás és prosztata hipertrófia jelenlétére is rávilágíthat.
Az érték a prosztatát érintő trauma után is emelkedhet (például ha a mintát kerékpározás után veszik).
Ha a vérvizsgálatok nem túl világosak vagy kóros értékeket mutatnak, az orvos dönthet úgy, hogy folytatja a vizsgálatot, orvosbiológiai képalkotó technikák alkalmazásával.
A digitális transzrektális ultrahang (DRE) lehetővé teszi a prosztata mirigy rendellenességeinek azonosítását.
Hasonlóképpen, az MRI segít 3D-s képet készíteni a mirigyről, kiemelve az esetleges problémákat.
A prosztata biopszia, bár invazívabb, lehetővé teszi a beteg prosztataszövet egy részének közvetlen felvételét szövettani vizsgálat céljából.
Ennek a technikának köszönhetően kideríthető, hogy a daganat jóindulatú vagy rosszindulatú-e, és kifejlődésének melyik szakaszában van.
A műtét általában a klinikán történik helyi érzéstelenítésben, és nem igényel kórházi kezelést.
Ha a rák előrehaladott stádiumban van és áttétet kapott, a szakember dönthet úgy, hogy további részleteket szolgáltató vizsgálatokat rendel el:
- mellkasröntgen segítségével láthatja, hogy a rák már átterjedt-e és áttétet adott-e a tüdőbe;
- A CT a választott módszer a nyirokcsomók, különösen a kismedencei és a hasi nyirokcsomók egészségi állapotának vizsgálatára, amelyeket elsőként érint a prosztatarák;
- a csontszcintigráfia pontos képet ad a daganat csontra és lágyszövetre való terjedéséről;
- A kolin PET egy vadonatúj teszt, jelenleg a legpontosabb az ilyen típusú tömegek kiemelésére. Radiofarmakont fecskendeznek be a betegbe, amely kiemeli a kóros területeket.
Az alapos vizsgálat mindig hasznos, hogy kizárjon más, a prosztatát érintő, de nem rákos megbetegedéseket.
A prosztata térfogatának növekedése valójában jóindulatú prosztata-megnagyobbodáshoz – tehát a mirigy ártalmatlan daganatához – vagy a prosztatagyulladáshoz, a szervet érintő bakteriális gyulladáshoz köthető.
Mi történik, ha az orvos rákot észlel a vizsgálatok során?
Ha a vizsgálatok eredményei daganat jelenlétére utalnak, az orvos feladata lesz, hogy megpróbálja megérteni annak jó- vagy rosszindulatú természetét.
Azt is értékelik, hogy a daganat milyen stádiumban van, kezdeti stádiumban van-e, vagy már kialakult-e áttét.
Ez létfontosságú információ, amely közvetlenül befolyásolja a beteg kezelését és prognózisát.
A prosztatarák kezelése és gyógymódja
A prosztatarák kezelési módjai a tünetek intenzitásától és a betegség stádiumától függően változnak.
A lokalizált és korai stádiumú rák kezelésére leggyakrabban használt módszer a vér PSA-szintjének folyamatos ellenőrzése a vérkomponensek mintavételével és vizsgálatával.
Annak érdekében, hogy a helyzet ne súlyosbodjon az extra szövetek behatolásával, az urológus radikális prosztataeltávolítást javasolhat a páciensnek.
Ez egy invazív sebészeti terápia, amely magában foglalja a prosztata eltávolítását.
Az új sebészeti technika laparoszkópos és robotos műtétet kínál a páciensnek, amely rövidebb felépülési időt garantál, mivel nem igényel közvetlen hasi hozzáférést.
Ezek olyan technikák, amelyek minimalizálják a jövőbeni inkontinencia és merevedési zavarok kockázatát.
Ennek az az oka, hogy csökkenti a környező szerkezetek károsodásának kockázatát.
Ez egy olyan művelet, amely csak az eltávolítandó területekre irányul.
Általában a műtét az ideális módja a korlátozott rák kezelésére, mivel nem feltétlenül kell más radiológiai és kemoterápiás kezeléseket követnie.
A gyakran műtét helyett alkalmazott brachyterápia radioaktív források beültetését jelenti a prosztatába.
Ez egy olyan sugárterápia, amely közvetlenül a sérült területre hat, a környezők bevonása nélkül.
A külső sugárterápia ezzel szemben a prosztata közvetlen besugárzásából áll.
A rákos sejtek érzékenyebbek a röntgensugárzásra, mint az egészséges sejtek, és károsodnak.
Ha a rák előrehaladott, és már elkezdett terjedni a szervezetben, a következők ideálisak:
- androgén deprivációs terápia vagy hormonterápia. Ezek olyan hormonális kezelések, amelyek csökkentik az androgének szintjét a szervezetben, amelyek jelenleg a rákos sejtek szaporodásának egyik fő oka. Általában az ilyen típusú terápia korai alkalmazása a rák növekedésének lelassulását vagy akár leállását okozza;
- A kemoterápia a végső megoldás, csak olyan betegek számára írják fel, akik nem reagálnak a hormonkezelésre.
Számos rákos központ kísérletezik új biológiai terápiákkal, amelyek olyan mesterséges immunsejtek felhasználásán alapulnak, amelyek szelektíven támadják meg a betegeket.
Hogyan lehet megelőzni a prosztatarákot?
Az erőfeszítések ellenére a prosztatarák megelőzésének hatékony technikáit még nem azonosították.
A kockázati tényezőkbe azonban be lehet avatkozni.
Jó szabály az egészséges életmód fenntartása, amely magában foglalja a gondos táplálkozást és az állandó testmozgást.
Ez magában foglalja a súly és a zsírfogyasztás szabályozását is.
A korai diagnózis érdekében javasolt rendszeres urológiai vizitek és vérvizsgálatok elvégzése is a PSA-szint megfigyelése érdekében, amely az ilyen típusú daganatok jelenlétének fő jele.
Az időszakos szűrések 40 éves kor után javasoltak, különösen, ha van családi anamnézis.
A prosztata egy dió méretű mirigy, amely a végbél és a hólyag között helyezkedik el, közvetlenül beleértve a férfi húgycső első részét, azt a vékony „csövet”, amely a vizeletet a testen kívülre szállítja.
A prosztata amellett, hogy aktívan részt vesz az ondófolyadék termelésében, folyamatosan kiválasztja a vérbe a prosztataspecifikus antigénnek (PSA) nevezett fehérjét.
Ha a prosztata megnagyobbodik, és ennek a fehérjének a vérszintje túl magas, rák gyanúja merülhet fel.
Szerencsére a prosztata növekedése nem mindig rosszindulatú.
Valójában sok olyan jóindulatú formáció van, amely nem igényel különösebb gondosságot.
A prosztata egy olyan mirigy, amely csak férfiakban fordul elő, és a prosztatarák az egyik leggyakoribb ezen egyének között.
Az életkor is kockázati tényező, amelyet nem szabad alábecsülni.
A 80 év feletti betegek körében továbbra is a prosztatarák a leggyakoribb ráktípus.
A prosztatarák lefolyása általában lassú, és ritkán érinti a mirigyen kívüli területeket áttétekkel.
Emiatt a megfelelő terápiák mellett az ember hosszú ideig együtt tud élni vele.
Ritkábbak, de még mindig előfordulnak olyan esetek, amikor a karcinóma agresszív, különösen rosszindulatú és gyors lefolyású, mert a vérrel és a nyirokrendszerrel szállított daganatsejtek túlnyúlnak a prosztatán, áttéteket hozva létre a szervezetben.
Prosztatarák: okai
A modern orvoslás még mindig foglalkozik az okok azonosításával, amelyek ennek a bizonyos típusú daganatnak a kialakulásához vezetnek.
A pontos okot sajnos a mai napig nem sikerült azonosítani.
Feltételezhető, hogy a sejtek DNS-ének mutációiból eredhet, amelyek rendezetlen és ellenőrizetlen replikációt indukálnak, végül tumortömegeket képezve, de e mutációk okai még mindig nem teljesen tisztázottak.
Az érintett betegek alapos tanulmányozásával sikerült meghatározni egy sor olyan kockázati tényezőt, amely hozzájárul a betegség kialakulásának valószínűségének növeléséhez:
- Az egyén életkora. Ez a fajta rák nagyon ritka a 45 év alattiak körében. A betegek száma az életkor előrehaladtával arányosan növekszik. Jelenleg a 60 és 70 év közöttiek a leginkább érintettek.
- Genetika. Az örökletes tényezők, köztük az etnikai hovatartozás, növelik a betegség valószínűségét. Ha egy apa vagy egy testvére kifejlesztette ezt a rákot, az növeli az emberek kockázatát. Hasonlóképpen, statisztikailag az afroamerikai csoportok a leginkább érintettek valamilyen genetikai ok miatt, amely még mindig nem világos.
- Diéta. Egyes tanulmányok azt mutatják, hogy a fehérjében és telített zsírokban túl gazdag étrend növelheti a prosztatarák kialakulásának kockázatát.
- Az elhízás és a túlsúly.
Aztán vannak a prosztata betegségei és gyulladásai, amelyek a mirigy egészségi állapotára hatnak, növelve a rosszindulatú átalakulás kockázatát.
Az intraepiteliális prosztata neoplázia olyan diszplázia, amely legtöbbször enyhe, de rendszeresen ellenőrizni kell, mivel prosztatarákká fejlődhet.
Ugyanez történik a proliferatív gyulladásos atrófiában szenvedő betegeknél, amelyeknél a prosztata sejtjei a normálisnál kisebbek.
A prosztata sejtek is legyengülhetnek, ha prosztatagyulladás van jelen, ez egy bakteriális gyulladás, amely nagyon intenzív lehet.
Végül minden atípusos mikroacináris proliferációban szenvedő alany ki van téve a prosztatarák kockázatának. Vagyis ha a biopszia eredménye bizonytalan, és nem világos, hogy a daganat jóindulatú vagy rosszindulatú, akkor azt kordában kell tartani.
Emlékeztetni kell arra, hogy a prosztata megnagyobbodása nem feltétlenül rosszindulatú daganat tünete. Sok olyan eset van, amikor a prosztata hiperplázia jóindulatú, és a neoformáció gyakorlatilag ártalmatlan.
Prosztatarák: tünetek
Amikor a prosztatarák a korai stádiumban van, a betegség szinte teljesen tünetmentes, egyrészt azért, mert korlátozott anatómiai területet érint, másrészt azért, mert a legtöbb esetben nagyon lassú a lefolyása.
Előfordulhat azonban (szerencsére nagyon ritka esetekben), hogy ez a daganattípus azonnal agresszívnek tűnik, nemcsak a prosztata területét érinti, hanem áttétek kialakulásával a test más területeire is átterjed.
Általában akkor fordul elő, ha a rákos sejteket hordozó vér- és nyirokerek is érintettek.
A tipikus tünetek két nagy makrokategóriára oszthatók.
A vizeletürítés és az ejakuláció zavarai a következők:
- gyakori vizelés, még éjszaka is;
- vizelettartási nehézség;
- fájdalmas vizelés. A vizelés nehézségét és fájdalmát az adja, hogy a prosztata megnagyobbodása következtében a húgycső egy részét elzárja;
- az egyenletes vizeletáramlás fenntartásának nehézsége (olyan érzés, mintha nem ürítené ki teljesen a hólyagját);
- vér a vizeletben;
- fájdalmas magömlés;
- merevedési zavar;
- állandó nyomás és kellemetlen érzés a medence területén és az alsó hasban;
A betegség legsúlyosabb szakaszaiban a csontvázat és a nyirokcsomókat érinti:
- csontfájdalom, különösen a törzsben és a medencében (gerinc, combcsont, bordák, csípőcsontok). A legtöbb esetben az érzett fájdalom közvetlenül kapcsolódik a lokalizált metasztázisok jelenlétéhez;
- amikor a daganat összenyomja a csontvelőt, az alsó végtagok zsibbadása, vizelet- és széklet inkontinencia léphet fel;
- gyakori csonttörések még komolyabb trauma nélkül is.
Ezen tünetek egy része jóindulatú daganatokhoz is kapcsolódik, ezért az első jelek megjelenésétől mindig szakemberhez kell fordulni.
A rutinellenőrzés azért is elengedhetetlen, mert a prosztatarákot gyakran véletlenül fedezik fel, amikor orvoshoz fordul, hogy kivizsgálja a fent említett tünetek eredetét.
Prosztatarák: a diagnózis
A prosztatarák megelőzése elengedhetetlen a késői diagnózis elkerüléséhez és annak biztosításához, hogy a betegség lokalizált maradjon, csökkentve a súlyosabb szövődmények kockázatát.
Ebből a célból ajánlott rendszeresen felkeresni orvosát vagy urológusát.
A rutinellenőrzésnek bevált gyakorlattá kell válnia, különösen azok számára, akik a legveszélyeztetettebb korcsoportba, a 60 év felettiekbe tartoznak. A betegség kialakulásának megakadályozása jobb prognózist garantál.
A vizit az alany kórelőzményének összegyűjtésével kezdődik, és a szakorvos által elvégzett objektív vizsgálattal folytatódik, aki nemcsak a jelenlegi tüneteket, hanem a múltbeli klinikai anamnézist is megvizsgálja, hogy 360 fokos képet kapjon. Kilátás.
A diagnosztikai folyamat egyik alapvető lépése a vérminta a PSA-értékek ellenőrzésére, amelyek, mint láttuk, ha túl magasak, mirigyszintű elváltozásra utalhatnak.
Jelenléte azonban nem specifikus rosszindulatú daganat jelenlétére, hanem más prosztatapatológiák, például prosztatagyulladás és prosztata hipertrófia jelenlétére is rávilágíthat.
Az érték a prosztatát érintő trauma után is emelkedhet (például ha a mintát kerékpározás után veszik).
Ha a vérvizsgálatok nem túl világosak vagy kóros értékeket mutatnak, az orvos dönthet úgy, hogy folytatja a vizsgálatot, orvosbiológiai képalkotó technikák alkalmazásával.
A digitális transzrektális ultrahang (DRE) lehetővé teszi a prosztata mirigy rendellenességeinek azonosítását.
Hasonlóképpen, az MRI segít 3D-s képet készíteni a mirigyről, kiemelve az esetleges problémákat.
A prosztata biopszia, bár invazívabb, lehetővé teszi a beteg prosztataszövet egy részének közvetlen felvételét szövettani vizsgálat céljából.
Ennek a technikának köszönhetően kideríthető, hogy a daganat jóindulatú vagy rosszindulatú-e, és kifejlődésének melyik szakaszában van.
A műtét általában a klinikán történik helyi érzéstelenítésben, és nem igényel kórházi kezelést.
Ha a rák előrehaladott stádiumban van és áttétet kapott, a szakember dönthet úgy, hogy további részleteket szolgáltató vizsgálatokat rendel el:
- mellkasröntgen segítségével láthatja, hogy a rák már átterjedt-e és áttétet adott-e a tüdőbe;
- A CT a választott módszer a nyirokcsomók, különösen a kismedencei és a hasi nyirokcsomók egészségi állapotának vizsgálatára, amelyeket elsőként érint a prosztatarák;
- a csontszcintigráfia pontos képet ad a daganat csontra és lágyszövetre való terjedéséről;
- A kolin PET egy vadonatúj teszt, jelenleg a legpontosabb az ilyen típusú tömegek kiemelésére. Radiofarmakont fecskendeznek be a betegbe, amely kiemeli a kóros területeket.
Az alapos vizsgálat mindig hasznos, hogy kizárjon más, a prosztatát érintő, de nem rákos megbetegedéseket.
A prosztata térfogatának növekedése valójában jóindulatú prosztata-megnagyobbodáshoz – tehát a mirigy ártalmatlan daganatához – vagy a prosztatagyulladáshoz, a szervet érintő bakteriális gyulladáshoz köthető.
Mi történik, ha az orvos rákot észlel a vizsgálatok során?
Ha a vizsgálatok eredményei daganat jelenlétére utalnak, az orvos feladata lesz, hogy megpróbálja megérteni annak jó- vagy rosszindulatú természetét.
Azt is értékelik, hogy a daganat milyen stádiumban van, kezdeti stádiumban van-e, vagy már kialakult-e áttét.
Ez létfontosságú információ, amely közvetlenül befolyásolja a beteg kezelését és prognózisát.
A prosztatarák kezelése és gyógymódja
A prosztatarák kezelési módjai a tünetek intenzitásától és a betegség stádiumától függően változnak.
A lokalizált és korai stádiumú rák kezelésére leggyakrabban használt módszer a vér PSA-szintjének folyamatos ellenőrzése a vérkomponensek mintavételével és vizsgálatával.
Annak érdekében, hogy a helyzet ne súlyosbodjon az extra szövetek behatolásával, az urológus radikális prosztataeltávolítást javasolhat a páciensnek.
Ez egy invazív sebészeti terápia, amely magában foglalja a prosztata eltávolítását.
Az új sebészeti technika laparoszkópos és robotos műtétet kínál a páciensnek, amely rövidebb felépülési időt garantál, mivel nem igényel közvetlen hasi hozzáférést.
Ezek olyan technikák, amelyek minimalizálják a jövőbeni inkontinencia és merevedési zavarok kockázatát.
Ennek az az oka, hogy csökkenti a környező szerkezetek károsodásának kockázatát.
Ez egy olyan művelet, amely csak az eltávolítandó területekre irányul.
Általában a műtét az ideális módja a korlátozott rák kezelésére, mivel nem feltétlenül kell más radiológiai és kemoterápiás kezeléseket követnie.
A gyakran műtét helyett alkalmazott brachyterápia radioaktív források beültetését jelenti a prosztatába.
Ez egy olyan sugárterápia, amely közvetlenül a sérült területre hat, a környezők bevonása nélkül.
A külső sugárterápia ezzel szemben a prosztata közvetlen besugárzásából áll.
A rákos sejtek érzékenyebbek a röntgensugárzásra, mint az egészséges sejtek, és károsodnak.
Ha a rák előrehaladott, és már elkezdett terjedni a szervezetben, a következők ideálisak:
- androgén deprivációs terápia vagy hormonterápia. Ezek olyan hormonális kezelések, amelyek csökkentik az androgének szintjét a szervezetben, amelyek jelenleg a rákos sejtek szaporodásának egyik fő oka. Általában az ilyen típusú terápia korai alkalmazása a rák növekedésének lelassulását vagy akár leállását okozza;
- A kemoterápia a végső megoldás, csak olyan betegek számára írják fel, akik nem reagálnak a hormonkezelésre.
Számos rákos központ kísérletezik új biológiai terápiákkal, amelyek olyan mesterséges immunsejtek felhasználásán alapulnak, amelyek szelektíven támadják meg a betegeket.
Hogyan lehet megelőzni a prosztatarákot?
Az erőfeszítések ellenére a prosztatarák megelőzésének hatékony technikáit még nem azonosították. A kockázati tényezőkbe azonban be lehet avatkozni.
Jó szabály az egészséges életmód fenntartása, amely magában foglalja a gondos táplálkozást és az állandó testmozgást. Ez magában foglalja a súly és a zsírfogyasztás szabályozását is.
A korai diagnózis érdekében javasolt rendszeres urológiai vizitek és vérvizsgálatok elvégzése is a PSA-szint megfigyelése érdekében, amely az ilyen típusú daganatok jelenlétének fő jele.
Az időszakos szűrések 40 éves kor után javasoltak, különösen, ha van családi anamnézis.
Olvassa el még
Emergency Live Még több…Élő: Töltse le újságja új ingyenes alkalmazását IOS és Android rendszerre
Prosztatarák, mi a nagy dózisú brachyterápia?
Prosztatagyulladás: meghatározás, tünetek, okok és kezelés
Prosztatagyulladás: tünetek, okok és diagnózis
Prosztata hipertrófia: okok, tünetek, diagnózis és kezelés
Színváltozások a vizeletben: mikor forduljon orvoshoz
Az energiaital-fogyasztás miatt bekövetkezett akut hepatitis és vesekárosodás: Esettanulmány
Hólyagrák: tünetek és kockázati tényezők
Megnagyobbodott prosztata: a diagnózistól a kezelésig
Férfi patológiák: mi a varicocele és hogyan kell kezelni
Kontinenciagondozás az Egyesült Királyságban: Az NHS irányelvei a legjobb gyakorlathoz
A húgyhólyagrák tünetei, diagnózisa és kezelése
Fúziós prosztata biopszia: Hogyan történik a vizsgálat
Mennyire veszélyes a megnagyobbodott prosztata?
Mi ez és miért kell prosztata specifikus antigént (PSA) mérni?
Prosztatagyulladás: mi ez, hogyan lehet diagnosztizálni és hogyan kell kezelni
A prosztata karcinóma diagnózisa
Jóindulatú prosztata hipertrófia: meghatározás, tünetek, okok, diagnózis és kezelés



