
Manajemen nyeri pada pasien anak: bagaimana mendekati anak-anak yang terluka atau sakit?
Manajemen nyeri dengan anak-anak: nyeri adalah pengalaman sensorik dan emosional yang tidak menyenangkan yang muncul dari kerusakan jaringan aktual atau potensial
Penilaian nyeri dan pengobatan pada anak dengan cedera akut merupakan tantangan dalam konteks beberapa faktor yang mempengaruhi presentasi pasien dan prioritas pengobatan yang bersaing.
Namun demikian, nyeri yang tidak diobati atau kurang diobati setelah trauma menyebabkan komplikasi, seperti hipoventilasi, oksigenasi berkurang, peningkatan respon stres, peningkatan output kardiovaskular dan ketegangan otot dan kekakuan. Nyeri juga mengganggu tidur, istirahat dan penyembuhan.
Menilai rasa sakit pada anak-anak yang terluka
Penilaian nyeri pada anak yang cedera sulit dilakukan. Pada pasien yang lebih muda, nyeri dan penderitaan mungkin tidak bisa dibedakan.
Anak-anak yang terluka parah dan trauma mungkin tidak bekerja sama dengan penilaian nyeri, terutama jika tidak ada orang tua atau wali. Kemabukan, kerah imobilisasi, cedera kepala dan kebutuhan akan ventilasi lebih lanjut dapat mempersulit penilaian nyeri.
Laporan nyeri sendiri harus dicari tetapi mungkin tidak selalu dapat dicapai karena alasan di atas atau hanya karena tahap perkembangan.
Terlepas dari pendekatan yang dipilih, penting untuk:
- Bersikaplah sistematis;
- Pilih alat penilaian nyeri yang sesuai dengan perkembangan;
- Dokumentasikan temuan, tindakan, dan nilai kembali.
Penilaian nyeri secara teratur dikaitkan dengan peningkatan manajemen nyeri dan peningkatan kepuasan dari pasien, keluarga, dan profesional perawatan kesehatan.
Penggunaan yang konsisten dan keakraban staf dengan alat penilaian yang dipilih dalam pusat individu adalah kunci keberhasilan manajemen nyeri, bersama dengan penilaian ulang setelah intervensi analgesik.
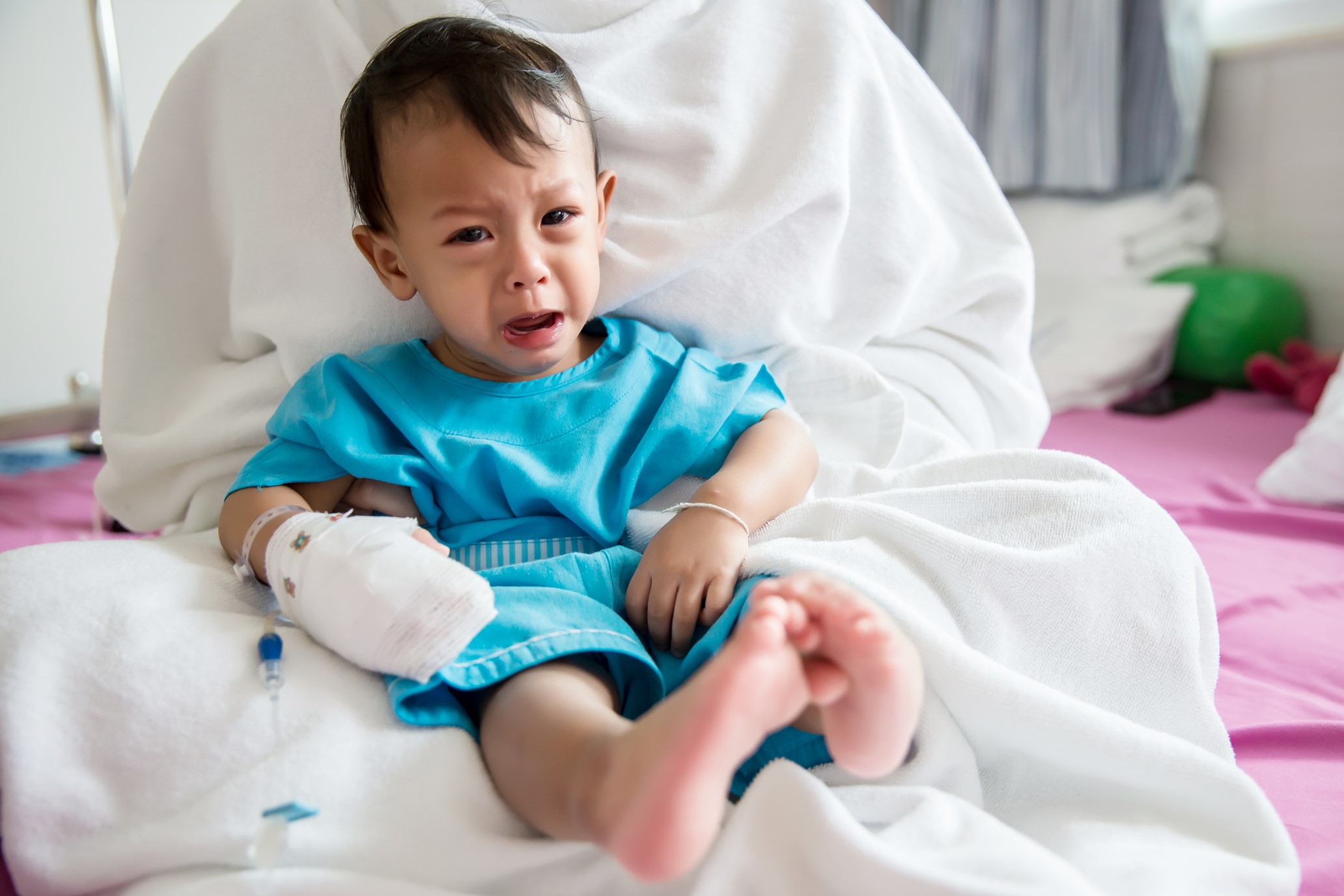
Alat penilaian nyeri pada anak-anak
- Ada banyak jenis alat penilaian nyeri yang berbeda, dan mereka dibahas secara terpisah di bawah ini.
- Idealnya alat nyeri yang digunakan harus memiliki angka yang sama untuk konsistensi dan kejelasan (misalnya semua dari 10).
- Untuk mendapatkan hasil terbaik dari alat penilaian nyeri, alat tersebut harus dijelaskan kepada anak daripada hanya ditunjukkan, dan respons harus diharapkan, misalnya, “Ini adalah cara bagi Anda untuk memberi tahu saya tentang seberapa banyak rasa sakit yang Anda alami. Ini menunjukkan dari tidak sakit sampai sangat sakit. Bisakah Anda menunjukkan kepada saya seberapa banyak rasa sakit yang Anda miliki saat ini? ” akan menghasilkan hasil yang lebih baik daripada, "Berapa skor nyeri Anda?"
Laporan diri atau skala penilaian Numerik
- Untuk anak di atas 7 tahun, yang verbal dan numerate
- Tanyakan kepada anak apakah dia merasa sakit.
- Jelaskan skala dan minta anak untuk menilai tingkat keparahan rasa sakit mereka.
Menggunakan skala penilaian numerik atau laporan diri lebih sulit selama episode nyeri akut yang parah. Alih-alih, cobalah bertanya, “Apakah Anda tidak merasakan sakit, sedikit sakit, atau sangat sakit?” atau gunakan Skala Nyeri Wajah atau Perilaku.
*Digunakan dengan izin dari US Agency for Healthcare Research and Quality (AHRQ), penerus Agency for Health Care Policy and Research (AHCPR).
Poin praktis: Menunjukkan kepada anak skala penilaian numerik (0-10, di mana 0 tidak ada rasa sakit dan 10 adalah rasa sakit yang paling parah) akan membuat ini lebih mudah daripada jika anak harus membayangkan skala.
Menghadapi skala nyeri pada anak-anak
- Untuk anak verbal usia 4 sampai 12 tahun
- Tanyakan kepada anak apakah dia merasa sakit.
- Jelaskan skala dan minta anak untuk menilai tingkat keparahan rasa sakit mereka.
Poin praktis: Anak-anak yang lebih besar yang kurang berhitung mungkin lebih suka menggunakan Skala Nyeri Wajah daripada Skala Numerik.
Anak-anak di bawah 3 tahun jarang dapat menggunakan timbangan wajah, tetapi banyak anak kecil masih dapat memberikan laporan dasar "sedikit sakit" atau "sangat sakit".
Skala nyeri perilaku
- Untuk anak-anak yang tidak dapat melaporkan diri
- Skala FLACC direkomendasikan untuk penilaian nyeri pada anak kecil dengan nyeri akut
skala FLACC
Setiap kategori (wajah, kaki, aktivitas, tangisan, penghiburan) dinilai secara terpisah pada skala 0-2, dengan total skor antara 0 dan 10.
Poin praktis: Skala FLACC juga merupakan alat yang berguna untuk anak-anak yang lebih tua yang tidak dapat melaporkan diri, seperti anak-anak dengan gangguan kognitif atau cacat intelektual. Pengasuh juga dapat memberikan wawasan yang berharga dalam penilaian pasien ini.
Alat penilaian rasa sakit anak-anak (FPS-R, Numeric Rating Scale dan FLACC) tersedia dari RCH pada kartu kecil berlaminasi merah muda yang sesuai dengan staf.
Tanda-tanda fisiologis nyeri pada anak-anak
Tanda-tanda fisiologis nyeri dapat terlihat hanya sebentar setelah timbulnya atau memburuknya nyeri dan dapat dengan cepat kembali normal.
Beberapa tanda tersebut antara lain: takikardia, hipertensi, takipnea, berkeringat, pupil melebar, berkeringat, dan perubahan warna kulit.
Dalam pengaturan trauma, tanda-tanda fisiologis ini dapat disebabkan oleh banyak penyebab selain rasa sakit seperti syok, hipovolemia, kecemasan, ketakutan atau kemarahan.
Poin Praktis: Tanda-tanda fisiologis [G1] paling berguna untuk menilai nyeri prosedural, di mana ada hubungan waktu yang jelas antara stimulus nyeri dan perubahan yang diamati.
Tidak adanya tanda-tanda ini BUKAN berarti anak tidak merasakan sakit.
Manajemen Nyeri pada anak: Masukan orang tua
Tanyakan kepada orang tua atau pengasuh tentang tanggapan dan perilaku anak mereka.
Anda mungkin bertanya:
- Bagaimana anak Anda biasanya berperilaku?
- Temperamen seperti apa yang dimiliki anak Anda?
- Bagaimana biasanya anak Anda menanggapi rasa sakit atau situasi stres?
- Apakah Anda pikir anak Anda kesakitan? Berapa banyak?
Penting untuk diketahui bahwa beberapa orang tua atau pengasuh mungkin belum pernah melihat anak mereka mengalami sakit parah sebelumnya, jadi mungkin tidak mengenali tanda-tandanya.
Pengasuh dan staf medis telah terbukti secara ilmiah menggarisbawahi rasa sakit bila dibandingkan dengan skor individu anak.
Orang tua juga mungkin meremehkan rasa sakit anak mereka karena faktor lain: takut opioid, tidak ingin anak mereka memiliki obat-obatan, perasaan mereka sendiri, pengalaman masa lalu dengan rasa sakit dan manajemen nyeri, ingin anak mereka berani, atau lega bahwa Anda peduli untuk anak mereka.
Mengelola rasa sakit pada anak-anak yang terluka
Manajemen nyeri dalam pengaturan trauma harus diintegrasikan dengan pendekatan sistematis yang diuraikan dalam manual ini.
Dalam kasus trauma sedang hingga berat, di mana temuan survei primer mengamanatkan akses IV, opioid IV akan menjadi metode analgesik pilihan.
Rute intraosseous juga dapat digunakan pada pasien ini.
Analgesik non-opioid harus digunakan untuk efek hemat opioidnya.
Parasetamol harus diberikan secara oral kepada pasien yang sadar dan stabil; formulasi IV dapat digunakan pada pasien yang terluka parah.
NSAID dikontraindikasikan pada trauma akut sedang hingga berat karena penggunaannya dapat menyebabkan disfungsi trombosit dan gangguan ginjal jika aliran darah ginjal terganggu.
Namun, ibuprofen oral dapat diberikan jika tidak ada kekhawatiran akan perdarahan atau potensi cedera ginjal.
Prinsip manajemen nyeri
Prinsip-prinsip umum manajemen nyeri pada anak-anak, sesuai pedoman WHO (2012) [3], adalah sebagai berikut:
– Gunakan perawatan analgesik dalam dua langkah sesuai dengan tingkat keparahan nyeri anak:
- untuk nyeri ringan, gunakan parasetamol dan ibuprofen sebagai pilihan pertama
- untuk nyeri sedang hingga berat, opioid harus dipertimbangkan
– Mengobati nyeri secara berkala:
- anak-anak harus menerima analgesia reguler untuk nyeri persisten, sebagai lawan pemberian atas dasar "sesuai kebutuhan".
- "dosis penyelamatan" harus tersedia untuk nyeri intermiten dan terobosan
– Obati nyeri dengan cara yang tepat:
- analgesik harus diberikan kepada anak-anak dengan rute yang paling sederhana, paling efektif, dan paling tidak menyakitkan
- ketika akses IV tidak diperlukan tetapi pasien mengalami rasa sakit yang parah, seperti dengan cedera ekstremitas terisolasi, fentanil intranasal adalah alternatif yang baik untuk morfin IV
- Suntikan IM TIDAK direkomendasikan untuk analgesia setelah trauma (pemberian yang menyakitkan dan penyerapan yang bervariasi pada gangguan hemodinamik)
– Menyesuaikan perawatan nyeri untuk masing-masing anak:
- analgesik opioid harus dititrasi secara individual karena tidak ada dosis tepat yang dapat diprediksi atau maksimal
- gunakan metode pengurangan nyeri lain yang disesuaikan dengan cedera tertentu (lihat bagian Analgesia untuk situasi tertentu di bawah)
- gunakan metode non-farmakologis seperti distraksi (lihat Membantu anak-anak dengan rasa sakit)
Memberikan Opioid dengan Aman
Opioid parenteral adalah standar emas untuk manajemen nyeri pada trauma sedang hingga berat.
Morfin adalah pilihan lini pertama yang paling umum karena sudah tersedia.
Pasien mungkin telah menerima opioid selama perawatan pra-rumah sakit dan dosis lebih lanjut dapat dititrasi.
Pemberian opioid secara bolus intravena:
- Memastikan timbulnya efek yang cepat, dalam 5-10 menit
- Merupakan rute terbaik untuk menghilangkan rasa sakit dengan cepat, terutama setelah trauma.
- Untuk memberikan, membagi dosis dan memberikan secara bertahap, titrasi untuk efek.
- Sesuaikan dosis jika obat penenang sudah diberikan karena dapat memicu depresi pernapasan
- Berikan dengan hati-hati jika TD rendah, hipovolemia atau syok, tetapi JANGAN ditahan.
Pemberian opioid melalui rute intranasal
- Memiliki onset efek yang mirip dengan rute intravena
- Merupakan rute terbaik jika tidak ada kanula IV, tetapi membutuhkan lebih banyak kerja sama pasien
- Kurang mudah dititrasi dibandingkan melalui rute IV
Pemantauan setelah pemberian opioid:
Termasuk pengamatan berikut:
- Tingkat sedasi (tanda awal depresi sistem saraf pusat)
- Laju pernapasan: laju, kedalaman, dan upaya saturasi +/- O2, perlu diingat bahwa depresi pernapasan adalah tanda lanjut
- Denyut jantung
- Skor nyeri
Poin praktis: Jika pasien masih kesakitan setelah menerima dosis muatan, dengan asumsi tidak ada gangguan jalan napas atau penurunan tingkat kesadaran, opioid IV lebih lanjut dapat dititrasi. Dosis morfin lebih lanjut harus diberikan dengan interval tidak kurang dari 10 menit, menggunakan 10-20% dari dosis awal. Pemuatan berulang dapat diindikasikan jika rasa sakitnya parah.
Manajemen depresi pernapasan yang diinduksi opioid (OIRD) atau gangguan ventilasi (OIVI)
Jika pernapasan tertekan:
- Hentikan pemberian opioid
- Rangsang pasien (goyang pelan, panggil namanya, minta nafas)
- Berikan oksigen
- Jika diperlukan, berikan nalokson dosis rendah (Narcan) : 2mcg/kg, (maksimum 100mcg)
Jika pasien tidak dapat dibangunkan atau apnea, ikuti opioid berikut:
- Berikan dosis resusitasi nalokson (Narcan): 10mcg/kg IV (maks 400mcg)
- Dapat diulang sekali setelah 2 menit (maks 800mcg)
- Pantau pasien dengan cermat
- Mungkin perlu diulang setiap 20–60 menit karena durasi kerja nalokson yang singkat
Agen lainnya
– Ketamin
- Digunakan sebagai agen analgesik lini kedua atau ketiga dalam pengaturan ED trauma mayor, biasanya pada anak berusia 2 tahun ke atas (hindari pada anak <12 bulan)
- Dosis pemuatan analgesik = maks 0.5mg/kg IV; dosis lanjutan 0.1-0.2 mg/kg IV setiap 10 menit (yaitu 10% dari dosis anestesi)
– Benzodiazepin
- Digunakan karena sifat relaksan otot, ansiolitik, dan sedatifnya (mis. peningkatan tekanan yang tidak merespons titrasi opioid)
- Midazolam memiliki onset yang cepat dan menyebabkan amnesia antegrade
- Dosis midazolam = 0.05-0.1mg/kg IV (maks 5mg); 0.5mg/kg PO (maks 20mg)
KESEHATAN ANAK: PELAJARI LEBIH LANJUT TENTANG MEDICHILD DENGAN MENGUNJUNGI BOOTH DI EMERGENCY EXPO
Analgesia untuk situasi tertentu
Insersi IV/pungsi vena
- EMLA atau gel amethocaine sebelum prosedur (lihat tabel di atas), jika waktu memungkinkan
- Perangkat Coolsense (jika tersedia) mendinginkan kulit dan efektif dalam beberapa menit setelah aplikasi
Pemeriksaan mata
- Amethocaine 0.5% tetes (+/- sikloplegik untuk mengurangi spasme iris)
Nasofaring
- Semprotan co-fenilkain atau semprotan lignokain
Kateter urin menetap
- Lignokain gel (pria DAN wanita)
Luka
- Infiltrasi lignocaine ke situs
Poin praktis: Kurangi rasa sakit injeksi anestesi lokal dengan menggunakan jarum sekecil mungkin, menghangatkan larutan dan menyuntikkan perlahan.
Penyisipan saluran pembuangan
- EMLA atau gel amethocaine sebelum prosedur, jika waktu memungkinkan
- Infiltrasi lignocaine ke situs
- Pertimbangkan sedasi prosedural (lihat bagian prosedural di bawah)
Fraktur tungkai
- Imobilisasi dengan bidai atau traksi
- Tinggikan anggota tubuh jika memungkinkan atau temukan posisi yang paling nyaman
- IN fentanyl memberikan bantuan cepat untuk nyeri parah sebelum/tanpa akses IV
- Pertimbangkan untuk melakukan blok saraf femoralis untuk fraktur femur, idealnya menggunakan bupivakain (misalnya 1.5 – 2mg/kg) untuk durasi yang lebih lama.
Luka bakar
- Pertolongan pertama instruksi adalah untuk mendinginkan area yang terbakar selama 20 menit dalam air dingin yang mengalir. Kemudian oleskan bungkus plastik (cling) untuk membakar luka untuk membantu analgesia
- IN fentanil atau morfin IV adalah pilihan yang baik untuk memberikan analgesia cepat
- Pertimbangkan sedasi prosedural (lihat bagian prosedural di bawah) untuk menerapkan atau mengganti balutan
Poin praktis: Pada fraktur dan luka bakar melingkar, sindrom kompartemen harus dipertimbangkan jika nyeri dan kebutuhan opioid meningkat dengan cepat.
Cedera kepala
- Kaji apakah presentasi disebabkan oleh nyeri vs. kebingungan
- Pertimbangkan parasetamol IV sebagai intervensi lini pertama jika tersedia dan kemudian titrasi sedikit demi sedikit morfin IV untuk memberikan efek
- Berhati-hatilah dengan penggunaan morfin jika hipotensi, hipovolemik, syok, dan keadaan sadar yang memburuk
pasien berventilasi
- Pasien mungkin memerlukan sedasi untuk mentoleransi ETT
- Pertimbangkan infus berikut, terutama jika lumpuh:
Morfin 10-40mcg/kg/jam atau Fentanil 0.3-1.2mcg/kg/jam, dan
Midazolam 1-4mcg/kg/menit
Penatalaksanaan nyeri non farmakologis
Daftar berikut menguraikan apa yang dapat dilakukan untuk membantu anak-anak mengatasi rasa sakit mereka.[4]
- Kehadiran orang tua atau orang spesial lainnya. Anak-anak merasa lebih aman dengan orang tua mereka di sana.
- Sederhana, informasi akurat tentang apa yang sedang terjadi. Jelaskan hal-hal secara perlahan, dalam potongan-potongan yang sangat kecil dan ulangi sesering yang diperlukan.
- Anak-anak harus dibantu untuk mengajukan pertanyaan dan mengungkapkan perasaan.
- Memberi anak kendali atas perawatan. Misalnya, seorang anak yang memutuskan apakah akan duduk di pangkuan atau kursi untuk suntikan mungkin akan merasa lebih sedikit sakit daripada anak yang tidak punya pilihan.
- Pernapasan yang dalam dan stabil dapat membantu mengurangi rasa sakit dan memungkinkan anak untuk mengontrol.
- Mengalihkan perhatian anak dari rasa sakit. Berbicara, video game, latihan pernapasan, meniup gelembung, televisi, musik, buku pop-up, membaca dan dibacakan, semuanya merupakan gangguan.
- Gunakan imajinasi anak untuk berubah dari cemas dan takut menjadi santai dan tenang. Memfokuskan perhatian anak pada aktivitas masa lalu yang akrab, atau menceritakan atau membaca cerita favorit, dapat membantu.
- Gunakan saran untuk menghilangkan rasa sakit, seperti, "Biarkan rasa sakit itu mengalir turun dan keluar dari tubuh Anda ke tempat tidur dan pergi ... bagus ... itu saja, biarkan saja." Gunakan bahasa anak sendiri dan kegiatan atau pengalaman favorit anak.
- Bermain/bersikap bodoh. Anak-anak bersantai dan melupakan kekhawatiran mereka saat bermain.
- Relaksasi bermanfaat bagi remaja. Pengajaran khusus dapat diberikan oleh psikolog, perawat atau profesional kesehatan lainnya. Relaksasi dapat mengurangi kecemasan, mual dan muntah dan rasa sakit.
- Sentuhan yang menenangkan. Ini termasuk membelai, membedung, memegang, mengayun, membelai, memeluk dan memijat. Memeluk adalah obat rasa sakit alami sendiri.
- Panas, dingin dan getaran dapat menghilangkan rasa sakit. Es yang dibungkus kain meringankan beberapa penyakit dan rasa sakit prosedural. Panas bermanfaat untuk nyeri otot. Getaran, baik dengan ketukan lembut atau metode mekanis lainnya, dapat memblokir rasa sakit.
- Kritik yang baik. Ingatkan anak “kamu hebat” atau “kita hampir selesai”.
Hal-hal yang tidak membantu mengurangi rasa sakit dan dapat memperburuknya[4]:
- Berbohong kepada anak-anak tentang prosedur yang menyakitkan.
- Menertawakan atau mengolok-olok anak dengan mengatakan hal-hal seperti “Hanya bayi yang menangis”.
- Menggunakan jarum sebagai ancaman. Kebohongan dan ancaman mengajarkan anak-anak untuk tidak percaya dan takut.
- Jaminan palsu. Mengatakan itu tidak akan menyakitkan ketika Anda tahu itu akan terjadi.
- Memiliki ekspektasi yang sangat tinggi terhadap anak. Tidak ada gunanya membuat ekspektasi yang terlalu tinggi sehingga anak-anak merasa stres karenanya.
- Terlalu banyak bicara tentang perasaan. Mengatakan "Saya tahu Anda khawatir/takut" dapat mengurangi kemampuan koping anak.
- Terlalu fokus pada rasa sakit atau potensi rasa sakit. Mengatakan "itu akan sangat menyakitkan" adalah ide yang buruk. Pertama mungkin tidak; kedua, mendorong anak-anak untuk mengharapkan yang terburuk.
SEDASI PROSEDURAL
Setelah stabil, pasien trauma mungkin memerlukan sedasi untuk prosedur yang akan dilakukan dalam pengaturan akut.
Prosedur yang cocok untuk sedasi prosedural termasuk akses vaskular, perbaikan laserasi, luka bakar, penyisipan drainase dada, pengurangan fraktur dan pengangkatan benda asing.
Nitro oksida
- Dapat digunakan sebagai agen tunggal untuk prosedur yang berhubungan dengan rasa sakit dan kecemasan
- Memiliki keuntungan dari onset dan offset efek yang cepat bersama dengan sifat amnestik
- Peningkatan risiko komplikasi jalan napas pada anak-anak kurang dari 2 tahun
- Harus dikombinasikan dengan analgesik untuk melakukan prosedur yang sangat menyakitkan
- Penggunaan nitrous oxide pada konsentrasi 50-70% aman
- Dapat menyebabkan perluasan udara yang terperangkap: hindari pada trauma dada (di mana ada kemungkinan pneumotoraks) dan pada cedera kepala jika ada risiko udara intrakranial (pneumocephaly).
Ketamine
- Obat penenang, amnestik, analgesik dan agen anestesi yang kuat
- Tidak mengurangi dorongan pernapasan pada dosis standar
- Peningkatan risiko komplikasi saluran napas pada anak-anak kurang dari 12 bulan
- Memerlukan kehadiran seorang dokter yang kompeten jalan napas
- Dosis awal 1-1.5 mg/kg IV selama 1-2 menit, dosis tambahan 0.5 mg/kg IV jika sedasi tidak memadai atau sedasi lebih lama diperlukan
PERTIMBANGAN LAINNYA
Kebutuhan untuk manajemen nyeri pada trauma pediatrik melampaui presentasi akut.
Masalah subakut hingga jangka panjang yang terkait dengan nyeri meliputi beberapa hal berikut:
Penurunan dan penyapihan opioid
- Setelah dapat mentoleransi asupan oral, pasien dapat beralih dari opioid parenteral ke oral
- Untuk transisi ke opioid oral, hitung total dosis morfin IV setara yang diberikan dalam 24 jam terakhir
- Jika lebih besar dari 0.5 mg/kg/hari setara morfin IV diberikan, 50-80% dosis total diberikan sebagai long-acting dengan opioid pelepasan segera yang diresepkan sebagai penyelamatan. Rasio untuk morfin terselubung terhadap oral dari IV adalah 3 kali dan untuk mengkonversi ke oksikodon oral adalah 2 kali.
- Targin adalah formulasi kerja panjang dengan efek samping sembelit yang lebih sedikit (CR Oxycodone dalam kombinasi dengan CR nalokson) dan digunakan sebagai pilihan untuk CR Oxycodone = Oxycontin (jika tersedia).
- Granul MS Contin lebih disukai digunakan ketika nasogastrik atau slang nasojejenal adalah rute pemberian.
- Korban trauma besar mungkin telah menerima opioid parenteral dalam waktu lama dan berisiko putus obat. Pasien-pasien ini harus disapih dari opioid oral 10-20% per hari selama 5-10 hari.
Neuropatik Nyeri
- Korban trauma dapat mengalami nyeri neuropatik sekunder akibat cedera saraf termal atau mekanik.
- Obat antineuropati dapat mengurangi kebutuhan opioid pada nyeri nosiseptif dan lebih efektif daripada opioid dalam manajemen nyeri neuropatik, seperti amitriptilin 0.5-2mg/kg dan gabapentinoid misalnya gabapentin 5-10mg/kg bd to tds.
- Pengurangan dosis pada gangguan ginjal menjadi pertimbangan.
Pruritus neurogenik
- Pruritus neurogenik terjadi pada 80-100% luka bakar
- Strategi farmakologis yang digunakan untuk mengobati pruritus pada luka bakar meliputi: antihistamin, amitriptyline, perawatan topikal seperti anestesi lokal, oatmeal koloid, lidah buaya dan pelembab, ondansetron dan gabapentinoid.
Gangguan tidur, kecemasan dan depresi
Pasien trauma berisiko tinggi mengalami gangguan tidur karena berbagai alasan:
- respon stres fisiologis, tekanan psikologis dan gangguan tidur dari kebutuhan perawatan
- Pertimbangkan tindakan non-farmakologis dan farmakologis untuk mengatur siklus tidur-bangun (mis. kebersihan tidur yang baik, terapi cahaya, benzodiazepin [penggunaan jangka pendek] dan melatonin 0.1mg/kg nocte, jika tersedia)
- Kecemasan dan depresi umum terjadi setelah trauma besar dan mempengaruhi pengalaman nyeri
- Obat antidepresan dapat diresepkan dan digunakan untuk efek psikotropika serta antineuropatinya
Referensi
Craig KD et al: Perubahan perkembangan ekspresi nyeri bayi selama suntikan imunisasi. Soc Sci Med 1984, 19(2): 1331-1337;
Katz E, Kellerman J, Siegal S. Gangguan perilaku pada anak-anak dengan kanker yang menjalani prosedur medis: pertimbangan perkembangan. J Konsultasikan Clin Psychol 1980, 48(3): 356.
Pedoman WHO tentang Pengobatan Farmakologis untuk Nyeri Persisten pada Anak dengan Penyakit Medis. Jenewa: Organisasi Kesehatan Dunia; 2012. Tersedia dari: https://www.ncbi.nlm.nih.gov/books/NBK138354
Pain, Pain Go Away: Membantu Anak dengan Sakit. McGrath, Finley, Ritchie & Dowden, 2nded., 2003.
Bacaan lebih lanjut
Website
www.rch.org.au/anaes/pain_management/Childrens_Pain_Management_Service_CPMS – Layanan Manajemen Nyeri Anak, RCH, Melbourne.
pediatrik-pain.ca/ – Pusat Penelitian Nyeri Anak
www.iasp-pain.org/ – Asosiasi Internasional untuk Studi Nyeri
Buku/Artikel Jurnal
McGrath PJ, Stevens BJ, Walker SM dan Zempsky WT. Oxford Textbook of Pediatric Pain. Oxford University Press, Edisi Pertama, 2013. Berisi bab 18 yang didedikasikan untuk manajemen nyeri pada trauma pediatrik dan luka bakar dengan tinjauan literatur dan detail tentang manajemen farmasi.
Twycross A, Dowden dan Stinson J. Mengelola Nyeri pada Anak: Panduan Klinis untuk Perawat dan Profesional Kesehatan. John Wiley & Sons Ltd., Edisi kedua, 2014. Manual yang mudah digunakan dengan pendekatan praktis untuk nyeri pediatrik; termasuk bab tentang penilaian nyeri, manajemen nyeri akut dan prosedural.
Schug SA, Palmer GM, Scott DA, Halliwell R dan Trinca J. Manajemen Nyeri Akut: Bukti Ilmiah. Australian and New Zealand College of Anesthetists and Faculty of Pain Medicine, Edisi keempat, 2015. Tinjauan komprehensif dan terkini dari kumpulan bukti dalam manajemen nyeri akut, seluruh bagian (Bab 9) didedikasikan untuk pasien anak termasuk alat penilaian, analgesik, blok dan intervensi nonfarmakologis.
Pedoman WHO tentang Pengobatan Farmakologis untuk Nyeri Persisten pada Anak dengan Penyakit Medis. Jenewa: Organisasi Kesehatan Dunia; 2012. Tersedia dari: www.ncbi.nlm.nih.gov/books/NBK138354 Pedoman internasional tentang manajemen nyeri pada anak-anak, gambaran yang baik dan mudah dibaca.
Roback MG, Carlson DW, Babl FE, dkk. Pembaruan pada manajemen farmakologis sedasi prosedural untuk anak-anak. Opini Saat Ini Anestesi 2016;29 Suppl 1:S21-35. Tinjauan terbaru dari berbagai agen sedasi prosedural dan rejimen untuk digunakan dalam pengaturan akut.
Baca Juga:
Mengetahui Trombosis Untuk Mengintervensi Pembekuan Darah
Perikarditis Pada Anak: Keunikan Dan Perbedaan Dari Perikarditis Pada Orang Dewasa
Henti Jantung Di Rumah Sakit: Perangkat Kompresi Dada Mekanis Dapat Meningkatkan Hasil Pasien
Nyeri Dada Pada Anak: Cara Menilainya, Apa Penyebabnya
Stres Dan Distress Selama Kehamilan: Cara Melindungi Ibu Dan Anak



