Test pochylenia głowy do góry, jak działa test, który bada przyczyny omdlenia nerwu błędnego
Test Head Up Tilt to badanie, które kończy proces diagnostyczny w celu zidentyfikowania przyczyn epizodu omdlenia, tj. utraty przytomności z powodu chwilowego spadku dopływu krwi do mózgu
Podczas badania odtwarzane są warunki epizodu omdlenia w chronionym środowisku i pod stałym monitoringiem ciśnienia krwi i tętna, co umożliwia ocenę jego pochodzenia.
Test pochylenia głowy bada omdlenia nerwu błędnego: czym jest ten dzwonek alarmowy ciała?
Dlaczego mdleje? A jakie testy określają przyczyny? Kręci ci się głowa, wzrok jest zamazany, a nogi nie radzą sobie.
Budzisz się kilka sekund później, leżąc na podłodze, najczęściej z kimś, kto klepie cię z powrotem do prawdziwego świata „życzliwym” policzkiem.
Jest to klasyczne zaklęcie omdlenia lub, z medycznego punktu widzenia, omdlenie.
Szczególnie latem – ze względu na wysokie temperatury i odwodnienie – częste są wizyty w izba pogotowia pacjentów dotkniętych tym zdarzeniem, które samo w sobie nie jest groźne, ale którego nie należy bagatelizować, ponieważ może być dzwonkiem alarmowym poważnych chorób, przede wszystkim serca.
Omdlenie niskiego ryzyka to omdlenie spowodowane nagłym spadkiem ciśnienia krwi, któremu towarzyszy lub nie spowolnienie akcji serca.
Są to omdlenia neuromediowane, czyli spowodowane nagłą zmianą autonomicznego lub wegetatywnego układu nerwowego.
Paradoksalnie omdlenie jest czynnikiem ochronnym dla mózgu. Kiedy mózg nie otrzymuje wystarczającej ilości krwi, „przestawia przełącznik”, aby się chronić.
Wraz z upadkiem, w rzeczywistości, podmiot równoważy ciśnienie i doprowadza perfuzję mózgową do optymalnego poziomu.
Omdlenia neuromediowane zwykle występują u młodych kobiet z niedociśnieniem, u osób starszych z bardzo niskim ciśnieniem krwi, częściowo dlatego, że piją mało, lub u dorastających nastolatków.
Wyzwalaczami mogą być silne emocje, niepokój, gorące otoczenie, silny ból lub proste okoliczności, takie jak pobranie krwi lub wizyta u chorego krewnego w szpitalu.
W takich przypadkach głównym zagrożeniem są konsekwencje upadku, czasem poważne.
Omdlenia u osób z chorobami serca, takimi jak choroba przerostowa lub rozstrzeniowa, są poważniejsze.
Szacuje się, że u tych pacjentów, jeśli nie są odpowiednio monitorowane, epizody omdleń zwiększają częstość nagłych zgonów nawet o 24% w ciągu roku od omdlenia.
Jak wykonuje się diagnostykę różnicową omdleń? Planowym testem do diagnozy przyczyn omdleń jest Test Head Up Tilt
Większość pacjentów, którzy przychodzą na ten test, ma już prawdopodobną diagnozę omdlenia neuromediowanego, ponieważ przeszli już, zwykle na oddziale ratunkowym, badanie kardiologiczne, badania krwi i elektrokardiogram, które wykluczyły poważną chorobę serca.
Pozostaje jednak wątpliwość, że omdlenie mogło być spowodowane na przykład defektem elektrycznym w mięśniu sercowym.
W takich przypadkach podczas próby pochylenia i jednocześnie z omdleniami dochodzi do zawieszenia rytmu serca, o czym świadczy elektrokardiogram, który może trwać nawet kilkadziesiąt sekund.
Są to najpoważniejsze przypadki wymagające celowanej terapii lekowej lub wszczepienia rozrusznika serca lub Defibrylator.
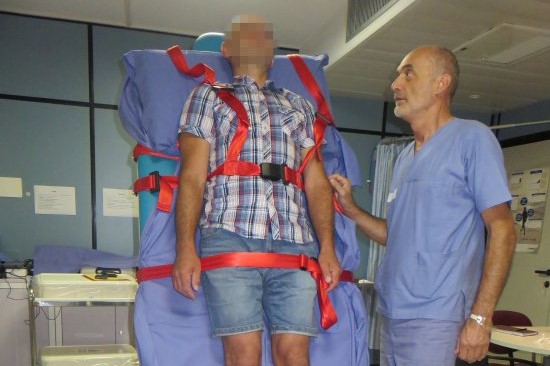
Celem Testu Przechyłu jest odtworzenie, w chronionym środowisku i przy ciągłym monitorowaniu ciśnienia krwi i częstości akcji serca, możliwego epizodu omdlenia oraz zrozumienie jego przyczyn.
Pacjent kładzie się na kanapie i zabezpiecza w nosidłach. Kanapa jest następnie podnoszona pionowo, aż osiągnie 60°.
W tej pozycji ciało ma tendencję do dobrej reakcji i kompensowania ciągnięcia żylnego, które jest skoncentrowane w kończynach dolnych.
Jednak u większości pacjentów, którzy mieli epizody omdlenia, te systemy kompensacyjne zawodzą: ciśnienie nagle spada, a częstość akcji serca również zwalnia, powodując typowe omdlenia neuromediowane.
Odwrotnie, jeśli po 20 minutach w pozycji ortostatycznej nie wystąpią znaczące objawy, podaje się podjęzykowo tabletkę nitrogliceryny, która ma bardzo szybki efekt obniżenia ciśnienia.
Jeśli nawet po podaniu leku pacjent pozostaje przytomny i nie zgłasza żadnych szczególnych objawów, jest mało prawdopodobne, że wystąpią kolejne epizody omdleń.
Jeśli wątpliwości diagnostyczne pozostają i wystąpią inne omdlenia, można podjąć decyzję o wszczepieniu rejestratorów pętlowych (małych rejestratorów podskórnych, które monitorują zachowanie serca przez okres do trzech lat), aby wykluczyć poważne zaburzenia rytmu, o których pacjent nie jest świadomy.
Po zdiagnozowaniu omdlenia neuromediowanego terapia składa się z prostych porad, jak zapobiegać lub „przerwać” omdlenie.
Jeśli, na przykład, przyczyną omdlenia jest próbka krwi – precyzuje kardiolog – po prostu pobierz próbkę leżąc i odczekaj kilka minut przed wstaniem z łóżka.
Najważniejszą rzeczą jest, aby nie ignorować objawów poprzedzających omdlenie: jeśli twoja głowa zaczyna się kręcić, a wzrok staje się niewyraźny, ważne jest, aby położyć się tam, gdzie jesteś, aby uniknąć upadku. Wreszcie, szczególnie latem, konieczne jest przyjmowanie dużej ilości płynów, aby utrzymać ciśnienie krwi na odpowiednim poziomie.
Jeśli pacjent zastosuje te małe środki w praktyce, omdlenie zwykle pozostaje wspomnieniem.
Czytaj także:
Farmakoterapia typowych zaburzeń rytmu serca u pacjentów w nagłych wypadkach
Kanadyjski wskaźnik ryzyka omdlenia – w przypadku omdlenia pacjenci są naprawdę zagrożeni, czy nie?



