Zjawisko Raynauda: przyczyny, objawy i leczenie
Zjawisko Raynauda charakteryzuje się nadmiernym skurczem naczyń krwionośnych na obwodzie, co powoduje zmniejszenie przepływu krwi do dotkniętych obszarów
Reakcja może być wywołana przez zimno i/lub stres emocjonalny (intensywne emocje, przerażenie) i/lub szybką zmianę z ciepłego na zimne lub inne czynniki, z których niektóre wciąż nie są w pełni zrozumiałe.
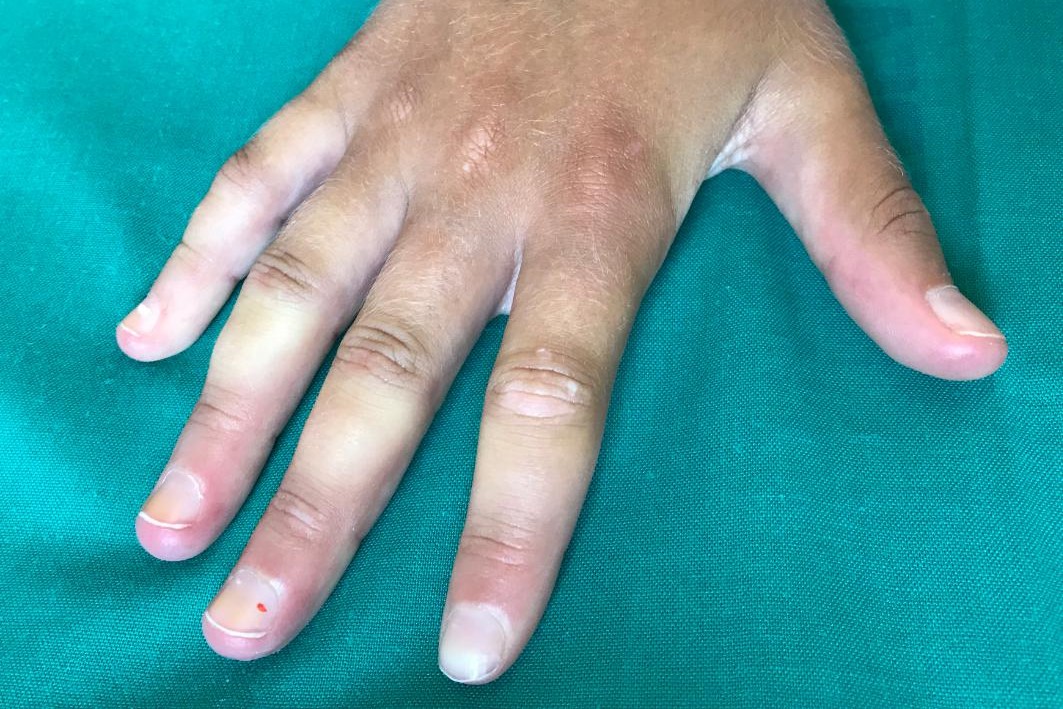
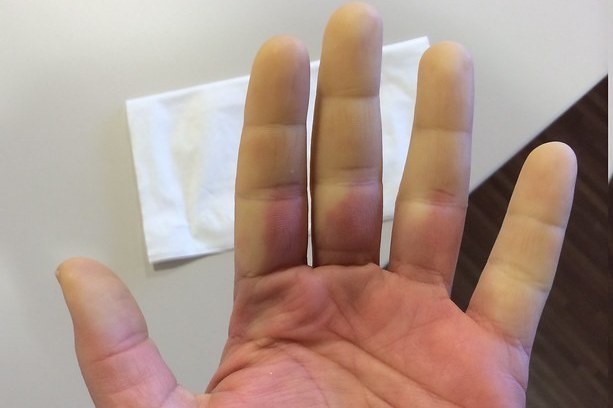
Zmniejszony przepływ krwi powoduje drętwienie rąk, a następnie sinicę, bladość, ból, mrowienie i pieczenie.
W połowie przypadków zjawisko to może być wtórne do innych patologii; jeśli jest idiopatyczny (tj. przyczyna jest nieznana), nazywa się to zespołem Raynauda, a czasami określa się go mianem nadwrażliwości lub „alergii” na zimno.
Zjawisko Raynauda występuje głównie w palcach rąk i nóg, ale może również obejmować inne obszary ciała, takie jak czubek nosa, małżowiny uszne i język
Fenomen Raynauda nosi imię francuskiego lekarza Maurice'a Raynauda (1834-1881).
Przyczyny i czynniki ryzyka zjawiska Raynauda
Czasami wiąże się z tym ból.
Nazywa się to
- pierwotny lub prymitywny: zjawisko występuje samo, bez przyczyny choroby;
- wtórne: zjawisko jest oznaką patologii;
- idiopatyczny: jeśli podstawowa przyczyna jest nieznana.
Pierwotne zjawisko Raynauda jest częstsze niż forma wtórna
Pierwotna choroba Raynauda zwykle zaczyna się poniżej 25 roku życia i dotyka głównie kobiety, które nie tolerują przeziębienia, które sięga dzieciństwa.
Z drugiej strony, pacjenci z wtórną postacią Raynauda często wykazują objawy towarzyszącego stanu (zazwyczaj zapalenia stawów, tocznia, twardziny…), takich jak ból stawów, wysypka skórna i osłabienie.
Pierwotne lub idiopatyczne zjawisko Raynauda
Zjawisko Raynauda jest uważane za prymitywne lub idiopatyczne, jeśli występuje samodzielnie i nie jest związane z innymi chorobami.
W tej postaci często występuje u młodych kobiet, a zwłaszcza w okresie dojrzewania i wczesnej dorosłości.
Uważa się, że idiopatyczny zespół Raynauda jest przynajmniej częściowo dziedziczny, chociaż konkretne geny nie zostały jeszcze zidentyfikowane.
Palenie papierosów jest czynnikiem, który może zwiększyć częstotliwość i intensywność ataków; według niektórych autorów wydaje się, że pewną rolę odgrywa również składnik hormonalny.
Kofeina, estrogeny i nieselektywne beta-blokery są często wymieniane jako czynniki obciążające, ale dowody na to, że należy ich unikać, nie wydają się solidne.
Zimna pogoda, stres psychiczny i fizyczny oraz intensywne emocje zwiększają ryzyko wystąpienia tego zjawiska.
Wtórne zjawisko Raynauda
Zjawisko Raynauda lub wtórne Raynauda jest związane z wieloma innymi stanami i chorobami:
- Choroby tkanki łącznej
- Twardzina
- Toczeń rumieniowaty układowy
- Reumatoidalne zapalenie stawów
- Zespół Sjogrena
- zapalenie skórno-mięśniowe
- Zapalenie wielomięśniowe
- Przewlekły zespół aglutyninowy
- Zespół Ehlersa-Danlosa
- Narkotyki
- Beta-blokery
- Leki cytotoksyczne – zwłaszcza chemioterapeutyki, a zwłaszcza bleomycyna
- Cyklosporyna
- Bromokryptyna
- Ergotamina
- Sulfasalazyna
- Leki stymulujące ośrodkowy układ nerwowy, np. amfetaminy i metylofenidat
- Leki bez recepty, np. pseudoefedryna
- Zawodowy
- Długotrwałe narażenie rąk na związki chemiczne lub tworzywa sztuczne, np. chlorek winylu, rtęć lub PVC
- Manifestacja paranowotworowa
Inne przyczyny i czynniki ryzyka:
- arteriopatia;
- zaburzenia nerwowe;
- kończyna dotknięta udarem;
- stwardnienie rozsiane;
- paraliż dziecięcy;
- profesjonalne wykorzystanie narzędzi wibracyjnych, takich jak młoty pneumatyczne, wykaszarki czy piły łańcuchowe;
- zespół cieśni nadgarstka;
- zespół cieśniny górnej klatki piersiowej;
- patologia tarczycy;
- palenie;
- zimno
- urazy dłoni lub stóp (złamania, operacje lub odmrożenia).
Objawy i oznaki
Zjawisko Raynauda występuje głównie w obszarach o większym rozproszeniu kalorycznym i mniejszym zapotrzebowaniu metabolicznym (bardziej zużywalnym), czyli na palcach (zwłaszcza dłoni).
W niektórych przypadkach dyskomfort lub ból są związane z dotkniętą częścią.
Charakteryzuje się trzema fazami, które mogą trwać od mniej niż minuty do kilku godzin
- Faza niedokrwienia (lub „bladości”): dopływ krwi jest zmniejszony, a obszar staje się blady, zimny, zdrętwiały, a czasem bolesny;
- Faza zastoju żylnego (lub „sinica”): dotknięty obszar zaczyna sinieć i może odczuwać mrowienie i dyskomfort;
- Faza przekrwienia reaktywnego (lub „zaczerwienienie”): krew napływa z powrotem do obszaru, a obszar wydaje się czerwonawy i ciepły. Może wystąpić mrowienie, drętwienie i ból. Normalny przepływ zwykle powraca w ciągu kwadransa.
W większości przypadków zjawisko to może zakłócać codzienne czynności pacjentów (zwłaszcza te wymagające użycia rąk lub stóp), ale nie powoduje długotrwałego uszkodzenia kończyn.
Diagnoza
Diagnoza ma zasadniczo charakter kliniczny: obiektywne badanie pozwala na wykrycie zjawiska, często bez konieczności wykonywania testów stymulacji zimnem.
Wideodeapiloskopia jest badaniem pierwszego wyboru w celu odróżnienia idiopatycznego objawu Raynauda od wtórnego do chorób ze spektrum twardziny (twardzina, zapalenie wieloskórno-mięśniowe, mieszane zapalenie tkanki łącznej).
Wideokapilaroskopia u tych pacjentów wykazuje typowe zmiany: zmniejszenie liczby pętli włośniczkowych, obszary jałowe, olbrzymie pętle włośniczkowe zwane megakapilarami, mikrokrwotoki.
Test stymulacji zimnem polega na zanurzeniu ręki pacjenta w lodowatej wodzie w celu wywołania epizodu.
Można również ćwiczyć manewr uciskowy wykonywany przez pacjenta poprzez dociskanie do siebie dłoni z rękami złożonymi podczas modlitwy (objawy, które można wywołać w bardziej zniuansowany sposób niż przy próbie stymulacji zimnej).
Powikłania zjawiska Raynauda
Powikłania są rzadkie.
Mogą wystąpić:
- owrzodzenia skóry;
- blizny;
- zgorzel;
- cienkie, zwężające się palce o gładkiej, błyszczącej skórze;
- łamliwe i wolno rosnące paznokcie.
Terapia
U pacjentów cierpiących na objaw Raynauda ważne jest unikanie ekspozycji na zimno, stosowanie rękawiczek i grubych skarpet, aby utrzymać ciepło w kończynach.
Z farmakologicznego punktu widzenia u osób opornych na leczenie zachowawcze antagoniści wapnia są bardzo skuteczni. Zmniejszają liczbę i czas trwania epizodów skurczu naczyń, wywołując rozszerzenie naczyń tętniczych obwodowych.
W cięższych przypadkach można zastosować sympatektomię (endoskopową sympatektomię piersiową), kontrowersyjny zabieg chirurgiczny.
Czytaj także:
Emergency Live jeszcze bardziej…Live: Pobierz nową darmową aplikację swojej gazety na iOS i Androida
Łuszczyca, ponadczasowa choroba skóry
Ekspozycja na zimno i objawy zespołu Raynauda
Łuszczycowe zapalenie stawów: co to jest?
Łuszczyca: pogarsza się zimą, ale to nie tylko zimno jest winne