Dermatitis de contacto: tratamiento del paciente
La dermatitis de contacto, una reacción de hipersensibilidad retardada de tipo IV, es una inflamación aguda o crónica de la piel que resulta del contacto directo de la piel con productos químicos o alérgenos.
¿Qué es la dermatitis de contacto?
La sensibilidad de la piel en la dermatitis de contacto puede desarrollarse después de una exposición corta o prolongada.
La dermatitis de contacto, una reacción de hipersensibilidad retardada de tipo IV, es una inflamación aguda o crónica de la piel que resulta del contacto directo de la piel con productos químicos o alérgenos.
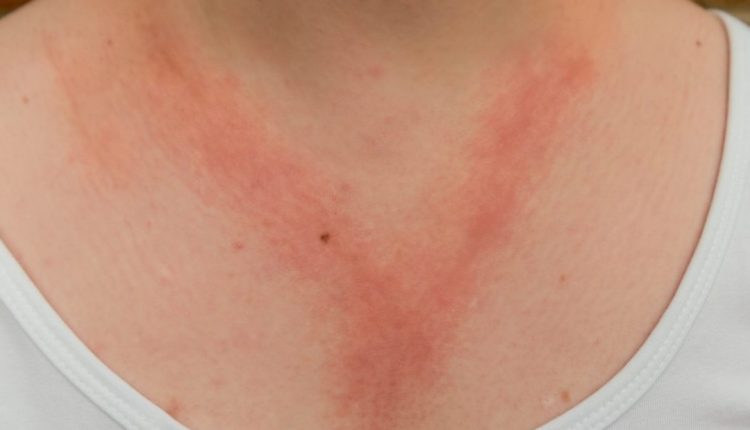
La inflamación e irritación de la piel a menudo está claramente delimitada y es causada por el contacto con sustancias a las que la piel es sensible.
Existen cuatro tipos básicos: alérgicos, de contacto, fototóxicos y fotoalérgicos.
Dermatitis alérgica. La dermatitis alérgica resulta del contacto directo con sustancias llamadas alérgenos.
Dermatitis de contacto irritante. La dermatitis de contacto irritante se desarrolla cuando la piel entra en contacto con una sustancia irritante.
Dermatitis de contacto fototóxica. La dermatitis de contacto fototóxica es un trastorno de la piel similar a las quemaduras solares que resulta del daño tisular directo después de la activación de un agente fototóxico inducido por la luz ultravioleta.
Dermatitis de contacto fotoalérgica. La dermatitis de contacto fotoalérgica es una reacción cutánea de hipersensibilidad de tipo retardado en respuesta a un fotoantígeno aplicado a la piel en sujetos previamente sensibilizados a la misma sustancia.
Otros tipos de dermatitis
- Dermatitis de contacto. Causado por un alérgeno o sustancia irritante. La dermatitis de contacto irritante representa el 80% de todos los casos de dermatitis de contacto.
- Dermatitis atópica. Muy común en todo el mundo y en aumento. Afecta por igual a hombres y mujeres y representa del 10% al 20% de todas las derivaciones al dermatólogo. Las personas que viven en áreas urbanas con poca humedad son más propensas a desarrollar este tipo de dermatitis.
- Dermatitis herpetiforme. Aparece como consecuencia de una afección gastrointestinal conocida como enfermedad celíaca.
- Dermatitis seborreica. Más común en bebés y en personas entre 30 y 70 años. Parece afectar principalmente a hombres y ocurre en el 85% de las personas con SIDA.
- Dermatitis numular. Un tipo de dermatitis menos frecuente, cuya causa se desconoce y que suele aparecer con mayor frecuencia en personas de mediana edad.
- Dermatitis por estasis. Esta es una inflamación de la parte inferior de las piernas causada por la acumulación de sangre y líquido, que ocurre con mayor frecuencia en personas con venas varicosas.
- Dermatitis peribucal. Algo similar a la rosácea, aparece con mayor frecuencia en mujeres de entre 20 y 60 años.
- Dermatitis infecciosa. Dermatitis secundaria a una infección de la piel.
La fisiopatología de la dermatitis de contacto involucra patógenos que irritan la piel.
- Vinculante. El complejo de hapteno (pequeñas moléculas hidrofóbicas) – la proteína ingresa al estrato córneo y se une a las células de Langerhans que presentan el antígeno a nivel epidérmico.
- Engaño. Estas células procesan el antígeno y se dirigen a los ganglios linfáticos regionales donde presentan el antígeno a las células T CD4 vírgenes.
- Proliferación. Estas células T luego proliferan en células T efectoras y de memoria, que causan dermatitis de contacto dentro de las 48 a 96 horas posteriores a la reexposición al alérgeno.
La incidencia de la dermatitis de contacto está muy extendida en todo el mundo.
El 80% de los casos son causados por una exposición excesiva o por los efectos aditivos de los irritantes.
El tipo más común de dermatitis es la dermatitis de contacto irritante, que representa alrededor del 80 % de todos los casos de dermatitis de contacto.
En la dermatitis de contacto irritativa ocupacional, la incidencia de casos confirmados es de 5 por 100,000 trabajadores.
Causas
Si hay antecedentes de condiciones alérgicas, la piel debe ser sensible y es más probable que se desarrolle dermatitis de contacto.
Agua. Puede que te sorprenda, pero el agua puede agravar la dermatitis de contacto debido al lavado frecuente de manos y al contacto prolongado con el agua.
jabones Todos los tipos de jabones, detergentes, champús y otros agentes de limpieza contienen sustancias nocivas que pueden irritar la piel.
Disolventes. Los disolventes como la trementina, la parafina, el combustible y los diluyentes son sustancias fuertes que dañan la piel sensible.
Temperaturas extremas. Hay personas que son muy sensibles incluso cuando se exponen a temperaturas extremas, lo que puede causar dermatitis de contacto.
Manifestaciones clínicas
Por lo general, no hay síntomas sistémicos a menos que la erupción esté muy extendida.
Picor. Cuando el paciente se expone a un irritante, se produce una picazón intensa.
Eritema. La piel se enrojece debido a la irritación.
Lesiones de la piel. Las vesículas son una manifestación común de la dermatitis de contacto.
lagrimeo El llanto se refiere a la exudación del contenido de las vesículas, que puede ser pus o una sustancia acuosa.
Costras. Las vesículas comienzan a formar una costra que se seca lentamente.
El secado. La piel se seca y se despega.
La dermatitis de contacto puede dar lugar a las siguientes complicaciones:
Prurito crónico y piel escamosa. Una condición de la piel llamada neurodermatitis comienza con un parche de piel que pica que, si se rasca habitualmente, puede resultar en una piel gruesa, coriácea y descolorida.
Infección. Si una erupción se rasca habitualmente, puede convertirse en una herida abierta por donde pueden entrar bacterias y provocar una infección.
Evaluación y resultados de diagnóstico
La ubicación de la erupción y el historial de exposición ayudan a determinar la condición.
Prueba de parche. Las pruebas de parche de la piel con agentes sospechosos pueden aclarar el diagnóstico.
Prueba epicutánea rápida en capa fina (TRUE). La prueba de parche más utilizada es la prueba VERDADERA.
El tratamiento médico
El paso más importante en el tratamiento médico de la dermatitis es reconocer el factor causal para poder evitarlo.
Evitando lo irritante. La clave es identificar la sustancia que causa la erupción para que pueda evitarse.
Fototerapia. Hay pacientes que necesitan fototerapia para calmar el sistema inmunológico, y el método se llama fototerapia.
Baños medicados. Los baños medicados se prescriben para áreas más grandes de dermatitis.
Terapia de drogas
La terapia con medicamentos para la dermatitis de contacto generalmente consiste en lociones, cremas y medicamentos orales.
Se puede recetar hidrocortisona, un corticosteroide, para combatir la inflamación en un área localizada.
Antihistamínicos. Se pueden administrar antihistamínicos recetados si la potencia de los medicamentos sin receta es inadecuada.
Crema protectora. Estos productos pueden proporcionar una capa protectora a la piel.
Antibióticos. Se pueden usar antibióticos tópicos u orales para tratar la infección secundaria.
La gestión de enfermería
El manejo de enfermería de un paciente con dermatitis de contacto implica lo siguiente:
Evaluación de enfermería
La evaluación de la piel debe ser el enfoque principal de un paciente con dermatitis de contacto.
Características de la piel. Evaluar la piel, observando el color, la humedad, la textura y la temperatura.
Lesiones. Nótese eritema, edema, sensibilidad, presencia de erosiones, excoriaciones, fisuras y engrosamiento.
Apariencia. Evaluar la percepción y el comportamiento del paciente en relación con los cambios de apariencia.
Diagnóstico de enfermería
Con base en los datos de evaluación, los principales diagnósticos de enfermería son:
- Deterioro de la integridad de la piel relacionado con el contacto con irritantes o alérgenos.
- Alteración de la imagen corporal relacionada con lesiones cutáneas visibles.
- Riesgo de infección relacionado con abrasiones y roturas de la piel.
- Riesgo de deterioro de la integridad de la piel relacionado con el rascado frecuente y la piel seca.
Planificación y objetivos de los cuidados de enfermería
Artículo principal: 4 Planes de cuidados de enfermería para la dermatitis
Los principales objetivos para el paciente son:
- El paciente mantiene una integridad óptima de la piel dentro de los límites de la enfermedad, como lo demuestra la piel intacta.
- El paciente verbaliza sus sentimientos sobre las lesiones y continúa con sus actividades e interacciones diarias.
- El paciente permanece libre de infecciones secundarias.
- El paciente informa un aumento en el nivel de comodidad y la piel permanece intacta.
Intervenciones de enfermería
Las intervenciones de enfermería apropiadas para el paciente incluyen:
- Protección de la piel. Anime al paciente a bañarse en agua tibia con un jabón suave, luego seque la piel al aire y séquela suavemente.
- Aplicación tópica. La aplicación habitual de cremas y ungüentos con esteroides tópicos es dos veces al día, esparcida en una capa fina y con moderación.
- Preparación para la fototerapia. Prepare al paciente para la fototerapia, ya que este método utiliza ondas de luz ultravioleta A o B para promover la cicatrización de la piel.
- Reconocer los sentimientos del paciente. Permita que el paciente exprese verbalmente sus sentimientos sobre la condición de la piel.
- Higiene adecuada. Anime al paciente a mantener la piel limpia, seca y bien lubricada para reducir los traumatismos cutáneos y el riesgo de infección.
Evaluación
Los resultados esperados del paciente incluyen:
- El paciente mantuvo una integridad óptima de la piel dentro de los límites de la enfermedad, como lo demuestra la piel intacta.
- El paciente verbalizó sus sentimientos sobre las lesiones y continuó con sus actividades e interacciones diarias.
- El paciente permaneció libre de infecciones secundarias.
- El paciente informó un mayor nivel de comodidad y que la piel permaneció intacta.
Pautas de alta y atención domiciliaria
Para reducir el picor y calmar la piel inflamada se deben seguir las siguientes pautas:
- Evite el irritante. Evite que la sustancia que causa la reacción entre en contacto con la piel.
- Cremas contra la picazón. Aplique cremas contra la picazón o lociones de calamina en el área afectada.
- Aplicación en frío. Humedezca paños suaves y sosténgalos contra la erupción para calmar la piel durante 15 a 30 minutos.
- Evite las sustancias que contengan perfume. Elija jabones, polvos y otros productos personales sin perfume, ya que pueden irritar el área afectada.
Pautas de documentación
La documentación debe centrarse en
- Características de la lesión o condición.
- Factores causales y contribuyentes.
- Impacto de la condición en la imagen personal y el estilo de vida.
- Observaciones, presencia de conductas desadaptativas, cambios emocionales, nivel de independencia.
- Sistema de apoyo disponible.
- Terapia antibiótica reciente o en curso.
- Signos y síntomas del proceso infeccioso.
- Plan de tratamiento.
- plano didáctico.
- Respuestas a las intervenciones, enseñanzas y acciones realizadas.
- Logro o progreso hacia los resultados deseados.
- Cambios en el plan de tratamiento.
Lee también
Dermatitis por Estrés: Causas, Síntomas y Remedios
Celulitis infecciosa: ¿qué es? Diagnostico y tratamiento
Dermatitis de contacto: causas y síntomas
Enfermedades de la piel: ¿Cómo tratar la psoriasis?
Pitiriasis Alba: Qué Es, Cómo Se Manifiesta Y Cuál Es El Tratamiento
Dermatitis atópica: tratamiento y cura
Psoriasis, una enfermedad que afecta tanto a la mente como a la piel
Dermatitis alérgica de contacto y dermatitis atópica: las diferencias
Reacciones adversas a medicamentos: qué son y cómo manejar los efectos adversos
Síntomas y remedios de la rinitis alérgica
Conjuntivitis Alérgica: Causas, Síntomas Y Prevención
Qué es y cómo leer la prueba del parche de alergia
Eccema o dermatitis por frío: esto es lo que debe hacer
La psoriasis, una enfermedad de la piel que no envejece
Manifestaciones clínicas de la dermatitis atópica
Dermatomiositis: qué es y cómo tratarla
Dermatitis Atópica: Síntomas Y Diagnóstico
Dermatitis: Los Diferentes Tipos Y Cómo Distinguirlos



