Persistierende Beindrainage bei einem pädiatrischen Traumapatienten: Fallbericht eines 7-jährigen Kindes
Persistierende Beindrainage bei einem pädiatrischen Traumapatienten: Ein 7-jähriger Mann mit Asthma in der Vorgeschichte erlitt bei einem Autounfall mehrere Verletzungen, darunter eine linke Hüftluxation, eine linke Femurfraktur, eine linke Radialisfraktur, eine Trümmerfraktur des laterale Wand der rechten Orbita, eine rechte retrobulbäre Blutung und eine nicht dislozierte Fraktur der hinteren Wand der rechten Kieferhöhle
Drainage bei einem pädiatrischen Traumapatienten, Präsentation des Fallberichts
Er unterzog sich einer geschlossenen Reposition der linken Hüftluxation, einer externen Fixation der linken Femurfraktur und einer geschlossenen Reposition und einem Guss der linken Radiusfraktur mit Entfernung des Fixateur externe und einer submuskulären Plattierung des linken Femurs 7 Tage später.
Er wurde zunächst nicht mehr untersucht, bis eine Besuchsschwester, die sich um seine Mutter kümmerte, feststellte, dass seine linke Oberschenkelwunde entwässerte.
Bei seinem orthopädischen Besuch 4 Monate nach seinem Unfall war seine körperliche Untersuchung signifikant für eine eitrige Ansammlung an einem seiner Schnitte am linken seitlichen Oberschenkel.
Der Rest seiner körperlichen Untersuchung war normal und er wurde zur weiteren Untersuchung ins Krankenhaus eingeliefert.
Die eitrige Sammlung wurde abgesaugt und war letztendlich kulturnegativ.
Eine Röntgenaufnahme des linken Femurs zeigte an den Frakturstellen einen überbordenden Kallus.
Zu seinen Vitalparametern gehörten eine Temperatur von 36.9 °C, ein Puls von 118 Schlägen/min, ein Blutdruck von 105/47 mm Hg, eine Atemfrequenz von 20 Atemzügen/min und eine Sauerstoffsättigung von 100 % in der Umgebungsluft.
Seine Laboruntersuchungen bei Aufnahme waren: Leukozytenzahl 14.9 × 1000/μl (Referenzbereich 4.0–15.0 × 1000/μl) mit 69.9 % Neutrophilen (Referenzbereich 26.0–77.0 %), 17.3 % Lymphozyten (Referenzbereich 12.0 %) –60.0%), 8.9% Monozyten (Referenzbereich 3.0%–14.0%), 3% Eosinophile (Referenzbereich 0.0%–10.0%), 0.2% Basophile (Referenzbereich 0.0%–4.0%) und 0.7% unreife Granulozyten (Referenz .) Bereich 0.0%–3.0 %), hochsensitives C-reaktives Protein (CRP) von 39 mg/L (Referenzbereich <1.0 mg/L) und eine Erythrozytensedimentationsrate (BSG) von 78 mm/h (Referenzbereich 0–20 .) mm/h).
Er wurde am nächsten Tag in den Operationssaal (OR) gebracht, wo 2 Eiterbereiche innerhalb der distalsten Inzision und ein Sinustrakt hinter dem Femur und auf der zuvor platzierten Metallplatte identifiziert wurden.
Der Bereich wurde ausgewaschen, die Hardware wurde entfernt und er wurde empirisch auf Oxacillin gestartet.
Aerobe und anaerobe Bakterienkulturen waren negativ, mit Ausnahme von 2 verschiedenen Isolaten von Koagulase-negativen Staphylokokken, die nicht aus den Platten gewonnen wurden, sondern nach 4 Tagen nur aus der Thioglykolatbrühe wuchsen, was auf niedrige Bakterienkonzentrationen schließen lässt.
Er wurde alle 15 Stunden von Oxacillin auf Vancomycin 8 mg/kg/Dosis umgestellt, was zu einem anfänglichen Talspiegel von 6.8 µg/ml führte.
Als sein Spicagips 5 Tage postoperativ entfernt wurde, wurde eine neue oberflächliche eitrige Ansammlung im mittleren linken lateralen Femur festgestellt, die eine weitere Auswaschung erforderte.
Er erhielt weiterhin Vancomycin, das auf 15 mg/kg/Dosis alle 6 Stunden angepasst worden war, um die Talgdrüsen zwischen 15 und 20 µg/ml mit einem maximalen Talspiegel von 19.6 µg/ml zu halten.
Zweiundzwanzig Tage später wurden die Nähte entfernt und es wurde erneut eine eitrige Drainage an der unteren und mittleren Inzisionsstelle des linken seitlichen Oberschenkels gefunden
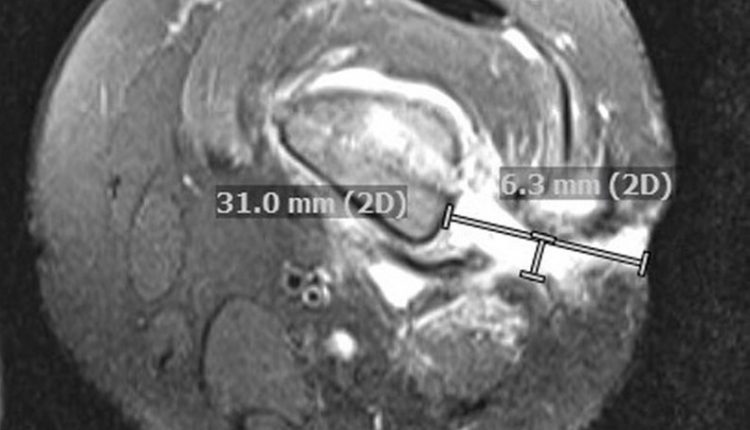
Die Magnetresonanztomographie (MRT) zeigte mehrere dünne Bahnen, die sich vom Femur bis zur Haut erstreckten, zusätzlich zu diffusen Bereichen des Knochenmarks, angrenzenden Weichgewebes und Muskelödemen sowie einer chronischen Periostreaktion (Abb. 1B).
Interessanterweise waren seine Entzündungsmarker alle gesunken (CRP 5.3 mg/l, BSG 25 mm/h und WBC 8.4 × 1000/μl).
Kulturen, die während der dritten Inzision und Drainage im OP entnommen wurden, zeigten die Diagnose.
Einhundertzweiundfünfzig Tage nach der ersten traumatischen MVA wurde der Patient für eine dritte Inzision und Drainage gebracht, wo Eiter an den ursprünglichen Inzisionsstellen und unter dem iliotibialen Band und Teilen des Vastus lateralis gefunden wurde, die ein Debridement erforderten.
Mehrere Knochenbiopsien und Kulturen von eitriger Flüssigkeit aus dem Knochen wurden zum Färben und Kultivieren gesammelt.
Die Färbungen waren negativ für Bakterien, Pilze und säurefeste Bazillen.
Eine von 3 Kulturen des Eiters ließ 3 koloniebildende Einheiten von Clostridioides difficile nach einer anaeroben Inkubation für 3 Tage wachsen.
Dies wurde durch matrixunterstützte Laserdesorptions-/Ionisations-Flugzeit-Massenspektrometrie unter Verwendung der Vitek-Massenspektrometrie (bioMérieux) in vitro-Diagnostikdatenbank identifiziert.
Bakterien-, Pilz- und säurefeste Bazillenkulturen des Knochens blieben steril, und ein molekularer Test auf Nicht-Tuberkulose-Mykobakterien war negativ.
Knochenbiopsien aus dem distalen und mittleren linken Femur zeigten eine chronische Osteomyelitis.
Eine wiederholte MRT 7 Tage später zeigte eine vermehrte nicht-anreichernde Region im distalen Femurmark bezüglich nekrotischem gegenüber eitrigem Material, die mit einem flüssigkeitsverstärkenden Trakt zur Haut und einem sequestrierten kortikalen Knochenfragment im mittleren bis distalen Femur kommunizierte.
Trotz fortgesetzter Behandlung mit Vancomycin i.v. erhöhten sich seine Entzündungsmarker: WBC 10.9 × 1000/μl, CRP 42.8 mg/l und BSG 59 mm/h.
Zurück im OP wurde ein Sinustrakt im distalen Bereich der oberen Inzision debridiert, und es wurde festgestellt, dass sich Eiter bis zu einem subperiostalen Abszess fortsetzte.
Aufgrund der vorherigen positiven Kultur für C. difficile wurde mit der Einnahme von empirischem Metronidazol begonnen, und Vancomycin wurde fortgesetzt.
In drei von 4 Gewebekulturen wuchs C. difficile nach anaerober Inkubation. Vancomycin wurde nach 6-wöchiger Therapie wegen fehlender Besserung abgesetzt.
Ein Follow-up-MRT des linken Femurs 21 Tage nach dem letzten OP-Eingriff zeigte erneut eine chronische Osteomyelitis mit anhaltenden drainierenden Fistelgängen, jedoch ohne Progression oder neue Befunde
Seine Entzündungsmarker waren: WBC 6.2 × 1000/μL, CRP 0.3 mg/L und BSG 8 mm/h.
Er beendete eine 3-wöchige intravenöse Metronidazol-Therapie und wurde 188 Tage nach der ersten Verletzung auf eine orale Therapie umgestellt.
Er nimmt weiterhin orales Metronidazol wegen chronischer Osteomyelitis ein.
Bei seiner letzten Nachsorgeuntersuchung war seine körperliche Untersuchung signifikant, da es keine weiteren eitrigen Drainagen aus den seitlichen Oberschenkelschnitten gab.
Er hatte weiterhin eine leicht erhöhte BSG von 25 mm/h, aber ein normales CRP von 0.3 mg/l.
Es ist geplant, sich einer Sequesterentfernung mit Beinverlängerung zu unterziehen.
Persistent_Leg_Drainage_in_a_Pediatric_Trauma.27 Drenaggio traumatizzato pediatricoLesen Sie auch:
Tourniquet oder kein Tourniquet? Zwei erfahrene Orthopäden sprechen über den gesamten Knieersatz
MEDEVAC In Italien, Hauptkomplikationen und Behandlungen beim Transport kritischer Patienten?
Pre-Vac, tragbare sterile Flasche für die geschlossene Wunddrainage
Quelle:
Howard, Ashley tun*; Rychalsky, Michelle R. PharmD†; Murray, Thomas S. MD, PhD*



