Djup ventrombos: vad det är, orsaker, behandling och patienthantering
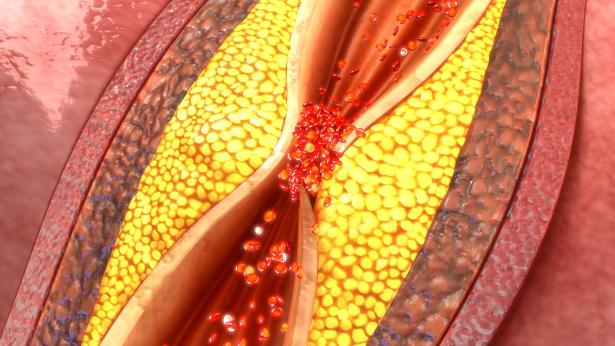
Djup ventrombos uppstår när en blodpropp (trombus) bildas i en eller flera av de djupa venerna i kroppen, vanligtvis i benen
Vad är djup ventrombos?
Djup ventrombos är en del av ett tillstånd som kallas venös tromboembolism.
Djup ventrombos uppstår när en blodpropp (trombus) bildas i en eller flera av de djupa venerna i kroppen, vanligtvis i benen.
Djup ventrombos kan orsaka bensmärta eller svullnad, men kan uppstå utan några symtom.
Djup ventrombos är ett allvarligt tillstånd eftersom blodproppar i venerna kan lossna, färdas genom blodomloppet och blockera lungorna, vilket blockerar blodflödet.
Även om den exakta orsaken till djup ventrombos fortfarande är oklar, finns det mekanismer som tros spela en betydande roll i dess utveckling
- Minskat blodflöde. Venös stas uppstår när blodflödet minskar, när venerna vidgas och när skelettmuskelkontraktionen minskar.
- Skada. Skador på den intima slemhinnan i blodkärlen skapar en plats för koagelbildning.
- Flebit. Bildandet av en tromb åtföljer ofta flebit, vilket är en inflammation i venväggarna.
- Blodplättsaggregat. Venösa tromber är aggregat av blodplättar fästa vid venväggen som har ett svansliknande bihang som innehåller fibrin, vita blod celleroch många röda blodkroppar.
- Svans. "Svansen" kan växa eller kan fortplanta sig i blodflödets riktning när successiva lager av tromben bildas.
- Splittring. Fragmentering av tromben kan uppstå spontant då den löser sig naturligt, eller så kan den inträffa med ett förhöjt ventryck.
- Rekanalisering. Efter en akut episod av DVT inträffar vanligen rekanalisering eller återupprättande av kärlets lumen.
Incidensen av djup ventrombos som uppstår tillsammans med lungemboli är:
Incidensen av DVT är 10 % till 20 % hos allmänmedicinska patienter, 20 % till 50 % hos patienter som har haft stroke och upp till 80 % hos kritiskt sjuka patienter.
Det uppskattas att så många som 30 % av patienterna på sjukhus med DVT utvecklar långvariga posttrombotiska komplikationer.
Den exakta orsaken till djup ventrombos är fortfarande okänd, men det finns faktorer som kan förvärra det ytterligare
- Direkt trauma. Direkt trauma på kärlen, som med fraktur eller dislokation, sjukdomar i venerna och kemisk irritation av venerna från IV-mediciner och lösningar, kan skada venerna.
- Blodkoagulerbarhet. Ökad blodkoagulerbarhet förekommer oftast hos patienter för vilka antikoagulantia har abrupt dragits ut.
- Orala preventivmedel. Användning av orala preventivmedel leder också till hyperkoagulabilitet.
- Graviditet. Normal graviditet åtföljs av en ökning av koagulationsfaktorer som kanske inte återgår till baslinjen förrän längre än 8 veckor efter förlossningen, vilket ökar risken för trombos.
- Upprepade rörelser. Upprepade rörelser kan orsaka irritation av kärlväggen, orsaka inflammation och efterföljande trombos.
Ett stort problem i samband med att känna igen DVT är att tecknen och symtomen är ospecifika
- Ödem. Med obstruktion av de djupa venerna kommer ödem och svullnad av extremiteten eftersom utflödet av venöst blod hämmas
- Phlegmasia cerulea dolens. Kallas även massiv iliofemoral venös trombos, hela extremiteten blir massivt svullen, spänd, smärtsam och sval vid beröring.
- Ömhet. Ömhet, som vanligtvis uppstår senare, framkallas av inflammation i venväggen och kan upptäckas genom att försiktigt palpera den drabbade extremiteten.
- Lungemboli. I vissa fall är tecken och symtom på en lungemboli den första indikationen på DVT.
Djup ventrombos kan förebyggas, särskilt om patienter som anses vara högrisk identifieras och förebyggande åtgärder vidtas utan dröjsmål
- Graderade kompressionsstrumpor. Kompressionsstrumpor förhindrar att tromben lossnar.
- Pneumatisk kompressionsanordning. Intermittenta pneumatiska kompressionsanordningar ökar blodhastigheten utöver den som produceras av strumpor.
- Benövningar. Uppmuntra tidig mobilisering och benövningar för att hålla blodcirkulationen ordentligt.
Följande komplikationer bör övervakas och hanteras:
- Blödning. Den huvudsakliga komplikationen vid antikoagulantiabehandling är spontan blödning, och den kan upptäckas genom mikroskopisk undersökning av urin.
- Trombocytopeni. En komplikation av heparinbehandling kan vara heparininducerad trombocytopeni, som definieras som en plötslig minskning av trombocytantalet med minst 30 % av baslinjenivåerna.
- Läkemedelsinteraktioner. Eftersom orala antikoagulantia interagerar med många andra mediciner och växtbaserade och näringstillskott, är noggrann övervakning av patientens medicinschema nödvändig.
Bedömning och diagnostiska fynd
Att upptäcka tidiga tecken på venösa störningar i de nedre extremiteterna kan vara möjligt genom:
- Doppler ultraljud. Spetsen på dopplergivaren är placerad i en 45- till 60-graders vinkel över artärens förväntade placering och vinklas långsamt för att identifiera arteriellt blodflöde.
- Datortomografi. Datortomografi ger tvärsnittsbilder av mjukvävnad och visualiserar området för volymförändringar till en extremitet och det utrymme där förändringar äger rum.
Målen för behandling av DVT är att förhindra trombos från att växa och fragmenteras, återkommande tromboembolier och posttrombotiskt syndrom
- Endovaskulär hantering. Endovaskulär behandling är nödvändig för DVT när antikoagulantia eller trombolytisk behandling är kontraindicerad, risken för lungemboli är extrem eller venös dränering är så allvarligt äventyrad att permanent skada på extremiteten är sannolikt.
- Vena cava filter. Ett vena cava-filter kan placeras vid tidpunkten för trombektomi; detta filter fångar sena emboli och förhindrar lungemboli.
Farmakologisk terapi
Åtgärder för att förebygga eller minska blodpropp i kärlsystemet är indicerade hos patienter med djup ventrombos.
- Ofraktionerat heparin. Ofraktionerat heparin administreras subkutant för att förhindra utveckling av DVT, eller genom intermittent eller kontinuerlig IV-infusion i 5 dagar för att förhindra förlängning av en tromb och utveckling av nya tromber.
- Lågmolekylärt heparin (LMWH). Subkutana LMWHs som kan inkludera mediciner som dalteparin och enoxaparin är effektiva behandlingar för vissa fall av DVT; de förhindrar förlängning av en tromb och utveckling av nya tromber.
- Orala antikoagulantia. Warfarin är en vitamin K-antagonist som är indicerad för förlängd koagulantbehandling.
- Faktor Xa-hämmare. Fondaparinux hämmar selektivt faktor Xa.
- Trombolytisk terapi. Till skillnad från hepariner lyser och löser kateterriktad trombolytisk terapi upp tromber hos minst 50 % av patienterna.
Omvårdnad vid djup ventrombos innebär följande:
Omvårdnadsbedömning
Bedömning av en patient med djup ventrombos inkluderar:
- Presentera tecken och symtom. Om en patient uppvisar tecken och symtom på DVT, gör en bedömning av allmän sjukdomshistoria och en fysisk undersökning för att utesluta andra orsaker.
- Wells diagnostiska algoritm. På grund av de kliniska egenskapernas opålitlighet har Wells diagnostiska algoritm validerats där patienter klassificeras som att de har en hög, medelhög eller låg sannolikhet att utveckla DVT.
Vårddiagnos
Baserat på bedömningsdata är de viktigaste omvårdnadsdiagnoserna:
- Ineffektiv vävnadsperfusion relaterad till avbrott i venöst blodflöde.
- Försämrad komfort relaterad till vaskulär inflammation och irritation.
- Risk för nedsatt fysisk rörlighet relaterad till obehag och säkerhetsåtgärder.
- Bristande kunskaper om tillståndets patofysiologi relaterat till bristande information och feltolkningar.
Omvårdnad Planering & Mål
De viktigaste målen för patienten inkluderar:
- Visa ökad perfusion efter behov.
- Verbalisera förståelsen av tillstånd, terapi, behandling, biverkningar av mediciner och när du ska kontakta vårdgivaren.
- Engagera dig i beteenden eller livsstilsförändringar för att öka nivån av lätthet.
- Verbalisera känslan av tröst eller belåtenhet.
- Bibehåll funktionsposition och hudintegritet, vilket framgår av frånvaro av kontrakturer, fotdropp, decubitus och så vidare.
- Upprätthålla eller öka styrkan och funktionen hos påverkad och/eller kompenserande kroppsdel.
Sjuksköterskeinsatser
De viktigaste omvårdnadsinsatserna som sjuksköterskan bör observera är:
- Ge komfort. Förhöjning av den drabbade extremiteten, graderade kompressionsstrumpor, varm applicering och ambulation är tillägg till terapin som kan ta bort eller minska obehag.
- Kompressionsterapi. Graderade kompressionsstrumpor minskar kalibern på de ytliga venerna i benet och ökar flödet i de djupa venerna; externa kompressionsanordningar och omslag är korta elastiska omslag som appliceras från tårna till knäna i en 50 % spiralöverlappning; intermittenta pneumatiska kompressionsanordningar ökar blodhastigheten utöver den som produceras av strumpor.
- Positionering och träning. När patienten ligger i sängläge bör fötterna och underbenen höjas regelbundet över hjärtats nivå, och aktiva och passiva benövningar bör utföras för att öka venflödet.
Utvärdering
Förväntade patientresultat är:
- Påvisade ökad perfusion som individuellt lämpligt.
- Verbaliserad förståelse av tillstånd, terapi, regim, biverkningar av mediciner och när man ska kontakta vårdgivaren.
- Engagerad i beteenden eller livsstilsförändringar för att öka nivån av lätthet.
- Verbaliserad känsla av tröst eller belåtenhet.
- Bibehållen funktionsposition och hudintegritet, vilket framgår av frånvaro av kontrakturer, fotdropp, decubitus och så vidare.
- Bibehållen eller ökad styrka och funktion hos påverkad och/eller kompenserande kroppsdel.
Riktlinjer för utskrivning och hemtjänst
Sjuksköterskan ska också främja utskrivning och hemtjänst till patienten.
- Narkotikautbildning. Sjuksköterskan bör undervisa om det föreskrivna antikoagulantia, dess syfte och behovet av att ta rätt mängd vid de specifika tidpunkter som föreskrivs.
- Blodprov. Patienten bör vara medveten om att regelbundna blodprover är nödvändiga för att avgöra om en förändring av medicinering eller dosering krävs.
- Undvik alkohol. En person som vägrar att sluta använda alkohol bör inte få antikoagulantia eftersom kroniskt alkoholintag minskar deras effektivitet.
- Aktivitet. Förklara vikten av att höja benen och träna tillräckligt.
Dokumentationsriktlinjer
Fokus för dokumentationen inkluderar:
- Problemets art, omfattning och varaktighet, inverkan på självständighet och livsstil.
- Egenskaper för obehag.
- Puls och BP.
- Faktorer som påverkar känslan av obehag.
- Läkemedelsanvändning och icke-farmakologiska åtgärder
Plan för vård
- Undervisningsplan.
- Respons på insatser, undervisning och utförda åtgärder.
- Uppnående eller framsteg mot önskade resultat.
- Ändringar av vårdplan.
Läs också
Emergency Live Ännu mer...Live: Ladda ner den nya gratisappen för din tidning för IOS och Android
Djup ventrombos: orsaker, symtom och behandling
Allergi/överkänslighet mot heparin(S)
Venös trombos: från symtom till nya läkemedel
COVID-19, mekanismen för arteriell trombformning upptäckt: studien
Förekomsten av djup ventrombos (DVT) hos patienter med mittlinjen
Att veta Trombos Att Ingripa På Blodpropp
Venös trombos: vad det är, hur man behandlar det och hur man förhindrar det
Lungtromboembolism och djup ventrombos: symtom och tecken
Sommarvärme och trombos: risker och förebyggande
Att höja ribban för pediatrisk traumavård: analys och lösningar i USA
Djup ventrombos: orsaker, symtom och behandling



