Hội chứng Wolff-Parkinson-White: sinh lý bệnh, chẩn đoán và điều trị bệnh tim này
Hội chứng Wolff-Parkinson-White (WPW) là một bệnh đặc trưng bởi sự dẫn truyền bất thường của xung điện tim và gây ra bởi sự hiện diện của một hoặc nhiều bó nhĩ-thất phụ, có thể làm phát sinh các đợt nhịp tim nhanh lẻ tẻ.
Căn bệnh này, căn nguyên vẫn chưa hoàn toàn rõ ràng, ảnh hưởng đến một người trong số 450 người; trong 70% trường hợp, nó ảnh hưởng đến nam giới, đặc biệt là ở độ tuổi trẻ, và có thể biểu hiện ở cả dạng lẻ tẻ và gia đình và im lặng về mặt triệu chứng.
Trẻ sơ sinh của cha mẹ mắc hội chứng WPW có thể có nhiều nguy cơ phát triển bệnh, cũng như trẻ bị dị tật tim bẩm sinh khác.
Bệnh nhân mắc hội chứng WPW thường có nhiều hơn một đường phụ, và ở một số người có thể có nhiều hơn tám; điều này đã được chứng minh ở những người bị dị thường Ebstein.
Hội chứng WPW đôi khi kết hợp với bệnh thần kinh thị giác di truyền của Leber (LHON), một dạng bệnh ty thể.
Sinh lý bệnh của Hội chứng Wolff Parkinson White (WPW)
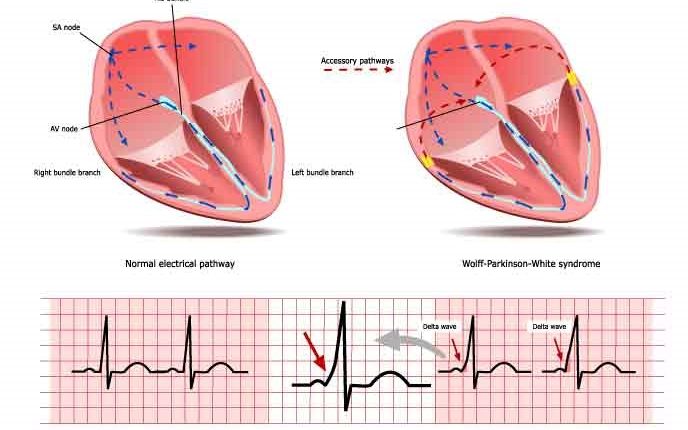
Trong điều kiện bình thường, sự dẫn truyền xung điện từ tâm nhĩ đến tâm thất theo một con đường bao gồm nút nhĩ-thất và bó His.
Nút nhĩ-thất có các đặc điểm điện sinh lý về vận tốc dẫn truyền và thời gian khúc xạ như tạo thành một bộ lọc có khả năng bảo vệ tâm thất khỏi sự dẫn truyền các xung động nhĩ quá nhanh và nguy hiểm.
Trong một số trường hợp, có các đường dẫn truyền phụ (VA) giữa tâm nhĩ và tâm thất có thể nằm ở các vị trí khác nhau của vòng van ba lá và van hai lá.
Do đặc điểm điện sinh lý của chúng, tương tự như các tế bào của cơ tim thông thường, các đường phụ này không thực hiện chức năng lọc đặc trưng của nút nhĩ thất, và trong một số trường hợp nhất định có thể dẫn truyền xung động đến tâm thất với tần số rất cao.
Trong nhịp xoang, một đường dẫn truyền phụ biểu hiện trên điện tâm đồ dưới dạng kích thích trước tâm thất và sự hiện diện của sóng 'delta': dẫn truyền qua đường phụ không chậm lại như trong nút nhĩ thất, và khoảng PQ trên điện tâm đồ ( thể hiện con đường của xung điện từ tâm nhĩ đến tâm thất) ngắn hơn bình thường (kích thích trước).
Ngoài ra, phần cuối tâm thất của đường phụ chèn vào cơ tim chung thay vì liên tục với hệ thống dẫn truyền chuyên biệt: vì lý do này, quá trình khử cực của một phần tâm thất diễn ra chậm hơn, dẫn đến xuất hiện điện tâm đồ được gọi là ' sóng delta '.
Nếu sự hiện diện của một đường phụ có liên quan đến các đợt đánh trống ngực, thì đây được gọi là hội chứng Wolff-Parkinson-White WPW
Đánh trống ngực có thể là do “loạn nhịp vào lại”, tức là do ngắn mạch trong đó xung lực thường đến tâm thất qua nút nhĩ thất và vào lại tâm nhĩ qua đường phụ đi theo hướng ngược lại.
Rối loạn nhịp tim kéo dài cho đến khi một trong hai con đường (con đường nút hoặc con đường phụ) không còn khả năng dẫn truyền.
Trong một số trường hợp ít thường xuyên hơn, mạch bị đảo ngược, tức là đường phụ được sử dụng theo hướng từ tâm nhĩ đến tâm thất, trong khi xung trở lại tâm nhĩ qua bó His và nút nhĩ thất.
Trong các trường hợp khác, đường dẫn truyền phụ không tham gia trực tiếp vào cơ chế kéo dài rối loạn nhịp tim, nhưng có thể góp phần dẫn truyền đến tâm thất gây loạn nhịp trong tâm nhĩ (rung nhĩ / cuồng nhĩ / nhịp nhanh nhĩ).
Nếu khả năng dẫn truyền của VA rất cao (thời gian khúc xạ ngắn) thì tần số thất có thể rất nhanh (> 250 nhịp / phút) và khiến bạn có nguy cơ loạn nhịp thất nhanh và ngừng tim.
THIẾT BỊ ĐIỆN TỬ? THAM QUAN ZOLL BOOTH TẠI EXPO KHẨN CẤP
Các triệu chứng của Wolff-Parkinson-White
Về mặt lâm sàng, hội chứng này có thể biểu hiện bằng rung nhĩ và đánh trống ngực thứ phát sau các rối loạn nhịp vào lại nói trên.
Không có gì lạ khi nó hoàn toàn không có triệu chứng và được phát hiện trong quá trình thực hiện điện tâm đồ vì những lý do khác, ví dụ như trong một cuộc kiểm tra y học thể thao.
Chẩn đoán hội chứng Wolff-Parkinson-White
Việc chẩn đoán hội chứng WPW là dựa trên lâm sàng, nhưng trên hết là dựa vào điện tâm đồ, có thể phát hiện ra hội chứng này ngay cả ở đối tượng không có triệu chứng: trong những trường hợp này, nó biểu hiện dưới dạng sóng delta, tương ứng với sự mở rộng pha tăng của phức bộ QRS. liên quan đến việc rút ngắn khoảng PR.
Điều này là do xung điện chạy qua đường phụ hơn là qua nút nhĩ-thất.
Nếu bệnh nhân có từng cơn rung nhĩ, điện tâm đồ cho thấy nhịp tim nhanh đa hình (không có xoắn đỉnh).
Sự kết hợp giữa rung nhĩ và hội chứng WPW này được coi là nguy hiểm, và nhiều loại thuốc chống loạn nhịp bị chống chỉ định.
Khi một cá nhân ở nhịp xoang bình thường, các đặc điểm của hội chứng WPW là khoảng thời gian PR ngắn, sự mở rộng phức hợp QRS (dài hơn 120msec) với sự mở rộng của giai đoạn đi lên của QRS và những thay đổi trong quá trình tái cực được phản ánh trong các thay đổi trong Đường ST và sóng T.
Ở những người bị ảnh hưởng, hoạt động điện bắt đầu ở nút xoang nhĩ đi qua bó phụ cũng như trong nút nhĩ thất.
Vì bó phụ không chặn xung động nhiều như nút, nên tâm thất được kích hoạt bởi nút, và ngay sau đó bởi nút.
Điều này gây ra các thay đổi điện tâm đồ được mô tả ở trên.
Một kỹ thuật chẩn đoán khác là nghiên cứu điện sinh lý: đối với cuộc kiểm tra này, bác sĩ sẽ đưa một ống thông mỏng, linh hoạt, được trang bị các điện cực ở cuối, xuyên qua các mạch máu đến các phần khác nhau của tim, nơi chúng có thể lập bản đồ các xung điện.
Phương pháp điều trị Wolff-Parkinson-White
Điều trị các đợt rối loạn nhịp tim cấp tính trong hội chứng WPW sử dụng thuốc hoạt động bằng cách ngăn chặn sự dẫn truyền qua nút nhĩ thất, làm gián đoạn một trong các nhánh của rối loạn nhịp tim.
Tuy nhiên, nên tránh dùng những thuốc này trong trường hợp rung nhĩ tiến hành nhanh qua đường phụ, vì trong một số trường hợp, chúng có thể làm tăng tần số dẫn truyền đến tâm thất qua đường phụ.
Khi có kích thích trước tâm thất và không phân biệt sự hiện diện của các triệu chứng loạn nhịp, các nghiên cứu điện sinh lý được khuyến nghị để khảo sát khả năng dẫn truyền của đường phụ và khả năng gây ra loạn nhịp.
Nếu đường phụ có khả năng dẫn điện cao với nguy cơ tần số thất tăng cao trong các đợt rung nhĩ, hoặc khi có các triệu chứng và loạn nhịp tim, thì chỉ định cắt bỏ đường phụ.
Nghiên cứu điện sinh lý có thể xác định vị trí của đường phụ, dựa vào đó cách tiếp cận được sử dụng để cắt bỏ sẽ phụ thuộc: với sự hiện diện của một đường nằm ở các phần bên phải của tim, đường tiếp cận nói chung là qua tĩnh mạch đùi bên phải.
Đối với con đường thuận tay trái, có thể tiếp cận tĩnh mạch và chọc thủng vách ngăn từ tâm nhĩ phải sang tâm nhĩ trái, hoặc phương pháp “ngược dòng” qua động mạch đùi và động mạch chủ.
Năng lượng được sử dụng để cắt bỏ nói chung là tần số vô tuyến.
Sau khi cắt đốt thành công, các đợt rối loạn nhịp tim tái nhập qua đường phụ sẽ được ngăn chặn và không còn thấy sóng delta trên điện tâm đồ.
Hiệu quả lâu dài của việc cắt bỏ nhìn chung là rất cao, vượt quá 95%.
Sau khi cắt bỏ thành công và không có rối loạn nhịp tim hoặc bệnh tim khác, không cần điều trị bằng thuốc.
Đọc thêm:
Viêm tim: viêm cơ tim, viêm nội tâm mạc nhiễm trùng và viêm màng ngoài tim
Nhanh chóng phát hiện - và điều trị - Nguyên nhân gây đột quỵ có thể ngăn ngừa thêm: Hướng dẫn mới
Rung tâm nhĩ: Các triệu chứng cần chú ý
Hội chứng Wolff-Parkinson-White: Nó là gì và làm thế nào để điều trị nó
Bạn có từng đợt nhịp tim nhanh đột ngột không? Bạn có thể bị hội chứng Wolff-Parkinson-White (WPW)



