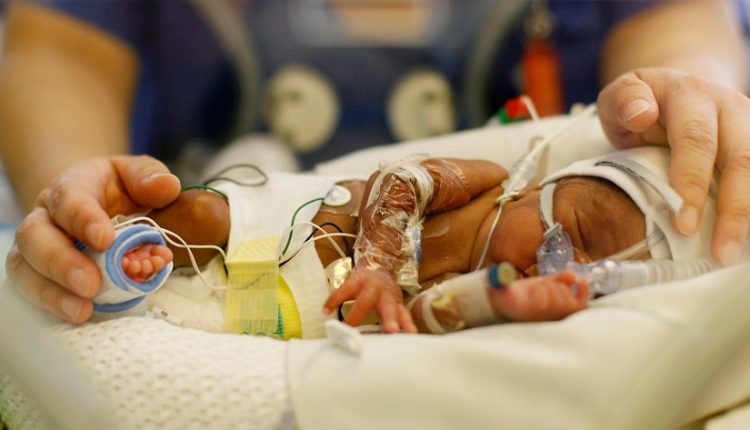
Håndtering av pasienten med akutt og kronisk respiratorisk insuffisiens: en oversikt
Respirasjonssvikt, i sine ulike typer, er en tilstand som de som jobber i en nødsituasjon må kjenne godt til
Behandling av pasienten med respiratorisk insuffisiens
Håndteringen av pasienten med dette kliniske bildet er spesielt kompleks og med risiko for død.
Det er derfor tilrådelig å studere årsaker, symptomer og konsekvenser nøye, for å kunne gripe bedre inn.
Videre vil det på slutten av artikkelen være mulig å finne mange ad hoc-innsikter.
"Respirasjonssvikt" refererer til et syndrom forårsaket av manglende evne til hele luftveiene (ikke bare lungene som det feilaktig antas) til å utføre sine mange funksjoner, inkludert den vitale funksjonen å sikre tilstrekkelig gassutveksling for kroppen (karbondioksid – oksygen) både i hvile og under anstrengelse.
Hos pasienten med respiratorisk insuffisiens oppstår hypoksemi (nedgang i oksygennivået i det arterielle blodet) som kan være assosiert med hyperkapni (økning i karbondioksidverdier) som potensielt kan være dødelig.
Siden det er en klinisk tilstand som oppstår i løpet av ulike sykdommer, regnes det ikke som en sykdom i seg selv, men som et syndrom.
Normokapnisk og hyperkapnisk respiratorisk insuffisiens
Avhengig av om det bare påvirker oksygentilførselen eller også fjerning av karbondioksid, snakker man om:
- Normokapnisk (eller delvis eller hypoksemisk eller type I) respirasjonssvikt: hypoksemi uten hyperkapni er observert, dvs. lave PaO2-nivåer i nærvær av normale PaCO2-nivåer (PaO2 < 60 mmHg; PaCO2 < 45 mmHg).
- Hyperkapnisk (eller global, eller total eller type II) respirasjonssvikt: både hypoksemi og hyperkapni er observert, dvs. både lave og høye PaO2-nivåer (PaO2 < 60 mmHg; PaCO2 > 45 mmHg). I dette tilfellet, spesielt i de alvorlige formene og de med raskt innsettende, gjør overskuddet av karbondioksid tilstede blodet surt (dvs. pH i det arterielle blodet faller under 7.30). I den første fasen prøver nyrene å buffere og kompensere for dette overskuddet av surhet, og sette bikarbonater i sirkulasjon. Når selv denne kompensasjonsmekanismen blir utilstrekkelig, oppstår respiratorisk acidose, en tilstand som representerer en medisinsk nødsituasjon.
Begge typer kan manifestere seg i en akutt eller kronisk form.
Det er også en tredje form: forverret kronisk respirasjonssvikt, også kalt "akutt på kronisk", som er en hyppig komplikasjon hos pasienter med KOLS.
En annen mulig klassifisering er basert på det faktum at det bare skjer med fysisk trening eller til og med i hvile, på grunnlag av hvilket vi skiller:
- latent respiratorisk insuffisiens: oppstår under anstrengelse, men IKKE i hvile;
- manifest respiratorisk insuffisiens: det oppstår i hvile og kan forverres under anstrengelse.
Akutt respirasjonssvikt
Akutt respirasjonssvikt er den mest alvorlige formen.
Alvorlighet er også relatert til hvor raskt respiratorisk insuffisiens manifesterer seg, da insuffisiens kan oppstå ved en høy endringshastighet av verdiene, selv om verdiene i seg selv holder seg innenfor normen.
Kronisk åndedrettssvikt
Kronisk respirasjonssvikt er generelt mindre alvorlig enn den akutte formen, men bør ikke anses som ufarlig av denne grunn.
Det skjer langsommere (måneder eller år), og det er en mer alvorlig form som kalles "kronisk forverret respirasjonssvikt", i anledning av en rask rask økning i PaCO2 under den kroniske formen.
I dette tilfellet er terapiene begrenset, da de går tilbake til den forrige situasjonen (den kroniske formen).
Årsaker til akutt og kronisk respirasjonssvikt
Akutt og kronisk respirasjonssvikt kan typisk være et resultat av:
- akutt lungeødem;
- massiv lungeemboli;
- spenning pneumothorax;
- kronisk obstruktiv lungesykdom (KOLS) som i forbindelse med den kroniske eller akutte formen øker faren og risikoen for død;
- åndenød syndrom;
- bronkitt astma;
- hemothorax, som en komplikasjon under behandling;
- hodeskade.
Miljøårsaker
- varighet i stor høyde selv hos friske forsøkspersoner på grunn av O2-rarfaksjon;
- miljøer med lav O2-konsentrasjon.
Nevrologiske og muskuloskeletale årsaker
- Guillan Barré syndrom;
- stivkrampe og botulinumtoksiner;
- barbituratforgiftning;
- myasthenia gravis;
- muskeldystrofier;
- bulbar poliomyelitt;
- tetraplegi;
- kyfo-skoliose;
- mobil klaff.
Kardiovaskulære årsaker
- alvorlig pulmonal hypertensjon;
- medfødt hjertesykdom;
- sjokk;
- intrapulmonale arteriovenøse shunter;
- lungeemboli;
- lungeinfarkt.
Patologier av lungeparenkym
- Lungeødem;
- pneumokoniose;
- atelektase;
- pneumothorax;
- KOLS;
- astma;
- ARDS;
- lungefibrose;
- cystisk fibrose;
- lungebetennelse.
Andre årsaker
- myxedema koma;
- alvorlig fedme (2. eller 3. grad).
Type I respirasjonssvikt er den vanligste formen, den kan finnes i praktisk talt alle patologiske tilstander som involverer lungene.
Noen av de hyppigste er lungeødem eller lungebetennelse.
Type II-formen finnes for eksempel ved alvorlige former for kronisk obstruktiv lungesykdom (KOLS) og astma.
Tegn og symptomer på respiratorisk insuffisiens
Formene for kronisk respiratorisk insuffisiens kan karakteriseres av en økning i sirkulerende røde blodlegemer, et kompensasjonssystem som kroppen implementerer i et forsøk på å transportere så mye oksygen som mulig.
Pasienter med kronisk respirasjonssvikt har også ofte en hjertesykdom kjent som kronisk cor pulmonale, karakterisert ved endring av strukturen og funksjonene til de høyre delene av hjertet (høyre ventrikkel har fortykkede og/eller utvidede vegger) som viser seg å pumpe blod i lungesirkulasjonen som på grunn av endringer i lungens arkitektur har høyt blodtrykk (pulmonal hypertensjon).
Tegn på akutt respirasjonssvikt
Kliniske tegn og symptomer er relatert til blodgassendringer:
A) Symptomer relatert til hypoksi:
- cyanose: blåaktig hudfarge, på grunn av tilstedeværelsen av hemoglobin som ikke er bundet til oksygen (redusert hemoglobin) ved konsentrasjoner større enn 5 g /100mL;
- takypné;
- polypné;
- dyspné (men det kan være fraværende);
- takykardi;
- Økt blodtrykk;
- perifer vasodilatasjon;
- pulmonal arteriell hypertensjon;
- nevrologiske lidelser;
- asteni og muskelkramper;
- koma
B) Symptomer relatert til hyperkapni:
- acidemi: oliguri, gastrointestinal syrehypersekresjon, magesår, sikling, hypersvetting;
- cerebral vasodilatasjon opp til intrakraniell hypertensjon: belastende hodepine, oppkastnevropsykiske lidelser;
- sensorisk nummenhet, hyperkapnisk koma;
- dyspné.
C) Tegn på kronisk respiratorisk insuffisiens
- dyspné;
- asteni (tretthet);
- kronisk encefalopati;
- kronisk respiratorisk acidose;
- hypertensjon;
- pulmonal hypertensjon;
- kronisk lungehjerte;
- polyglobuli.
Diagnose av respiratorisk insuffisiens
Nivået av PaO2 (partialtrykk av oksygen i arterielt blod) som man snakker om respiratorisk insuffisiens under er 60 mmHg.
Denne grensen ble valgt fordi den er nært knyttet til det kritiske punktet på hemoglobin-dissosiasjonskurven, under hvilket kurven bratteres og små endringer i PaO2 er nok til å variere oksygeninnholdet i blodet sterkt.
På samme måte er grensen på 45 mmHg PaCO2 ved konvensjon valgt for hyperkapni.
For diagnosen respirasjonssvikt er legen avhengig av:
- Kliniske betraktninger basert på anamnese og fysisk undersøkelse: vurdering av pasientens bevissthetstilstand, søk etter eventuelle årsakssammenhenger, lunge- og hjerteobjektivitet.
- Laboratorietester: blodgassanalyse, hemoglobinmetning, arteriell pH, bikarbonatkonsentrasjon, hematokrit, urinproduksjon og nyrefunksjon (azotemi, kreatininemi).
- Bildediagnostikk: EKG, spirometri og andre lungefunksjonstester, ekkokardiogram, røntgen thorax, CT-skanning, CT-angiografi, lungescintigrafi.
Behandling av respiratorisk insuffisiens
Målene er to:
- identifisere og behandle komplikasjoner knyttet til respiratorisk insuffisiens som kan sette pasientens liv i fare;
- identifisere og behandle de underliggende årsakene som førte til insuffisiens av respirasjonsfunksjonen.
To av de primære oppgavene til legen i tilfelle av en pasient med ARF er:
- korrigere hypoksi (muligens ved å administrere oksygen);
- behandle eventuell respiratorisk acidose som kan oppstå.
Den enkle oksygenmasken brukes i de fleste tilfeller, men et bedre alternativ kan være venturimasken.
I mer akutte tilfeller kan NIV (non-invasiv ventilasjon) eller mekanisk ventilasjon benyttes. nyttige hjelpemidler kan være nesekanyler eller guedel / mayo-type gull svelgkanyler (kan imidlertid brukes med pasienter med Glasgow 3 eller AVPU=U).
Prosentandelen av oksygen som skal administreres til pasienten bestemmes av behovet for å nå et spesifikt oksygenmetningsmål, med en SaO2 mellom 88 % og 92 %; med en SaO2 mellom 96 % og 97 % i IMA og STROKE og 100 % ved traumatiske hendelser.
Både måten oksygen administreres på, FiO2 (prosent av oksygen) og mengden O2 uttrykt i liter/minutt som skal administreres, bestemmes av oppnåelsen av metningsmålet som skal oppnås.
Behandling av kronisk respiratorisk insuffisiens
Behandlingen varierer i henhold til den relaterte sykdommen: i tillegg til farmakologisk (antibiotika, bronkodilatatorer) kan den også inkludere livsstilskorreksjon (avholde seg fra røyking eller alkohol, følge et balansert kosthold for å redusere vekt, etc.).
Les også
Emergency Live enda mer...Live: Last ned den nye gratisappen til avisen din for iOS og Android
Obstruktiv søvnapné: hva det er og hvordan man behandler det
Pneumologi: Forskjellen mellom type 1 og type 2 respirasjonssvikt
Kapnografi i ventilasjonspraksis: Hvorfor trenger vi en kapnograf?
Klinisk gjennomgang: Akutt respiratorisk distress-syndrom
Hva er hyperkapni og hvordan påvirker det pasientintervensjon?
Ventilasjonssvikt (hyperkapni): årsaker, symptomer, diagnose, behandling
Hvordan velge og bruke et pulsoksymeter?
Utstyr: Hva er et metningsoksymeter (pulsoksymeter) og hva er det for?
Grunnleggende forståelse av pulsoksymeteret
Tre daglige praksiser for å holde respiratorpasientene dine trygge
Medisinsk utstyr: Hvordan lese en vitale tegnmonitor
Ambulanse: Hva er en nødaspirator og når bør den brukes?
Livreddende teknikker og prosedyrer: PALS VS ACLS, hva er de vesentlige forskjellene?
Hensikten med å suge pasienter under sedasjon
Supplerende oksygen: Sylindre og ventilasjonsstøtter i USA
Grunnleggende luftveisvurdering: en oversikt
Ventilatorstyring: Ventilasjon av pasienten
Nødutstyr: Emergency Carry Sheet / VIDEO TUTORIAL
Defibrillatorvedlikehold: AED og funksjonsverifisering
Åndenød: Hva er tegnene på åndedrettsvansker hos nyfødte?
Sugeenhet for akutthjelp, løsningen i et nøtteskall: Spencer JET
Luftveisstyring etter en trafikkulykke: en oversikt
Trakealintubasjon: Når, hvordan og hvorfor lage en kunstig luftvei for pasienten
Hva er forbigående takypné hos nyfødte, eller neonatalt våtlungesyndrom?
Traumatisk pneumotoraks: Symptomer, diagnose og behandling
Diagnose av spenningspneumotoraks i felten: sug eller blåsing?
Pneumothorax og Pneumomediastinum: Redde pasienten med lungebarotraume
ABC, ABCD og ABCDE-regel i akuttmedisin: Hva redningsmannen må gjøre
Multippel ribbeinfraktur, slagebryst (ribbvolet) og pneumothorax: en oversikt
Intern blødning: definisjon, årsaker, symptomer, diagnose, alvorlighetsgrad, behandling
Forskjellen mellom AMBU ballong og pusteballnød: fordeler og ulemper med to essensielle enheter
Vurdering av ventilasjon, respirasjon og oksygenering (pust)
Oksygen-ozonterapi: For hvilke patologier er det indisert?
Forskjellen mellom mekanisk ventilasjon og oksygenterapi
Hyperbarisk oksygen i sårhelingsprosessen
Venøs trombose: fra symptomer til nye medikamenter
Hva er intravenøs kanylering (IV)? De 15 trinnene i prosedyren
Nesekanyle for oksygenterapi: hva det er, hvordan det er laget, når det skal brukes
Nesesonde for oksygenterapi: hva det er, hvordan det er laget, når det skal brukes
Oksygenredusering: Driftsprinsipp, bruk
Hvordan velge medisinsk sugeenhet?
Holter Monitor: Hvordan fungerer det og når er det nødvendig?
Hva er pasienttrykkbehandling? Et overblikk
Head Up Tilt Test, hvordan testen som undersøker årsakene til Vagal Syncope fungerer
Hjertesynkope: hva det er, hvordan det diagnostiseres og hvem det påvirker
Cardiac Holter, egenskapene til 24-timers elektrokardiogrammet
Stress og nød under graviditet: Hvordan beskytte både mor og barn
Åndenød: Hva er tegnene på åndedrettsvansker hos nyfødte?
Sepsis: Undersøkelse avslører den vanlige morderen de fleste australiere aldri har hørt om
Sepsis, hvorfor en infeksjon er en fare og en trussel mot hjertet
Respiratory Distress Syndrome (ARDS): Terapi, mekanisk ventilasjon, overvåking
Respirasjonsvurdering hos eldre pasienter: Faktorer for å unngå respiratoriske nødsituasjoner



